Das geht uns nun wirklich alle an: die Notfallversorgung in unserem Land. Jedem kann es jederzeit passieren, auf schnelle und richtige Hilfe angewiesen zu sein. Und in den vergangenen Jahren musste man einen gefühlt anschwellenden Strom an kritischen Berichten aus der Welt der Rettungsdienste, der Notfallambulanzen der Krankenhäuser und des ärztlichen Notdienstes der Kassenärzte zur Kenntnis nehmen. Aus den vielen Berichten hier nur ein Beispiel: »Kaum ein gesundheitspolitisches Thema wird derzeit so kontrovers diskutiert wie die Notfallversorgung. Die Krankenhäuser beklagen sich, dass die stationären Notaufnahmen unterfinanziert seien und fordern zusätzliche Mittel in Milliardenhöhe. Die Vertragsärzte weisen im Gegenzug darauf hin, dass vielen der Patienten, die in einer stationären Notaufnahme behandelt werden, ebenso gut ein niedergelassener Arzt hätte helfen können … Zusätzlicher Handlungsdruck entsteht auch dadurch, dass die Zahl der stationär behandelten Notfallpatienten seit Jahren kontinuierlich steigt. Das spüren sowohl der Rettungsdienst als auch die Notaufnahmen. „Seit dem Jahr 2001 steigt die Anzahl unserer Einsätze. Schon im Juli dieses Jahres haben wir die Zahlen erreicht, mit denen wir für das gesamte Jahr gerechnet haben. Ich weiß nicht, wohin wir noch kommen sollen“, sagte Wilfried Gräfling, Landesbranddirektor bei der Berliner Feuerwehr, Ende November auf einem wissenschaftlichen Symposium des Deutschen Roten Kreuzes (DRK) in Berlin.« Das kann man dem im Jahr 2016 veröffentlichten Artikel Notfallversorgung: Ambulant oder stationär? von Falk Osterloh entnehmen, der dann auch noch einen Vertreter der Krankenhäuser zu Wort kommen lässt.
Ärzte
Der öffentliche Gesundheitsdienst blutet und kommt unter die Räder. Und wieder einmal soll keiner behaupten, man hätte es nicht gewusst
Sozialpolitik ist (fast) immer eine Fortsetzungsgeschichte. Nur wird in Zeiten einer hektischen Aufmerksamkeitsökonomie und einer damit verbundenen punktuellen Berichterstattung viel zu wenig nachgehalten, was aus bestimmten Entwicklungen geworden ist. Nehmen wir als Beispiel den öffentlichen Gesundheitsdienst. Der ist in vielfacher Hinsicht von großer sozialpolitischen Bedeutung und wer sich ein wenig in der Sozialgeschichte auskennt, der ist sich bewusst darüber, dass über die öffentlichen Gesundheitsdienst gesellschaftlicher Fortschritt hergestellt werden konnte. Aber die Gesundheitsämter und die dort arbeitenden Fachkräfte sind immer auch Teil der Ordnungs- und zuweilen Zwangsverwaltung, man denke hier an ihre Rolle im Formenkreis der psychiatrischen Versorgung oder gegenüber den Prostituierten. Das ist alles eingebunden in ein zwangsläufig nicht widerspruchsfreies Verhältnis zwischen Schutzfunktion und grundrechtlich höchst sensiblen Eingriffen. Wir reden hier wahrlich nicht über einen Orchideen-Bereich, wie diese Zahlen verdeutlichen können:
»Im Öffentlichen Gesundheitsdienst der Bundesrepublik arbeiten schätzungsweise ca. 2.500 Ärztinnen und Ärzte, überwiegend mit den Facharztqualifikationen für Öffentliches Gesundheitswesen, Innere Medizin, Allgemeinmedizin, Kinder- und Jugendmedizin, Psychiatrie sowie Zahnheilkunde. In den knapp 400 Gesundheitsämtern sind insgesamt ca. 17.000 Mitarbeiterinnen und Mitarbeiter beschäftigt.«
Es geht – so kann man es bilanzieren – im Grunde um die „dritte Säule“ des Gesundheitswesens neben der ambulanten und stationären Versorgung, was allerdings noch nichts aussagt über die Verfasstheit der Säule an sich. »Der Öffentliche Gesundheitsdienst rückt jedoch immer dann verstärkt in den Blickpunkt der Öffentlichkeit, wenn die Gesellschaft mit den Gefahren und Herausforderungen von Pandemien konfrontiert (z.B. EHEC, Ebola) oder die Forderung nach verstärkten Kontrollen durch die Gesundheitsämter erhoben wird, um Hygienemängeln in Arztpraxen, Krankenhäusern und Heimen zu begegnen. Momentan werden die Aktivitäten des ÖGD insbesondere im Zusammenhang mit der Masern-Welle und im Kontext mit Gesundheitsuntersuchungen und Gesundheitsversorgung für Flüchtlinge wahrgenommen«, so die Selbstbeschreibung des Bundesverbandes der Ärztinnen und Ärzte des Öffentlichen Gesundheitsdienstes (BVÖGD).
Signale für eine neue „Pflegegewerkschaft“? Und was das mit dem Tarifeinheitsgesetz zu tun haben könnte
Es ist aus gewerkschaftlicher Sicht schon ein Kreuz mit der Pflege. Dort herrscht unter den vielen Betroffenen seit Jahren eine (zunehmende) Unzufriedenheit ob der Arbeitsbedingungen in den Krankenhäusern und in den Einrichtungen und Diensten der Altenpflege. In einer Vielzahl von Befindlichkeits- und Meinungsäußerungen vor allem in den sozialen Netzwerken taucht immer wieder die bewusst an den Brexit erinnernde Wortspielerei „Pflexit“ auf, also der Austritt aus dem Berufsfeld Pflege, weil man so nicht weiterarbeiten möchte. Und ebenfalls immer wieder stößt man auf den „Pflegestreik“, als mahnender, auffordernder Appell in den öffentlichen Raum gestellt. Aber da ist derzeit zumindest der Wunsch Vater oder Mutter des Gedankens und des Begriffs. Denn genau das, also ein Arbeitskampf in der Pflege, ist offensichtlich ein mehrfach vermintes Gelände. Die Quantität des Aufrufens eines möglichen Pflegestreiks steht in keinem Verhältnis zu tatsächlichen Aktivitäten.
Der eine oder andere wird sich an dieser Stelle an das Jahr 2015 erinnern. Im Sommer 2015 gab es einen nur scheinbar kleinen, lokal begrenzten Tarif-Konflikt, der möglicherweise als Initialzündung in die Sozialgeschichte eingehen wird: Gemeint ist der zehntätige Streik von Pflegekräften an der Berliner Charité – immerhin Europas größte Universitätsklinik, bei dem es nicht um mehr Geld, sondern um mehr Personal ging (vgl. dazu und den Ergebnissen den Beitrag Nur ein Stolpern auf dem Weg hin zu einer historischen tariflichen Einigung über mehr Pflegepersonal im Krankenhaus? Die Charité in Berlin und die Pflege vom 6. März 2016). Und das Jahr 2017 begann am 1. Januar 2017 in diesem Blog mit dem Beitrag Und jährlich grüßt das Arbeitskampf-Murmeltier im Krankenhaus? Darin wurde von ambitionierten Ankündigungen der Gewerkschaft Verdi im Saarland hinsichtlich eines möglichen Arbeitskampfes in den Krankenhäusern berichtet.
Und schon sind wir bei einem der großen Hindernisse für einen Pflegestreik angekommen – die Gewerkschaft Verdi, die für sich reklamiert, die Pflegekräfte zu vertreten, ist bei diesen nicht wirklich fest verankert, was man bekanntlich immer wieder an der Kennzahl Organisationsgrad bemisst. Der wird in unterschiedlichen Veröffentlichungen immer wieder in einem Spektrum von 5 bis 16 Prozent taxiert, ohne dass man dafür wirklich prüf- und belastbare Quellen finden kann. Auf alle Fälle ist er schlecht. Und wenn nur wenige Pflegekräfte in der Gewerkschaft organisiert sind, dann ist auch ein (möglicher) Streik, der von der Gewerkschaft organisiert werden muss, ein praktisch unmögliches Unterfangen.
Diese schlechte Ausgangslage für einen Arbeitskampf wird dann auch noch durch weitere auf den ersten Blick unüberwindbar daherkommende Hindernisse potenziert. Beispielsweise die oftmals unterschätzte Tatsache, dass zahlreiche Einrichtungen, in denen Pflegekräfte tätig sind, in konfessioneller Trägerschaft sind – und für die gilt das kirchliche Sonderarbeitsrecht mit seinem faktischen Streikverbot, was bedeutet: Auch wenn die Beschäftigten dort gerne streiken würden, sie dürfen es nicht. Was das praktisch bedeutet, haben wir beim großen Arbeitskampf der Sozial- und Erziehungsdienste, in der Öffentlichkeit oftmals verkürzt als „Kita-Streik“ tituliert, der 2015 ausschließlich auf den Schultern der Fachkräfte in den kommunalen Einrichtungen lag, weil die anders als Erzieherinnen in katholischen oder evangelischen Kitas streiken durften.
Und natürlich muss man auch die für einen Streik nicht wirklich förderlichen Ausgangsbedingungen der Arbeit an sich in Rechnung stellen, denn die Pflegekräfte arbeiten ja nicht in einer Schraubenfabrik, wo man das Band abstellen kann, sondern in Einrichtungen, in denen Menschen auf eine umfassende Pflege und Betreuung angewiesen sind. Dort einen Streik zu organisieren wäre weitaus schwieriger und anspruchsvoller als in „normalen“ Arbeitsbereichen.
Nun wird sich der eine oder andere erinnern, dass es gleichwohl einen größeren Arbeitskampf in diesem sensiblen Feld gegeben hat – der Ärztestreik 2006. Es war der erste Ärztestreik in Deutschland seit über dreißig Jahren und der erste Streik der an Universitätskliniken und kommunalen Krankenhäusern angestellten Ärzte überhaupt. Hier auch besonders relevant: Während der Verhandlungen kam es zum Bruch des Ärzteverbandes Marburger Bund mit der Gewerkschaft Verdi. Bereits im September 2005 kam es zur Auflösung des Vertretungsmandates des Marburger Bundes für Verdi und zum Rückzug des Marburger Bundes aus den gemeinsamen Tarifverhandlungen mit dem Ziel, diese eigenständig zu führen. In kurzer Zeit wuchs die Mitgliederzahl des Marburger Bundes erheblich an.
Im Juni 2006 wurden hunderte Betten an verschiedenen Unikliniken, zum Teil ganze Stationen geschlossen. Seinen Höhepunkt erreichte der Ärztestreik am 16. Juni 2006 mit der bundesweiten Arbeitsniederlegung von über 13.800 Ärzten in 41 Unikliniken und Landeskrankenhäusern. Damit trat ein Großteil der insgesamt 22.000 Universitätsmediziner in den Ausstand. Das für die Krankenhausärzte (und den Marburger Bund) erfolgreiche Ergebnis war der erste ärztespezifische Tarifvertrag der Bundesrepublik. Vgl. dazu auch rückblickend beispielsweise diesen Artikel: Ärztestreiks: „Ich bin doch nicht blöd!“: »Deutschlands Klinikärzte ziehen in den Streik gegen sinkende Einkommen und Berufsfrust. Am Ende gewinnen sie haushoch.«
Für die Gewerkschaft Verdi war das ein schwerer Schlag, bis dahin galt die Devise, dass eine Gewerkschaft alle Beschäftigtengruppen im Krankenhaus vertreten soll, also von den Ärzten über die Pflegekräften bis hin zu den anderen Beschäftigtengruppen. Nun hatten sich die Ärzte – auch unter bewusster Hervorhebung der Argumentation, Verdi hätte sich für ihre spezifischen Interessen zu wenig engagiert – aus der „Solidargemeinschaft“ der Arbeitnehmer ausgeklinkt und „ihr Ding“ erfolgreich durchgezogen. Damit wurde der Marburger Bund neben der Pilotengewerkschaft Cockpit oder der Lokführergewerkschaft GDL ein bekanntes Beispiel für Sparten- bzw. Berufsgewerkschaften. Vgl. zu den wirklich streikfähigen Spartengewerkschaften den Beitrag Die kleinen egoistischen Wilden? Beiträge zur Versachlichung der Debatte über Berufs- und Spartengewerkschaften vom 11. Mai 2015.
An dieser Stelle wird nun der eine oder andere innehalten und sich daran erinnern, dass mittlerweile aber die gewerkschaftliche Landschaft anders aussieht, zumindest auf der rechtlichen Ebene, denn eines der abgeschlossenen Bauvorhaben der großen Koalition der vergangenen vier Jahre war die Schaffung eines Tarifeinheitsgesetzes (vgl. dazu kritisch den Beitrag Von der Tarifeinheit zur Tarifpluralität und wieder zurück – für die eine Seite. Und über die Geburt eines „Bürokratiemonsters“ vom 22. Mai 2015). Mit diesem Regelwerk sollte die (angebliche) „Bedrohung“ durch Spartengewerkschaften (sowohl für die Arbeitgeber wie sich für die DGB-Gewerkschaften) gebrochen werden. Das Gesetz beschneidet die Rechte von kleinen Berufsgewerkschaften wie der GDL, dem Ärzteverband Marburger Bund und der Pilotenvereinigung Cockpit. Und das geht so: Wenn es für eine Berufsgruppe Tarifverträge von zwei Gewerkschaften gibt, dann soll künftig nur noch der Vertrag der Gewerkschaft mit den meisten Mitgliedern im Betrieb gelten. Bei der Bahn wird das Gesetz die größere Bahn-Gewerkschaft EVG stärken. In Kliniken kann Verdi darauf pochen, dass Ärzte nach den Verdi-Regeln vergütet werden und nicht nach den Verträgen des Marburger Bundes.
Im Grunde geht es scheinbar um die Rückkehr zu dem Prinzip „Ein Betrieb – ein Tarifvertrag“, wobei man anmerken muss, dass das dann wenn überhaupt nur für die Arbeitgeber hinsichtlich der ihnen gegenüberstehenden Gewerkschaft gelten würde, denn die Arbeitnehmer sind in praxi weiter mit dem Prinzip „Ein Betrieb – mehrere und gar keine Tarifverträge“ konfrontiert, wenn man hier an Leiharbeit und vor allem an Werkverträge denkt.
Dieses von vielen Seiten heftig kritisierte Gesetz ist ein Ergebnis des Drucks von Arbeitgeberverbänden wie auch der großen DGB-Gewerkschaften (vor allem der IG Metall) auf die – sozialdemokratische – Bundesarbeitsministerin Andrea Nahles, die das dann auch exekutiert hat. Allerdings wurde im Laufe der Auseinandersetzung klar, dass hier das Streikrecht massiv tangiert wird, daraufhin wuchs auch im gewerkschaftlichen Lager der Widerstand gegen das neue Gesetz – so dass mittlerweile die Gewerkschaft Verdi, die ja in „ihrem“ Bereich der Pflege eigentlich profitieren könnte/sollte von der Neuregelung, das Tarifeinheitsgesetz nicht nur ablehnt, sondern sich wie andere Organisationen auch entschlossen hat, vor dem Bundesverfassungsgericht in Karlsruhe dagegen zu klagen.
Und nunmehr steht die Entscheidung des BVerfG kurz bevor. Im Januar 2017 wurde vor Gericht verhandelt – immerhin zwei Tage lang, was darauf hin deutet, dass die Verfassungsrichter eine Menge Fragen hatten. Dazu der am 24.01.2017 veröffentlichte Beitrag Lex Bahn auf dem Prüfstand von Tanja Podolski:
»Einige Gewerkschaften sind schon gescheitert, nun versuchen Verdi, der Beamtenbund dbb, die Luftverkehrsgewerkschaften Ufo und Vereinigung Cockpit sowie die Ärztegewerkschaft Marburger Bund in Karlsruhe gegen das Tarifeinheitsgesetz vorzugehen (Az. 1 BvR 1571/15 u.a.). Von insgesamt elf anhängigen Verfassungsbeschwerden werden stellvertretend fünf verhandelt. Zwei Tage hat das Bundesverfassungsgericht (BVerfG) dafür angesetzt … Für kleine Spartengewerkschaften bedeutet dieses Gesetz, dass ihr Einfluss in Unternehmen so gut wie ausgeschaltet werden kann. Eine Konkurrenzvereinigung, die nicht an den Verhandlungen beteiligt war, hat lediglich noch ein Anhörungsrecht beim Arbeitgeber und kann den Vertrag nachzeichnen.«
Man darf gespannt sein, wie das hohe Gericht entscheiden wird. »Gegen das Tarifeinheitsgesetz geklagt haben auch die Lokführergewerkschaft GDL und der Deutsche Journalisten-Verband (DJV). Drei Eilanträge gegen das im Sommer 2015 in Kraft getretene Gesetz hatten die Verfassungsrichter im Oktober 2015 abgewiesen – die Nachteile seien nicht derart schwerwiegend oder gar existenzgefährdend, dass sie eine einstweilige Anordnung rechtfertigen würden. Bereits gescheitert mit ihren Verfassungsbeschwerden gegen das Tarifeinheitsgesetz sind … die Deutsche Feuerwehr-Gewerkschaft (DFeuG) sowie die Neue Assekuranz Gewerkschaft (NAG). Das heißt aber nicht, dass die aktuellen Verfassungsbeschwerden nicht trotzdem Erfolg haben können.«
Juristisch betritt das Gericht nach Worten seines Vizepräsidenten Ferdinand Kirchhof in dem Verfahren Neuland. Zu klären seien daher „zahlreiche komplizierte und neue Fragen», sagte er zum Auftakt. In dem Bereich gebe es „bislang kaum verfassungsrechtliche Rechtsprechung“. Denn der Gesetzgeber habe sich bei der Regelung der Konkurrenz im Arbeitnehmerlager bisher zurückgehalten.
Podolski weist darauf hin, dass in der Praxis die Unternehmen das Tarifeinheitsgesetz bisher kaum angewendet haben. Sie zitiert Thomas Ubber, einen Rechtsanwalt bei der Kanzlei Allen & Overy, der regelmäßig für die Deutsche Bahn und die Lufthansa tätig ist: »Das Gesetz greift eben nur, wenn beide konkurrierenden Tarifverträge nach dem 20. Juli 2015 abgeschlossen wurden. Schon jetzt zeigt sich aber, dass das Entstehen neuer Spartengewerkschaften durch das Gesetz ausgebremst wurde. Künftig wird sich das Tarifeinheitsgesetz sicherlich in einigen Branchen auswirken, besonders in Verkehrsbetrieben und in Krankenhäusern.«
Und in dieser Gemengelage werden wir mit so einer Meldung konfrontiert: Plan für Pflegegewerkschaft: Der Vorsitzende des Marburger Bunds (MB), Rudolf Henke, und der Präsident der Pflegekammer Rheinland-Pfalz, Markus Mai, haben Einigkeit demonstriert in den Fragen von Pflegekammern, einer generalistischen Berufsausbildung in der Pflege und einer starken Gewerkschaft für die Pflege. Beim Empfang anlässlich des 70-jährigen Bestehens der Ärztegewerkschaft sagte Henke, der auch CDU-Bundestagsabgeordneter ist: „Was die Pflege braucht, ist eine ordentliche Gewerkschaft, die die Pflege tarifpolitisch ordentlich vertritt, zusätzlich zu Pflegekammern.“
Und der hier entscheidende Passus, den man dem Artikel entnehmen kann:
»Sollte der MB mit seiner Klage vor dem Bundesverfassungsgericht in Karlsruhe gegen das Tarifeinheitsgesetz scheitern, gebe es einen Plan B. Das Gesetz von Bundesarbeitsministerin Andrea Nahles (SPD) schreibt vor, dass Arbeitgeber künftig nur Tarifverträge mit der größten Gewerkschaft in einem Betrieb schließen dürfen. Dagegen klagt der MB, der als Ärztegewerkschaft oftmals kleiner ist als Verdi, weil in Krankenhäusern deutlich mehr Pflegende arbeiten als Mediziner, wenngleich Verdi im Gros der Häuser einen relativ schwachen Organisationsgrad aufweist. Verliert der MB, ist eine Erweiterung des MB auf Pflegende offenkundig vorstellbar.«
Offene Unterstützung bekommt der Marburger Bund vom Präsidenten der Pflegekammer Rheinland-Pfalz, Markus Mai: „Die Pflege braucht eine starke Gewerkschaft, der sie auch vertraut. Vertrauen drückt sich auch in Mitgliederquoten aus. Derzeit gibt es keine starke Gewerkschaft in der Pflege.“ Notfalls müsse man überlegen, alternative Wege in der Pflege zu gehen.
Das muss man auch vor dem Hintergrund sehen, dass die Gewerkschaft Verdi bislang die Aktivitäten, in den Bundesländern Pflegekammern einzurichten, teilweise massiv bekämpft hat (vgl. diese Übersicht über den aktuellen Stand der Errichtung von Pflegekammern in den Bundesländern).
Bereits »im März hatte Andreas Westerfellhaus, Präsident des Deutschen Pflegerats, auf die Frage, ob eine Pflegegewerkschaft aus einer Berufsgruppe heraus oder in Kooperation mit dem MB entstehen solle, geantwortet: „Die Frage lautet doch, ob es nicht Sinn macht, mit anderen Berufsgruppen im Gesundheitswesen gemeinsam aufzutreten.“ Er sei dafür, dass die unterschiedlichen Berufsgruppen im Gesundheitswesen sich stärker untereinander solidarisieren. „Ärzte, Pflegende und andere Berufe sind die Leistungsträger in den Krankenhäusern. Warum sollten sich diese Berufe nicht viel stärker solidarisieren auch in einer gemeinsamen gewerkschaftlichen Vertretung? Mehr von uns sind besser“, sagte Westerfellhaus.«
Das wird die Gewerkschaft Verdi sicher auch so sehen, natürlich im Sinne einer Organisation unter ihrem Dach, die ja gerade durch die Abspaltung der Krankenhausärzte aufgebrochen wurde.
Wie dem auch sei – hier werden zwei offene Grundsatzfragen angesprochen: Zum einen die sicher unstrittige Notwendigkeit, dass der gewerkschaftliche Organisationsgrad der Pflegekräfte unbedingt gesteigert werden muss, sonst kann es keine Bewegung geben hinsichtlich eines mittel- bis langfristig zu organisierenden „großen Pflegestreiks“, der eigentlich kommen müsste. Zum anderen aber die Frage nach der „richtigen“ gewerkschaftlichen Vertretung der Pflegekräfte. Hier zeigt sich zum einen ein fundamentales Problem der Dienstleistungsgewerkschaft Verdi mit ihrer Vielzahl an Berufsgruppen, die dort organisiert werden (müssen), was teilweise bei einigen Berufsgruppen zu Resignation und Abwendung geführt hat und führt, weil man die eigenen Interessen nicht mehr richtig vertreten sieht. Das Ausweichen in eine eigene Sparten- oder Berufsgewerkschaft wäre für die einen oder anderen sicher eine bedenkenswerte Perspektive, vor allem wenn es sich um „Engpassberufe“ handelt, die den ganzen Laden lahmlegen können. Diese Option wird durch das Tarifeinheitsgesetz grundsätzlich beschnitten bzw. zerstört.
Auf der anderen Seite muss man natürlich die Signale aus dem Marburger Bund auch kritisch sehen. Bislang hat man ja gerade in der bislang durchaus erfolgreichen Exklusion der Krankenhausärzte aus der Gemeinschaft der Beschäftigten seine Existenzberechtigung gezogen und auch dementsprechend als Ärzte-Gewerkschaft agiert. In dem Moment, wo nun möglicherweise durch die anstehende Entscheidung des BVerfG die Existenzgrundlage entzogen wird, kommt man auf die Idee, die Reihen „aufzufüllen“ mit den Pflegekräften, um dann in der notwendigen Konkurrenz mit Verdi auf der betrieblichen Ebene als stärkste Gewerkschaft dazustehen und weiter tarifpolitisch agieren zu können. Ob die Pflegekräfte dieses Ansinnen goutieren werden, kann hier nicht eingeschätzt werden. Möglicherweise lassen sich einige leiten von der Überlegung, dass ein gemeinsames Vorgehen mit den Ärzten die Wahrscheinlichkeit, zu besseren Abschlüssen zu kommen, deutlich erhöhen könnte. Allerdings besteht auch die Gefahr, dass der sowieso schon niedrige Organisationsgrad in der Pflege durch die nunmehr vom Gesetzgeber über das Tarifeinheitsgesetz induzierte Konkurrenz um Mitglieder zwischen den Organisationen weiter stabilisiert und eine potenzielle Arbeitskampffähigkeit der Arbeitnehmer noch länger in den Sternen stehen wird.
Kaufleute mit Skalpell? Gesundheitskarte mit Lesegeräte-Monopol? Aus dem monetischen Schattenreich der Gesundheitswirtschaft
Das sei dem folgenden Beitrag vorangestellt – wir haben ein in vielerlei Hinsicht hervorragendes Gesundheitssystem in unserem Land. Neulich wurde man mit der Veröffentlichung einer dieser obskuren internationalen „Vergleichsstudien“ konfrontiert, nach der das deutsche Gesundheitssystem hinter dem griechischen liegen soll. Das ist – nicht nur, aber auch aufgrund der Verwüstungen, die Jahre der Krise im griechischen Gesundheitswesen hinterlassen haben – gelinde gesagt Bullshit. Vgl. zu der Studie den Artikel Deutschlands Gesundheitssystem landet auf Platz 20, unter anderem hinter Griechenland und Slowenien. Man vergleiche beispielsweise die Zugänglichkeit des Gesundheitswesens auch für arme Menschen, die Abdeckung von Krankheitskosten über ein ausgebautes Krankenversicherungssystem auch für diejenigen, die nur geringe Beiträge zahlen können. Und von monatelangen Wartelisten auf wichtige OPs wie in benachbarten Ländern muss man sich hier auch nicht fürchten. Bei aller Kritik also – man sollte sich dessen bewusst sein.
Apropos OPs – viele Bewohner Großbritannien würden angesichts der dort vorherrschenden Warteschlangenmedizin sowie der Verweigerung bestimmter Leistungen, nur weil man ein bestimmtes Lebensalter erreicht hat, die Zustände bei uns sicher als traumhaft bezeichnen. Aber bekanntlich hat jede Medaille zwei Seiten und damit kommen wir zur Schattenseite in Deutschland.
Wenn sich finanzstarke Kapitalgesellschaften durch die medizinische Versorgungslandschaft fressen
Das GKV-Modernisierungsgesetz vom 14. November 2003 war vordergründig eines dieser typischen Spargesetze, von denen es viele gibt in der Geschichte der deutschen Gesundheitspolitik, auch wenn die Gesetzestitel anderes anzudeuten versuchen. Aber das GKV-Moderinisierungsgesetz hat tatsächlich eine strukturelle Veränderung in das System der vertragsärztlichen Versorgung eingeführt. Bis dahin galt der einfache Grundsatz, dass die vertragsärztliche Versorgung nur von freiberuflich tätigen Ärzten in eigener Praxis bzw. in Praxisgemeinschaften oder Gemeinschaftspraxen mit anderen freiberuflich und mit einer Kassenzulassung versehenen Ärzten durchgeführt werden durfte. Dominant war das Bild der ärztlichen Einzelpraxis mit dem unternehmerisch tätigen und entsprechend verantwortlichen Kassenarzt.
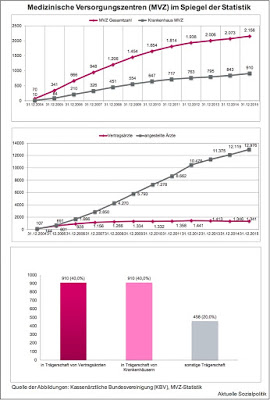
Seit 2004 können nach dem GKV-Modernisierungsgesetz auch medizinische Versorgungszentren (MVZ) an der vertragsärztlichen (kassenärztlichen) Versorgung teilnehmen. Ähnlich wie in den Polikliniken der DDR (die im Zuge der Wiedervereinigung Deutschlands auf Druck der westdeutschen Ärztefunktionäre nahezu vollständig abgeschafft wurden) können dort beliebig viele zugelassene Ärzte im Angestelltenverhältnis arbeiten, was in den herkömmlichen Arztpraxen nur sehr eingeschränkt erlaubt war. Medizinische Versorgungszentren müssen fachübergreifend sein, das heißt Fachärzte unterschiedlicher Richtungen oder psychologische Psychotherapeuten beschäftigen und unter ärztlicher Leitung stehen. Es wurde also eine neue Form der vertragsärztlichen Versorgung zugelassen – und diese Erweiterung sollte begrenzt sein auf die von der Krankenhausversorgung getrennte Welt der niedergelassenen Ärzte, die für die ambulante ärztliche Versorgung zuständig sind. Im tatsächlichen Ergebnis aber führte das dazu, dass Krankenhäusern verstärkt die Möglichkeit geboten wurde, ambulante Behandlungen durchzuführen.
Bis zum 31. Dezember 2011 konnte ein MVZ auch noch von jedem nach dem SGB V zugelassenen Leistungserbringer (neben Ärzten und Psychotherapeuten auch Apotheker, Krankenhäuser, Vorsorge- und Rehabilitationseinrichtungen sowie Heil- und Hilfsmittelerbringer) gegründet werden, der aufgrund von Ermächtigung, Zulassung oder Vertrag an der medizinischen Versorgung gesetzlich versicherter Patienten teilnahm.
Das hat in der Realität dazu geführt, dass insbesondere Krankenhäuser, denen der Zugang zur ambulanten Versorgung aufgrund des versäumten Systems mit seiner Trennung zwischen ambulant und stationär bis auf eng definierte Ausnahmebereiche versperrt war, in den MVZ eine Möglichkeit erkannten, einen bzw. besser: ihren Fuß in die ambulante Versorgung zu bekommen. Was aus ordnungspolitischen Gründen durchaus kritisch gesehen werden kann, denn die niedergelassenen Ärzte sind ja die Hauptzuweiser der Patienten in die Kliniken, das heißt, sie haben eine wichtige, wenn nicht die zentrale Nachschubfunktion für die Krankenhäuser.
Mit dem GKV-Versorgungsstrukturgesetz (GKV-VStG) gab es dann zum 1.1.2012 eine Verengung des möglichen Gründerkreises von MVZ: Im § 95 Absatz 1a SGB V wurde festgeschrieben:
»Medizinische Versorgungszentren können von zugelassenen Ärzten, von zugelassenen Krankenhäusern, von Erbringern nichtärztlicher Dialyseleistungen nach § 126 Absatz 3 oder von gemeinnützigen Trägern, die aufgrund von Zulassung, Ermächtigung an der vertragsärztlichen Versorgung teilnehmen, oder von Kommunen gegründet werden; die Gründung ist nur in der Rechtsform einer Personengesellschaft, einer eingetragenen Genossenschaft oder einer Gesellschaft mit beschränkter Haftung oder in einer öffentlich rechtlichen Rechtsform möglich.«
Medizinische Versorgungszentren, die bereits vor dem 1. Januar 2012 zugelassen waren, wurde „unabhängig von der Trägerschaft und der Rechtsform“ Bestandsschutz gewährt. Offensichtlich bestand ein Bedarf an einer einengende Präzisierung bei Trägerschaft und Rechtsform der MVZ.
Der Blick auf die Statistik (siehe Abbildung am Anfang des Beitrags) verdeutlicht, dass man sehr wohl von einer Erfolgsgeschichte der MVZ an sich und vor allem des Typus des dort angestellten Arztes sprechen kann – und die „Feminisierung“ des Arztberufs, also der stetig steigende Anteil der Frauen unter den berufstätigen Ärzten kann hier aufgerufen werden für die Argumentation, dass diese Beschäftigungsform aufgrund der damit einhergehenden besseren Vereinbarkeit von Beruf und Familie weiter an Attraktivität gewinnen wird, neben der unbestreitbaren Aversion eines Teils der jüngeren Mediziner gegen eine freiberuflich-selbständige Tätigkeit in eigener Praxis mit allen damit verbundenen Belastungen und vor allem auch Risiken.
Von Anfang an war der Organisationstypus MVZ heftiger Kritik ausgesetzt, vor allem aus den Reihen der niedergelassenen freiberuflich tätigen Ärzteschaft (was natürlich auch durch die unmittelbare Konkurrenz um den budgetierten Vergütungstopf bedingt war und ist), dabei wurde regelmäßig kritisiert, kritisiert, dass das ‚Eindringen‘ von Managementgesellschaften, privaten Klinik-Trägern und Krankenhäusern in den ambulanten Versorgungsmarkt die freie Arztwahl der Patienten einschränke, die Freiberuflichkeit der ärztlichen Tätigkeit gefährde und niedergelassene Facharztpraxen verdränge.
Dieses Argument ist immer wieder vorgetragen worden – und auch in der aktuellen Debatte spielt es eine wichtige Rolle. Kammer fürchtet Verdrängung durch Konzerne, so ist ein Artikel von Ilse Schlingensiepen in der Ärzte Zeitung überschrieben: »Konzerne gewinnen in der ambulanten Versorgung an Einfluss, warnt Nordrheins Kammerchef Henke. In manchen Regionen verdrängen sie niedergelassene Vertragsärzte aus Bereichen wie Radiologie und Nephrologie.«
Bisher weitgehend unbeachtet haben sich nicht nur im Labor, sondern auch in der Dialyse, der Radiologie und der Augenheilkunde konzernartige Strukturen herausgebildet.
„Diese sind mit ihrer Finanzkraft in einigen Regionen bei der Übernahme von Vertragsarztsitzen dermaßen dominant, dass einzelne Interessenten kaum mehr die Chance haben, sich vertragsärztlich niederzulassen“, so wird Rudolf Henke, der Präsident der Ärztekammer Nordrhein, in dem Artikel zitiert.
Beispiel Nephrologie: In Düsseldorf beispielsweise habe die deutsche Tochter des US-amerikanischen DaVita-Konzerns, ein großer Dialyseanbieter, angeblich fast alle Sitze aufgekauft. Auch andere Hausärzte in Nordrhein beklagen die Dominanz des Unternehmens im Bereich der Nephrologie – was natürlich Konsequenzen hat für die (Nicht mehr-)Wahlfreiheit der Patienten.
Ähnliche Konzentrationsprozesse gebe es im Bereich der Radiologie. Konzerne kauften Praxissitze auf und verlagerten sie an andere Standorte.
»Finanzstarke Kapitalgesellschaften kaufen Praxissitze wie geschnitten Brot auf. Niederlassungswillige Ärzte gehen häufig leer aus«, so der Artikel Wachstumsbremse für MVZ!
»In Nordrhein sind die Kapitalgesellschaften vor allem in der Radiologie, der Dialyse und dem Labor aktiv. Nach Beobachtung der KV stecken häufig Private-Equity-Gesellschaften aus Luxemburg oder den USA hinter dem gezielten Aufkauf von Praxissitzen.«
Gefordert werden gesetzliche Korrekturen im SGB V, zu Umfang oder Status der Zentren, so dass ihnen kein unbegrenztes Wachstum mehr möglich wird. Das hört sich leichter an, als es ist, denn offensichtlich ist man hier konfrontiert mit dem auszubalancierenden, aber nicht auflösbaren Dilemma, die Idee des MVZ intakt zu lassen und für die Vertragsärzte attraktiver zu machen (auch weil es gerade bei den jüngeren Ärzten und Ärztinnen einen entsprechenden Bedarf gibt), aber gleichzeitig eine übermächtige Konkurrenz zu verhindern, die dominiert wird von den Interessen der gesichtslosen, aber überaus finanzstarken Kapitalgesellschaften.