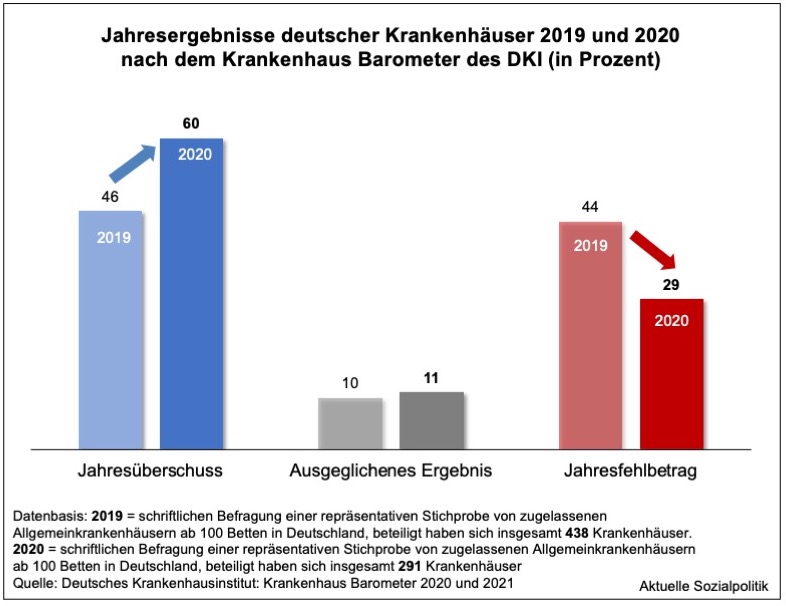
Das sind beunruhigende Nachrichten: »Trotz umfangreicher staatlicher Hilfen zur Bewältigung der Corona-Pandemie geht es den Krankenhäusern in Deutschland wirtschaftlich so schlecht wie seit über 20 Jahren nicht.« Da berichtet Tim Szent-Ivanyi unter der Überschrift Umfrage: Krankenhäusern geht es so schlecht wie seit über 20 Jahren nicht. Er beruft sich dabei auf das „Krankenhaus Barometer“ 2021 des Deutschen Krankenhausinstituts (DKI). »Danach rechnen 60 Prozent der Krankenhäuser für das abgelaufene Jahr 2021 mit wirtschaftlichen Verlusten. Gegenüber dem Vorjahr dürfte sich damit der Anteil der Kliniken, die rote Zahlen schreiben, verdoppeln.« Eine so düstere Lage habe es seit der erstmaligen Erhebung des Krankenhaus-Barometers im Jahre 2000 noch nicht gegeben, wird Gerald Gaß, der Vorstandsvorsitzende der Deutschen Krankenhausgesellschaft (DKG), zitiert. Und die Krankenhausgesellschaft macht mit ihrer Mitteilung zur neuen Ausgabe des Krankenhaus-Barometers bereits in der Überschrift deutlich, was als Kernbotschaft transportiert werden soll: Krankenhäuser finanziell und personell am Limit. Vor diesem Hintergrund lohnt ein Blick in das Original:
➔ Deutsches Krankenhausinstitut (2021): Krankenhaus-Barometer. Umfrage 2021, Düsseldorf, Dezember 2021
Wenn man die dort präsentierten Daten zu den tatsächlichen finanziellen Jahresergebnissen der deutschen Krankenhäuser mit den aus dem Vorgängerjahr vergleicht, dann ergibt sich das folgende, den einen oder anderen vor dem Hintergrund der aktuellen Notstandsmeldungen sicher irritierendes Bild: