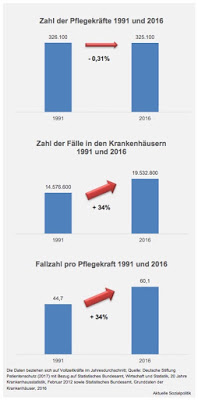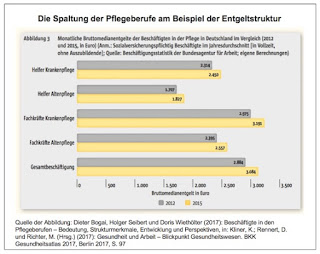
Wenn in den vergangenen Jahren über den tatsächlichen oder einen vermeintlichen Fachkräftemangel diskutiert wurde, dann ging und geht es oftmals um akademische Qualifikationen. Bei Ingenieuren und Ärzten wurde Alarm geschlagen und pessimistische Szenarien an die Wand gemalt. Gerade an diesen Beispielen haben aber auch Kritiker versucht zu zeigen, dass man in vielen Fällen gar nicht von einem Fachkräftemangel sprechen könne, höchstens dann, wenn die Arbeitgeber auf eine offene Stelle nicht mehr einen Waschkorb voller Bewerbungen bekommen, sondern nur noch einige wenige und das dann als Mangel empfinden, was aus ihrer Sicht ja auch nachvollziehbar ist. Aber die wirkliche Welt, vor allem der vielgestaltige und regional bzw. lokal höchst differenzierte Arbeitsmarkt ist wesentlich komplexer. In der letzten Zeit hat sich zunehmend herumgesprochen, dass wir in ganz anderen Berufsfeldern mit einem schon vorhandenen und sich weiter verschärfenden bzw. einem demnächst bevorstehenden Fachkräftemangel eklatanten Ausmaßes konfrontiert sind oder sein werden. Da werden nicht nur die Erzieherinnen genannt, sondern auch viele Handwerksberufe. Und ganz weit oben stehen zahlreiche Gesundheitsberufe, nicht nur, aber sicher prominent vertreten die Pflege.
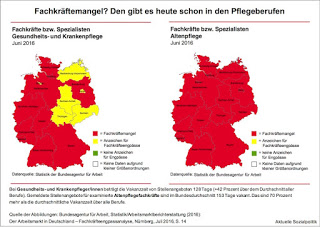
Die Bundesagentur für Arbeit (BA) kommt in ihrem im Juli 2016 veröffentlichten Bericht Der Arbeitsmarkt in Deutschland – Fachkräfteengpassanalyse zu dem Befund, dass es in den Gesundheits- und Pflegeberufen einen Mangel gibt bei examinierten Gesundheits- und Krankenpflegefachkräften und bei examinierten Altenpflegefachkräften. »Bei Gesundheits- und Krankenpfleger/innen beträgt die Vakanzzeit von Stellenangeboten 128 Tage (+42 Prozent über dem Durchschnitt aller Berufe). Gemeldete Stellenangebote für examinierte Altenpflegefachkräfte sind im Bundesdurchschnitt 153 Tage vakant. Das sind 70 Prozent mehr als die durchschnittliche Vakanzzeit über alle Berufe.« Speziell zur Altenpflege vgl. auch den im September 2016 veröffentlichten BA-Bericht Arbeitsmarkt Altenpflege – Aktuelle Entwicklungen. Das alles hat Folgen bzw. potenziert problematische Entwicklungen, die sich aus anderen Quellen speisen.
Und es ist ja keineswegs so, dass man den real existierenden Fachkräftemangel zumindest in der Pflege übersehen kann, wenn man den sehenden Auges durch die Arbeitsmarkt-Welt läuft. Beispiel Bayern: »Bei der Pflege alter Menschen herrscht jetzt schon ein drastischer Personalmangel. Einer Prognose der Bertelsmann-Stiftung zufolge wird es bis zum Jahr 2030 aber noch gravierender: Allein in Bayern werden dann etwa 62.000 Fachkräfte«, heißt es in dem Artikel Vor der Pflegekatastrophe von Dietrich Mittler.
Die Zahlen basieren auf einer Antwort der bayerischen Staatsregierung und sind damit sicher nicht verdächtig, unbegründete Katatsrophenszenarien zu stützen. Der von der Regierung selbst eingeräumte absehbar immer größer werdende Mangel hat seine Ursachen auch in Defiziten des Ausbildungssystems:
»Jährlich werden in Bayern gut fünf Prozent neue Altenpflegekräfte gebraucht – aufgrund der altersbedingten Fluktuation. Aber auch dadurch, dass angesichts der stressigen Arbeitsbedingungen nicht wenige das Handtuch werfen. In Zahlen ausgedrückt heißt das: Um den Bedarf zu decken, hätten im Zeitraum 2015/2016 gut 4.500 Menschen eine Ausbildung in der Pflege beginnen müssen, wie ein 2013 von der Staatsregierung in Auftrag gegebenes Gutachten ergab.
Tatsächlich haben in diesem Zeitraum nur 3.370 Schülerinnen und Schüler eine Ausbildung in der Altenpflegebegonnen. Noch desolater erscheint das Bild, wenn man sieht, dass die Gutachter davon ausgingen, dass im Zeitraum 2014/2015 rein rechnerisch 14.100 junge Menschen in die Pflegeausbildung hätten gehen müssen, um das bereits bestehende Defizit auszugleichen. Indes fingen da nur 3.291 Pflegeschüler ihre Ausbildung an.«
Der bereits in der Vergangenheit aufgebaute Personalmangel – nicht nur durch zu wenig Ausbildung bedingt, sondern auch eine Folge der realen Arbeitsbedingungen – kommt mittlerweile vor Ort immer stärker an die Oberfläche. »Wie die Kontrolleure der Heimaufsicht 2014 feststellten, hatten 166 stationäre Einrichtungen für ältere Menschen die gesetzlich festgelegte Fachkraftquote nicht mehr erfüllen können. Dies mag angesichts von bayernweit mehr als 1600 Altenpflegeheimen als wenig erscheinen«, aber man muss berücksichtigen, dass es sich bei diesen Zahlen nur um die Abbildung der Spitze des wirklichen Eisbergs handelt, da von der offiziellen Aufsicht nur punktuelle Erkenntnisse generiert werden können.
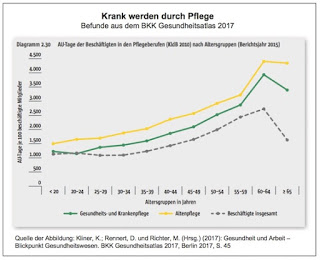
Und das hat Auswirkungen auf Menschen, die bereits heute oftmals aufgrund der tatsächlichen Bedingungen in der Pflege auf dem Zahnfleisch gehen. Von daher sollte man solche Befunde absolut ernst nehmen und als ein Warnzeichen allererster Güte: »Viele Pflegekräfte bewältigen ihren Arbeitsalltag nur noch mit Medikamenten, zeigt der BKK Gesundheitsreport«, berichtet Peter Thelen in seinem Artikel Arbeiten? Nur noch mit Schmerzmitteln. Thelen zitiert vorab aus dem BKK Gesundheitsreport 2016, der Ende November 2016 von den beiden Herausgebern Franz Knieps und Holger Pfaff vor der Bundespressekonferenz vorgestellt wird.
»Menschen, die in der Pflege tätig sind, haben ein deutlich höheres Risiko psychisch krank zu werden. Fast jeder zweite erhielt im vergangenen Jahr mindestens einmal eine entsprechende Diagnose. Erzieher und Sozialarbeiter landen mit einer Erkrankungsquote von 35 Prozent auf dem zweiten Platz … Immer mehr Pflegekräfte halten der Belastung nicht stand. Das Ergebnis: Burn-out, so der aktuelle Gesundheitsreport des Bundesverbands der Betriebskrankenkassen (BKK). Danach haben 40,5 Prozent der in der Altenpflege Beschäftigten 2015 mindestens einmal bei einem niedergelassenen Arzt oder einem Psychotherapeuten die Diagnose einer psychischen Erkrankung gestellt bekommen. Im Durchschnitt aller Versicherten trifft dieses Schicksal nur rund jeden Vierten … Für die Pflegeunternehmen selbst ist das alles andere als eine gute Entwicklung. Denn die Erkrankungen führen dazu, dass oft lange Fehlzeiten zusätzliche Lücken in die ohnehin schon löchrige Personaldecke reißen: Beschäftigte in der Altenpflege fehlten 2015 krankheitsbedingt 24,1 Tage, das ist über eine Kalenderwoche mehr als beim Durchschnitt der Beschäftigten. Fast jeder fünfte Fehltag (18,7 Prozent) geht dabei auf das Konto von psychischen Erkrankungen, mehr als jeder vierte AU-Tag (27,2) wird allerdings durch Muskel- und Skeletterkrankungen verursacht. Die Pflege von alten Menschen ist eben nicht nur seelisch belastend, sondern oft auch körperliche Knochenarbeit.«
Depressive Erkrankungen und Burn-out sind in der Altenpflege ungefähr doppelt so oft Ursache dafür, dass Arbeitnehmer zu Hause bleiben müssen, wie in der übrigen Wirtschaft. Aber sie bleiben nicht nur krank zu Hause, offensichtlich schleppen sich auch viele Pflegekräfte krank zur Arbeit:
»Viele Pflegekräfte bewältigen ihren Arbeitsalltag nur noch Dank hilfreicher Medikamente: Ein Fünftel hat 2015 mindestens einmal ein Mittel verordnet bekommen, dass auf das Nervensystem wirkt. Acht Prozent nahmen Antidepressiva, jeder zehnte ließ sich mindestens einmal Schmerzmittel verordnen.«
Nun kann man darauf hinweisen, dass selbst der Politik die bisherige Vogel-Strauß-Politik nicht mehr reicht und man angesichts der vorliegenden Fakten endlich auch das Problem der hohen Arbeitsbelastung angehen will. Aber: Hinsichtlich der Vorgaben für die Personalausstattung in Heimen muss man aufgrund der Länderzuständigkeit von einem der typischen föderalen Flickenteppiche sprechen. »Klar ist eigentlich nur, dass 50 Prozent der Beschäftigten in einem Heim Pflegefachkräfte sein müssen. Wie viele Pflegekräfte pro Patient eingesetzt werden müssen, wird dagegen derzeit noch recht willkürlich festgelegt. So reichen in Brandenburg 27 Vollzeitkräfte für den 24-Stunden-Dienst in einem Haus mit 80 Pflegebedürftigen im Durchschnitt. In Sachen sind fast 35 nötig« – und das sind nur die Vorgaben, nicht aber die gemessene Wirklichkeit.
Aber es gibt Hoffnung, hat sich doch der Bund der Sache angenommen mit dem neuen Pflegestärkungsgesetz:
»Es sieht vor, dass in Zukunft der Personalbedarf für das gesamte Bundesgebiet einheitlich auf der Basis wissenschaftlich fundierter Verfahren ermittelt werden soll. Umgesetzt werden soll das Ganze aber erst bis Juli 2020, so dass entsprechende Regelungen erst 2021 greifen würde.«
Der Gewerkschaft ver.di dauert das alles viel zu lange und sie macht konkrete Vorschläge: Ver.di fordert die Umwandlung des Pflegevorsorgefonds, in den die Versicherten seit 2015 jeden Monat 0,1 Prozent ihres beitragspflichtigen Einkommens einzahlen müssen, in einen Pflegepersonalfonds. In dem Pflegevorsorgefonds sind bereits etwas über eine Milliarde Euro angespart worden, die man verwenden will für mehr Personal. Eine gute Idee. Denn mit dem Geld ließen sich 38.000 neue Pflegekräfte dauerhaft finanzieren, rechnet die Gewerkschaft vor.
Die Sache hat leider einer ganz großen Haken: Selbst wenn die Bundesregierung dem folgen würde, müssten alle Beteiligten feststellen, dass es die 38.000 zusätzlichen Pflegekräfte derzeit gar nicht gibt auf dem Markt. Man könnte die Stellen also gar nicht besetzen.
Und auch das gehört zur Wahrheit – es sind nicht nur die Pflegekräfte, an denen es heute schon und erst recht in den kommenden Jahren mangelt. Schauten wir in den Rettungsdienst, auf den wir uns alle verlassen (müssen). Jürgen Bock illustriert den Personalmangel beim Rettungsdienst am Beispiel des Landes Baden-Württemberg mit dieser handfesten Überschrift: Kopfprämie für neues Rettungspersonal. Alle Verantwortlichen, aber auch wir Bürger sollten sowas mit größten Sorgen zur Kenntnis nehmen: »Landesweit fehlen dem Rettungsdienst rund 400 Mitarbeiter. In Göppingen setzt man jetzt Prämien für neue Kollegen aus. In Stuttgart bleiben Fahrzeuge unbesetzt, obwohl offiziell alle Planstellen belegt sind. Unter den Beschäftigten herrscht Unruhe.«
Zur Einordnung: In Baden-Württemberg arbeiten derzeit rund 5.800 Menschen im Rettungsdienstbereich. Etwa 80 Prozent aller Einsätze landesweit werden vom DRK abgewickelt. Insgesamt fehlen laut Stuttgarter Nachrichten derzeit etwa 400 Mitarbeiter.
Im Mittelpunkt steht das Deutsche Roten Kreuz (DRK), das in Stuttgart wie im Land den Großteil des Rettungsdienstes übernimmt. Aus dessen Reihen, in diesem Fall aus Stuttgart, wird folgendes berichtet:
»Aus den Worten der Stuttgarter Rettungsdienstmitarbeiter spricht der pure Frust. „Wir arbeiten gerne in unserem Beruf, aber wir wissen uns nicht mehr zu helfen“, sagt einer. Er spricht von „Hunderten Überstunden“ und „miesem Betriebsklima“. Kollegen bestätigen das. „Es knirscht an allen Ecken und Enden – und es bleiben immer häufiger Autos einfach stehen, weil niemand da ist, der sie fahren kann“, sagt ein anderer.«
Aus Dienstplänen, die den Stuttgarter Nachrichten vorliegen, geht hervor, wie viele Schichten angesichts fehlenden Personals zuletzt ausgefallen sind. Im Oktober sind es über 50 Dienste gewesen. Das heißt: Gut 400 Stunden waren Rettungswagen nicht wie vorgesehen besetzt. In der ersten Novemberhälfte summieren sich die Ausfälle bereits auf 465 Stunden.
Und das hat Folgen, über die an diesem Beispiel berichtet wird:
»Der DRK-Kreisverband Göppingen etwa hat jetzt in einer Fachzeitschrift eine ganzseitige Anzeige geschaltet. Darin verspricht man neuen Rettungsdienstmitarbeitern eine „attraktive Gehaltseinstufung“, Umzugshilfe und eine Antrittsprämie in Höhe von 1000 Euro. Laut DRK-Stellenportal sucht man in Göppingen derzeit 14 Leute.«
Die Kopfprämie für wechselwillige Fachkräfte wird natürlich auch kritisiert: „Das Gesamtsystem hat derzeit einfach zu wenige Mitarbeiter. Es nützt dem Rettungsdienst im Land nichts, wenn die Leute von einem Anbieter zum anderen wechseln“, wird Daniel Groß, seines Zeichens stellvertretende Landesgeschäftsführer des baden-württembergischen Arbeiter-Samariter-Bunds, in dem Artikel zitiert. Man bezahle deshalb keine Wechselprämie, so der ASB. Zyniker würden anfügen, der ASB macht das nur deshalb nicht, weil er an anderer Stelle genau das tut, was man derzeit als Vorwurf stellt, denn beim ASB »bekommen die eigenen Mitarbeiter eine Belohnung, wenn sie neue Kollegen werben.«
Und zur ansatzweisen Abrundung, dass wir hier mit einem enormen Problem quer durch die Gesundheitsberufe konfrontiert sind, schauen wir nach Berlin und auf eine von vielen dortigen Mangellagen: Hebammen in Berlin verzweifelt gesucht , so hat Thorkit Treichel ihren Artikel überschrieben.
Berlin erlebt einen Babyboom, über 38.000 Kinder kamen 2015 zur Welt. Doch die rund 1.000 Berliner Hebammen haben wenig Grund zur Freude. Susanna Rinne-Wolf, Vorsitzende des Berliner Hebammenverbandes, verweist auf eine dramatische personelle Unterbesetzung in den Krankenhäusern hin:
„Hebammen müssen teilweise bis zu sechs Frauen im Kreißsaal betreuen“, sagt sie. Manche Krankenhäuser würden Frauen abweisen, die kurz vor der Entbindung stehen. In anderen Kliniken müssten sich Schwangere sechs Monate vor dem Termin zur Entbindung anmelden. Das liege auch daran, dass Hebammen tätigkeitsfremde Arbeiten übernehmen müssten. „Sie betreuen die gynäkologische Ambulanz mit. Sie werden zunehmend mit administrativen Tätigkeiten eingedeckt.“
Auch Wolfgang Henrich, Direktor der Klinik für Geburtsmedizin der Charité in Mitte, spricht von „einem erheblichen Hebammenmangel in den Krankenhäusern“, nicht ohne dabei darauf hinzuweisen, dass der Mangel in Süddeutschland noch größer sei, was den Betroffenen natürlich nicht wirklich hilft. Auch Henrich muss bestätigen, dass viel zu wenig ausgebildet wird. „Es gibt Hunderte von Bewerbungen für zwei Dutzend Ausbildungsplätze“. Und dieser Hinweis des Geburtsmediziners ist von besonderer Bedeutung, wenn es um die Frage geht, was zu tun wäre: „Der Beruf muss aufgewertet und entsprechend bezahlt werden“, fordert Henrich.
Gleichzeitig – und nur scheinbar wiedergelagert dem Berliner Beispiel, wo es ja um Personalnot in den Kreißsälen geht – wird berichtet, dass die Ausdünnung des geburtshilflichen Angebots in den Kliniken zu negativen Auswirkungen auf die Zahl der Hebammen führt, so in diesem Artikel: Immer mehr Kreißsäle schließen in Deutschland. »Seit 1991 ging in rund 40 Prozent der Kreißsäle in Deutschland das Licht aus, während die Geburtenrate in gleichen Zeitraum nur um etwa 12 Prozent sank.« Und weiter: »Aktuell gibt es in vielen ländlichen Regionen kein Krankenhaus mit Geburtshilfe mehr. Beispielsweise im fast 2000 Quadratkilometer großen Landkreis Diepholz in Niedersachsen. „Bei Anfahrtswegen von bis zu 50 Kilometern haben Frauen große Sorgen, es rechtzeitig zur Klinik zu schaffen“, erzählt Jutta Meyer-Kytzia. Lange hat die Hebamme im Kreißsaal gearbeitet, jetzt kümmert sie sich als Freiberuflerin um Geburtsvorbereitung und -nachsorge. „Ich muss mindestens die Hälfte der Anfragen von Schwangeren ablehnen“, sagt sie. Nach Schließung der ehemals vier Geburtshilfe-Stationen im Kreis, seien viele Kolleginnen abgewandert.«
Alle Beispiele haben eines gemeinsam – sie zeigen in aller Deutlichkeit, dass wir bereits heute erhebliche, in Zukunft sicher erschreckende Mangelsituationen in ganz unterschiedlichen Bereichen der medizinischen und pflegerischen Versorgung haben und weiter ausprägen werden. Darüber wird viel zu wenig diskutiert und vor allem kaum leidenschaftlich für eine Aufwertung und eine Ausbildungsoffensive gestritten. Wahrscheinlich verlassen sich immer noch viele auf die ausgeprägt hohe intrinsische Motivation, die viele Menschen in Gesundheitsberufen antreibt. Aber man kann das Feuer auch auspusten und sich dann wundern, dass es dunkel wird.