Zahlen bitte. Das kann man genau so doppeldeutig verstehen, wie es hier gemeint ist. Zum einen hinsichtlich der Aufforderung, eine noch ausstehende Rechnung zu begleichen, zum anderen aber auch die Frage nach der Zahl derjenigen, die auf uns zukommen (werden/könnten), wenn es um die Pflege alter Menschen geht.
Und zu dem letzten Aspekt hat das Statistische Landesamt Rheinland-Pfalz für das „Land der Reben und Rüben“ eine Vorausberechnung gewagt hinsichtlich der Frage, wie sich die Zahl der Pflegebedürftigen in den kommenden Jahren entwickeln wird bzw. entwickeln könnte, wenn man den Annahmen der Statistiker folgt.
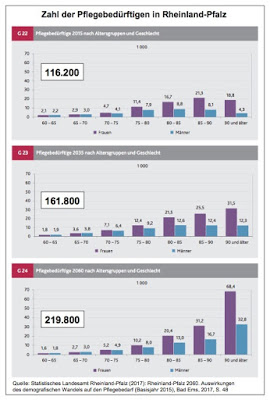
Eine Kurzfassung des in Wirklichkeit ziemlich komplexen Unterfangens einer Abschätzung der Größenordnung kann man mit diesem Artikel so auf den Punkt bringen: 40 Prozent mehr Pflegebedürftige bis 2035: »Heute sind in Rheinland-Pfalz rund 116.000 Menschen über 60 pflegebedürftig. Ihre Zahl könnte bis 2035 um gut 46.000 auf knapp 162.000 steigen … Noch dramatischer ist die Prognose für das Jahr 2060. Bis dahin könnten knapp 220.000 Rheinland-Pfälzer auf pflegerische Hilfe angewiesen sein.« Das wäre dann ein Anstieg von 89 Prozent gegenüber 2015. Ein Blick auf die Zahlen in den einzelnen Altersgruppen ab 60 Jahre aufwärts macht vor allem einen wichtigen Befund erkennbar: Der Anstieg des Pflegebedarfs geht vor allem auf die Hochbetagten zurück.
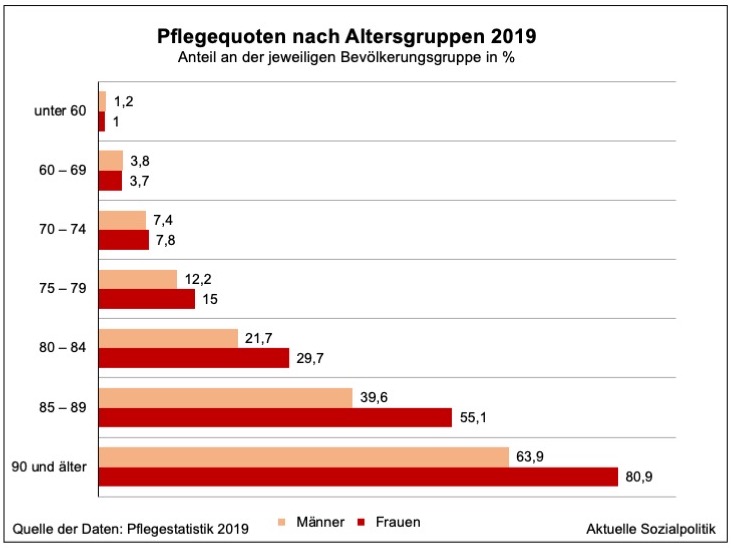
„Die strukturellen Verschiebungen in der Art der Versorgung beruhen, bei konstanten Pflegequoten, auf der Bevölkerungsentwicklung“, wird der Präsident des Statistischen Landesamt, Marcel Hürter, zitiert. »Die Zahl der 80-Jährigen und Älteren wird überproportional zunehmen. Dies liegt – neben der steigenden Lebenserwartung – insbesondere daran, dass die Babyboomer (Geburtsjahrgänge 1954 bis 1967) langfristig in die höheren Altersgruppen hineinwachsen. Da die Wahrscheinlichkeit, pflegebedürftig zu werden, signifikant mit dem Alter steigt, erhöht sich auch die Zahl pflegebedürftiger Menschen im Alter ab 80 Jahren überproportional. Im Jahr 2015 lag das Pflegerisiko bei den 80-Jährigen und Älteren bei etwa 32 Prozent, d. h. fast jede dritte Person in dieser Altersgruppe war pflegebedürftig. Bis 2035 steigt die Zahl pflegebedürftiger Menschen zwischen 60 und 80 Jahren vermutlich um mehr als 20 Prozent (plus 7.900 Personen); im Alter ab 80 Jahren ist bis 2035 ein Anstieg um 48 Prozent zu erwarten (plus 38.000 Personen).«
Wie immer lohnt natürlich der Blick in das Original:
Statistisches Landesamt Rheinland-Pfalz (2017): Rheinland-Pfalz 2060 – Auswirkungen des demografischen Wandels auf den Pflegebedarf (Basisjahr 2015), Bad Ems, 2017
Zum methodischen Vorgehen muss man wissen: »Die Berechnungen basieren auf der mittleren Variante der vierten regionalisierten Bevölkerungsvorausberechnung, die das Statistische Landesamt im Juli 2015 vorgelegt hat. Die Vorausberechnung der Zahl der Pflegebedürftigen im Alter ab 60 Jahren erfolgt mit konstanten Pflegequoten (Durchschnitt der Pflegestatistiken 2011, 2013 und 2015) nach Art der Pflegeleistung (ambulante und stationäre Pflege sowie ausschließlichem Bezug von Pflegegeld), untergliedert nach Altersgruppen und Geschlecht sowie nach kreisfreien Städten und Landkreisen.«
Konstante Pflegequoten bedeutet, dass man davon ausgeht, dass die bisherige Verteilung der Pflegewahrscheinlichkeiten auch in die Zukunft fortgeschrieben werden kann. Das ist natürlich nicht unumstritten. Das Statistische Bundesamt bezeichnet das zutreffend als „Status-Quo-Szenario“, da die altersspezifischen Pflegequoten künftig identisch mit denen von heute sind. Die Bundesstatistiker haben in ihren Berechnungen aber immer auch ein Szenario „sinkende Pflegequoten“ berechnet. In diesem eher optimistischen Szenario geht man davon aus, dass durch den medizinisch-technischen Fortschritt auch das Pflegerisiko in den Altersgruppen abnimmt. Als Orientierungsgröße gilt dabei die erwartete Zunahme der Lebenserwartung im jeweiligen Alter – das Pflegerisiko verschiebt sich daher in ein höheres Alter entsprechend der steigenden Lebenserwartung.
Letztendlich geht es hier um die anhaltende – und nicht entschiedene – Debatte über die Gültigkeit der Medikalisierungs- oder der Kompressionsthese. In der pflegewissenschaftlichen Diskussion gibt es Hinweise auf Kompressionseffekte, allerdings mit erheblichen methodischen „Verunreinigungen“. Dazu als ein Beispiel aus dem BARMER GEK Pflegereport 2016 von Rothgang et al.:
»Ein Faktor – der als Ausfluss einer „Kompression von Morbidität“ geführt werden kann – und der die Pflegelast für die Zukunft eventuell geringer erscheinen lässt, ist die von 1996 bis heute andauernde Entwicklung in der SPV und der PPV, wonach die Anteile der Pflegebedürftigen mit Pflegestufe I kontinuierlich steigen, während die Anteile an den Pflegestufen II und III kontinuierlich zurück gehen. Diese Entwicklungen finden sich ebenfalls im Wandel des Ausmaßes der Lebenserwartung in Pflegebedürftigkeit bestätigt, wonach die höheren Pflegestufen relativ zu den geringeren Pflegestufen im Zeitverlauf anteilig abnehmen … Auch die Begutachtungen von Pflegebedürftigkeit durch den MDK bestätigen diese Entwicklungen. Die daraus resultierende geringere Pflegelast würde den Pflegekräftebedarf etwas abschwächen, die aus der Betrachtung der zu erwartenden reinen Fallzahlen an Pflegebedürftigen zu erwarten wäre. Allerdings sind diese Verschiebungen zu Teilen auf sozialrechtliche Änderungen zurückzuführen, die insbesondere die Pflegestufe „0“ und die Pflegestufe I begünstigt haben … Insofern kann nicht automatisch davon ausgegangen werden, dass sich die beobachteten Verschiebungen in der Pflegestufenstruktur in Zukunft fortsetzen wird.« (Rothgang et al. 2016: 96 f.)
Vielleicht lässt sich der derzeitige Diskussionsstand so zusammenfassen, dass nicht die eine oder die andere These gilt, sondern beide, aber für unterschiedliche Personengruppen, für die Menschen im unteren Einkommensbereich eher die Medikalisierungs- und für die im oberen Bereich eher die Kompressionsthese. Das hätte natürlich erhebliche sozialpolitische Konsequenzen (und die nicht nur im Pflegebereich, sondern beispielsweise auch mit Blick auf das Alterssicherungssystem, vgl. dazu den Blog-Beitrag Rente mit 70(+)? Warum die scheinbar logische Kopplung des Renteneintrittsalters an die steigende Lebenserwartung unsinnig ist und soziale Schieflagen potenziert vom 22. April 2016).
Wie dem auch sei – neben der Tatsache, dass die Zahl der pflegebedürftigen deutlich ansteigen wird, muss man sicher davon ausgehen, dass man für deren Versorgung deutlich mehr Pflegepersonal brauchen wird. Und da hakt es ja heute schon. So wird die rheinland-pfälzische Gesundheitsministerin Sabine Bätzing-Lichtenthäler (SPD) mit diesen Worten zitiert: »… schon heute fehlen 1.912 Pflegekräfte im Land … Dabei sei diese Zahl schon ein Erfolg, das Ministerium hätte ursprünglich für 2015 einen Fachkräftemangel in der Pflege von 5.367 Personen erwartet. Nur mit Gegenmaßnahmen wie der Zuwanderung von rund 270 ausländischen Pflegekräften sowie mehr Ausbildungsplätzen sei es möglich geworden, diese Lücke so gut zu schließen.«
Aber auch das ist ein bemüht optimistisch daherkommender Versuch – denn man geht dabei immer von den heutigen Besetzungen aus, die völlig zu Recht massiv kritisiert werden, weil sie oftmals eine personelle Unterdeckung darstellen.