Die Bundesregierung möchte die Potenziale der Digitalisierung im Gesundheitswesen und in der Pflege deutlich stärker nutzen und treibt dafür ihre Digitalisierungsstrategie weiter voran, konnte man diese Tage lesen. Die elektronische Patientenakte (ePA) solle zum „Dreh- und Angelpunkt“ in der Gesundheitsversorgung der Menschen werden, so die Bundesgesundheitsministerin Nina Warken (CDU) bei der Vorstellung der Digitalisierungsstrategie der Bundesregierung.
Krankenversicherung
Was für ein Durcheinander. Aufgezeigt an nur einigen wenigen Splittern aus der aktuellen Berichterstattung über sozialpolitische Themen
Das Sommerloch ist doch eigentlich schon vorbei, aber in den Medien werden weiter zahlreiche sprichwörtliche Sauen durchs politische Dorf getrieben, bei denen Vorschläge gemacht werden, über deren Substanzlosigkeit und zuweilen rechtliche, geschweige denn menschenbezogene Bodenlosigkeit man nur den Kopf schütteln kann.
Dazu muss man nur einen flüchtigen Blick auf die sozialpolitisch relevante Berichterstattung an einem zufällig ausgewählten Tag heranziehen. Konkret soll es hier um Meldungen gehen, die am 29. September 2025 veröffentlicht worden sind.
Taschenspielertricks im Haifischbecken: Augen zu und auf Wiedervorlage legen. Die vergiftete Pflaster-Sozialpolitik der neuen Bundesregierung für die Kranken- und Pflegeversicherung in Form von „Darlehen“
Die gesetzliche Krankenversicherung (GKV) und die soziale Pflegeversicherung hängen bekanntlich finanziell schwer in den Seilen. Die Ausgaben steigen stärker als die Einnahmen und zugleich hat der Bund in den zurückliegenden Jahren die Sozialversicherungen ausgenommen wie eine Weihnachtsgans.
Man denke hier an die Milliarden Euro-Beträge, die während der Corona-Pandemie aus der Kasse der beitragsfinanzierten sozialen Pflegeversicherung ausgegeben werden mussten für pandemiebedingte Ausgaben, die selbst von der Bundesregierung anerkannt gesamtgesellschaftliche Leistungen waren, so dass man eine – bis heute aber nicht vollzogene – Rückerstattung von fünf Milliarden Euro aus Steuermitteln versprochen hat. Oder an den ehemaligen Bundesgesundheitsminster Jens Spahn (CDU), der zur vorübergehenden Vermeidung von Anhebungen des Zusatzbeitrags der Krankenkassen sowie von möglichen Einschnitten auf der Leistungsseite seit 2018 die GKV gezwungen hat, ihre Rücklagen abzubauen, bis quasi nichts mehr im Topf war.1 In den vergangenen Jahren hat sich die Politik wiederholt an den Rücklagen bedient, um die strukturellen Defizite auszugleichen und das Finanzierungsproblem in die Zukunft zu verschieben. Nun fehlen diese Rücklagen und die Beitragszahler müssen höhere Zusatzbeiträge in Kauf nehmen.
Long Covid und die dadurch verursachten Personalausfälle. Befunde aus dem Gesundheitsreport 2022 der Techniker Krankenkasse
»Beim Blick auf die derzeitigen Coronazahlen drängt sich schnell eine Frage auf: Was ist eigentlich aus der sommerlichen Entspannung geworden, die es 2020 und 2021 noch gegeben hatte? In diesem Jahr ist plötzlich von einer „Sommerwelle“ die Rede und wer sich mal im Familien- und Freundeskreis umhört, stößt vermutlich ganz schnell auf den ein oder anderen Fall«, so dieser Bericht. Und man muss anfügen: Dass derzeit zahlreiche Firmen mit erheblichen coronabedingten Ausfällen an Personal konfrontiert sind, sollte sich herumgesprochen haben. Das ist natürlich gerade in den Branchen hart, wo es einen hohen oder gar ausschließlichen Bedarf an Präsenz-Arbeitskräften gibt, deren Ausfall dann unmittelbare und nur schwer bis gar nicht kompensierbare Folgen hat.
Zu der Sommerwelle 2022 nur zwei Beispiele aus dem Verkehrsbereich: »Die Kölner Verkehrsbetriebe kämpfen gerade mit „ungewöhnlich vielen kurzfristigen Personalausfällen“. Ein Grund für die erhöhte Krankenquote sei eine „erneute Zunahme der Coronafälle“. Hinzu kämen Mitarbeiterinnen und Mitarbeiter in Quarantäne. Die Konsequenz: Ab kommender Woche werden vier Buslinien vorübergehend eingestellt. Das Ziel sei aber, ein „Grundangebot“ in allen Bereichen der Stadt aufrechtzuerhalten.« Und bei einem anderen Unternehmen, dem Verkehrsunternehmen Eurobahn, sieht das so aus: »“Wir haben wirklich über alle Abteilungen hinweg Kollegen, die an Corona erkrankt sind.“ Und anders als noch vor ein paar Monaten seien die Betroffenen nicht mehr nur ein paar Tage, sondern oftmals zwei Wochen krank. Derzeit fielen fünf Prozent der Züge aus. Denn auch in den Werkstätten sei das Personal krank und wenn ein Zug nicht gewartet werde, könne er nicht auf die Schiene.«
Überall Milliarden-Löcher. Nicht nur bei den Krankenkassen. Auch die Pflegeversicherung hängt schwer angeschlagen in den Seilen
»In den Kranken- und Pflegekassen klaffen gewaltige Lücken, die nur mit viel Mühe gestopft werden können: mit erhöhten Beiträgen, dem Rückgriff auf Reserven, vor allem aber aus Steuermitteln. Der ohnehin hohe Bundeszuschuss zur gesetzlichen Krankenversicherung (GKV) verdoppelt sich 2022 auf 28,5 Milliarden Euro.« Das findet man in dem Beitrag AOK reißt Krankenkassenfinanzen tief ins Minus von Christian Geinitz. »Doch die Hiobsbotschaften reißen nicht ab. Allein der Platzhirsch am Markt, die Allgemeinen Ortskrankenkassen (AOK), melden für das zurückliegende Jahr ein nie dagewesenes Defizit. Es ist sogar höher als die Rekordunterdeckung aller Kassen zusammen zu Beginn der Zweitausenderjahre. 2002 und 2003 überstiegen in sämtliche Versicherungen zusammengenommen die Ausgaben die Einnahmen um rund 3,4 Milliarden Euro. Dann folgten fünfzehn Jahre, in denen es vorwiegend Überschüsse gab, bis 2019 die Rechnung wieder ins Minus drehte. 2020 sah es mit minus 2,7 Milliarden Euro besonders übel aus. Doch das ist nichts gegen die Horrorzahlen der AOK für 2021.« Nach vorläufigen Daten »betrug die Finanzierungslücke im vergangenen Jahr sage und schreibe 4,1 Milliarden Euro.«
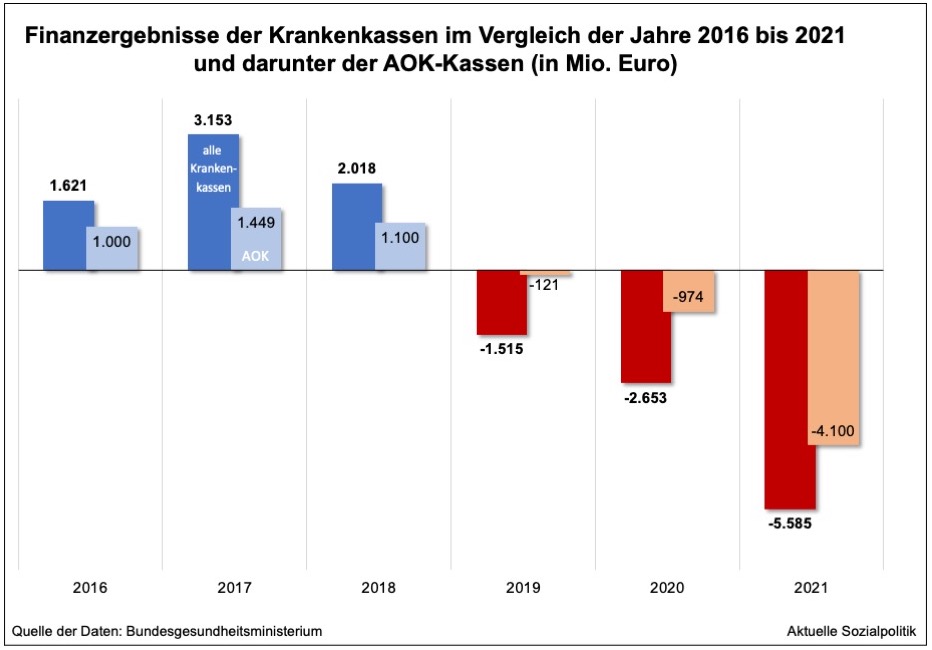
Aus Krankenkassenkreisen wird berichtet, dass die Belastungen nicht an der Corona-Pandemie lagen. Es habe, im Gegenteil, eine „pandemiebedingte Zurückhaltung der Versicherten bei der Inanspruchnahme von Versicherungsleistungen“ gegeben. »Vielmehr habe der Fehlbetrag mit der Vermögensabgabe zu tun, also dem Rückgriff in die Reserven. Diesen hatte die zurückliegende Bundesregierung mit Gesundheitsminister Jens Spahn (CDU) den Kassen auferlegt, um die GKV-Finanzen zu stabilisieren. Der Grund dafür war, dass die Kassenrücklagen ein Mehrfaches der gesetzlich vorgeschriebenen Mindestreserve betrugen«, so Christian Geinitz.