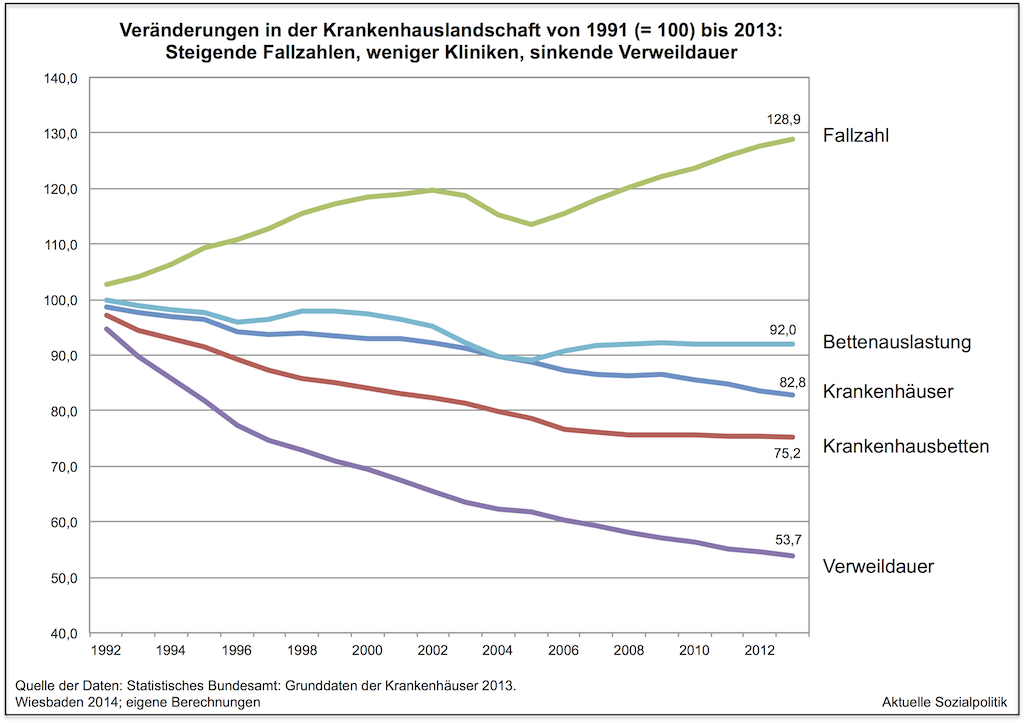
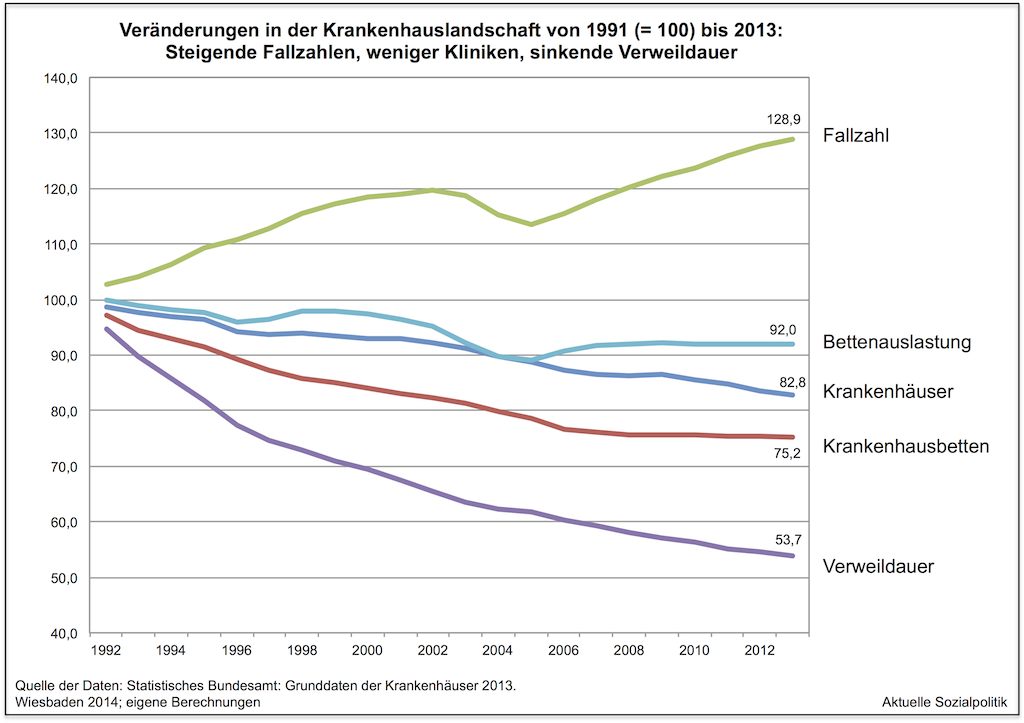
Es ist eine dieser großen und auf den ersten Blick durchaus nachvollziehbaren, plausiblen Erzählungen unserer Tage: Immer mehr Menschen werden durch die Bedingungen, denen sie in der modernen Arbeitswelt ausgesetzt sind, in den Burnout getrieben, viele schaffen es nicht, bis zum gesetzlichen Rentenentrittsalter durchzuhalten und werden – oftmals und in zunehmenden Maße – aus „psychischen Gründen“ als Erwerbsunfähige frühverrentet. Sichtet man die vielen Beiträge aus den letzten Jahren, dann kann sich der Eindruck verfestigen, wir leben in einer „erschöpften Gesellschaft“.
Das Thema hat selbst die Philosophie erreicht. Gleichsam paradigmatisch hierfür die Überlegungen von Byung-Chul Han, geboren in Südkorea, Professor für Philosophie und Kulturwissenschaft an der Universität der Künste Berlin: Wie der Kapitalismus uns zu Selbstausbeutern macht, so lautet beispielsweise einer seiner Beiträge. Er hebt das Thema auf eine ganz große Bühne: »Die psychischen Erkrankungen wie Depression oder Burnout sind der Ausdruck einer tiefen Krise der Freiheit. Sie sind ein pathologisches Zeichen, dass heute die Freiheit vielfach in Zwang umschlägt … Die perfide Leistungslogik … führt am Ende zum Kollaps. Wir denken, wir verwirklichen uns, wir optimieren uns, aber in Wirklichkeit beuten wir uns aus. Wogegen könnten wir protestieren? Es gibt ja niemanden, der mich zur Arbeit zwingt. Ich beute mich ja aus freien Stücken aus. Das Leistungssubjekt, das sich frei wähnt, ist in Wirklichkeit ein Knecht. Es ist insofern ein absoluter Knecht, als es ohne den Herrn sich freiwillig ausbeutet.« Das sind Worte, die vielen kritischen Geistern aus der Seele sprechen werden und ist es nicht zugleich ein Thema, das sich durch die Arbeitenvon Marx über Freud und die Frankfurter Schule bis hin zu den Beiträgen des jüngst verstorbenen Soziologen Ulrich Beck – um nur einige wenige zu nennen – zieht? Und auch aus einer ganz anderen Perspektive: Kennt nicht jeder von uns Beispiele von Menschen, die an der modernen Arbeitswelt verzweifelt sind, die schweren Schaden genommen haben?
Und zeigen nicht die Daten eindeutig eine enorme Ausbreitung der psychischen Erkrankungen sowie der durch sie verursachten nicht nur individuellen, sondern auch ökonomischen Schäden? »Wegen ihrer Psyche lassen sich deutsche Arbeitnehmer immer länger krankschreiben. Die Unternehmen kostet das Milliarden«, so beispielsweise Rainer Woratschka in seinem Artikel Depression wird zur Volkskrankheit. Es geht hier nicht um „die“ psychischen Erkrankungen, sondern um „nur“ um die Depressionen. Und es sind beunruhigend daherkommende Zahlen, von denen berichtet wird: Von 2000 bis 2013 sind Fehlzeiten aufgrund von Depressionen um fast 70 Prozent gestiegen. Der Anteil der Erwerbspersonen, die Antidepressiva verschrieben bekamen, hat im gleichen Zeitraum um ein Drittel auf sechs Prozent zugenommen. Diese Daten stammen aus einer Sonderauswertung der Techniker Krankenkasse (TK), die als „Depressionsatlas 2015“ der Öffentlichkeit vorgestellt wurde (vgl. Techniker Krankenkasse (Hrsg.): Depressionsatlas – Auswertungen zu Arbeitsunfähigkeit und Arzneiverordnungen, Hamburg 2015).
Eigentlich sind nur wenige davon betroffen – 1,6 Prozent der Menschen bekamen eine Krankschreibung mit der Diagnose „Depression“. Die, die es trifft, fallen aber sehr lange aus, im Durchschnitt 64 Tage. Das heißt, es ist eine sehr langwierige Erkrankung für den Patienten, verbunden mit hohen Ausfallzeiten für die Betriebe. 1,6 Prozent der Fälle waren dadurch für 7,1 Prozent aller gemeldeten Fehltage verantwortlich. Jens Baas, Vorstandsvorsitzender der TK, erläutert die Auswirkungen auf der betrieblichen Ebene an einem Rechenbeispiel:
»Für ein Unternehmen mit 250 Mitarbeitern bedeutet dies, dass durchschnittlich vier ihrer Beschäftigten gut zwei Monate im Jahr fehlen. Berücksichtigt man noch den Urlaubsanspruch, bleibt also mindestens ein Arbeitsplatz allein aufgrund von Depressionen unbesetzt.«
Interessant ist natürlich ein differenzierender Blick auf die Zahlen – und da scheint es Hinweise zu geben, mit der sich die eingangs skizzierte These von der krankmachenden Arbeitswelt heute scheinbar belegen lässt: »Betroffen sind laut TK vor allem Berufe mit einem hohen Stresslevel und einer großen psychischen Belastung wie im Callcenter (2,8 Tage), in der Altenpflege (2,5), in Erziehungs- (1,6) sowie Sicherheitsberufen (1,4).« Das wurde aufgegriffen: Branchenspezifische Unterschiede legen nahe, dass Arbeitsbedingungen die Krankheit beeinflussen, so Claudia Wrobel in ihrem Artikel Fremdbestimmt im Job: »Ein hohes Stresslevel, wenig Selbstbestimmtheit und die prompte Reaktion auf die Bedürfnisse anderer: Das haben Berufe im sogenannten Dialogmarketing, also im Callcenter, in der Altenpflege und der Kinderbetreuung gemeinsam. Und noch eins – Beschäftigte dieser Branchen sind besonders häufig wegen der Diagnose Depression krankgeschrieben.«
Es gibt allerdings weitere Differenzierungen, die man aus den Daten ableiten kann und muss – zum einen Unterschiede zwischen den Geschlechtern, zwischen den Altersgruppen sowie zum anderen zwischen Regionen: »Frauen sind mit durchschnittlich 1,3 Tagen deutlich mehr aufgrund von Depressionen krankgeschrieben als Männer mit durchschnittlich 0,8 Tagen. Zudem nehmen die Fehlzeiten mit dem Alter deutlich zu. Erst ab dem 60. Lebensjahr sind die Werte wieder rückläufig«, so die TK. Und der Unterschied zwischen den Regionen hat es sogar in die Überschrift dieses Artikels gebracht: Hamburger bleiben am häufigsten mit Depression zuhause: »Hamburg hat 2013 demnach bundesweit die höchsten Fehlzeiten aufgrund von Depressionen verzeichnet. Dort entfielen demnach auf eine Erwerbsperson im Durchschnitt 1,42 Fehltage mit der Diagnose Depression. Auch in Schleswig-Holstein und Berlin lag der Anteil der arbeitsunfähig geschriebenen Versicherten um mehr als zehn Prozent über dem Bundesdurchschnitt. Baden-Württemberg wies dagegen mit durchschnittlich 0,84 Fehltagen die geringsten Fehlzeiten aufgrund dieser psychischen Erkrankung auf. Auch Bayern und Sachsen lag bei den durch Depression verursachten Fehltagen um rund zehn Prozent oder noch mehr unter dem Bundesdurchschnitt.« Bereits an dieser Stelle könnte man die Frage aufwerfen: Sind die Arbeitsbedingungen in Hamburg so viel krankmachender als in Baden-Württemberg, wenn man denn die Hauptthese im Kopf hat, dass es die kapitalistischen Bedingungen sind, die depressionsverursachend wirken.
Auch Martin Dornes und Martin Altmeyer stellen die Frage: Macht der Kapitalismus depressiv? Aber ihre klare Antwort, garniert mit einem Vorwurf, folgt sogleich: »Nein. Die gängige Sozialkritik ignoriert die empirischen Befunde.« Und ihre Gegenargumentation geht so:
»Wissenschaftliche Untersuchungen, mit denen die Verbreitung von Krankheiten ermittelt wird, sogenannte epidemiologische Studien, zeigen zwischen 1947 und 2012 keinen Anstieg von Depressionen und anderen psychischen Störungen. Es gibt keine konsistenten Belege dafür, dass diese Erkrankungen zugenommen hätten – weder bei Erwachsenen noch bei Kindern. Ärzte diagnostizieren heute jedoch häufiger psychische Störungen. Die ärztliche Praxis hat sich also verändert, aber nicht die Gesundheit der Menschen.«
Warum passiert das? Warum werden heute häufiger psychische Störungen diagnostiziert? Zum einen sehen sie das Wirken bestimmter Konjunkturen bzw. Moden gesellschaftlicher Thematisierung. Allein die öffentliche Aufmerksamkeit für einzelne Krankheitsbilder kann ihr tatsächliches oder vermeintliches Auftreten beeinflussen. Darüber hinaus identifizieren sie drei wesentliche Gründe:
»Erstens wurden psychische Erkrankungen früher oft nicht erkannt, als körperliche Erkrankungen fehldiagnostiziert oder als Schicksalsschlag hingenommen. Hinter dem Anstieg der Diagnosen verbirgt sich zum Teil also die wünschenswerte Aufhellung eines Dunkelfeldes. Zweitens ist die Bereitschaft gewachsen, auch Befindlichkeitsstörungen in Krankheiten umzucodieren, weil sich unsere Sensibilitäten und Maßstäbe für seelische Gesundheit gewandelt haben. Drittens hat sich auch die medizinisch-psychiatrische Erhebungsmethodik verändert. Zwischen 1952 und 2014 hat sich die Zahl der unterschiedlichen Krankheitsbefunde, die ein Arzt oder Psychologe nach dem Diagnostischen Manual für psychische Krankheiten feststellen kann, nahezu vervierfacht, nämlich von 106 auf 400. Zugleich wurden die Schwellenwerte, ab denen Symptome eine Erkrankung belegen sollen, gesenkt.«
Den letzten Punkt illustrieren die beiden Autoren an einem Beispiel: »Um zum Beispiel bei einem Patienten eine Depression zu diagnostizieren, musste 1980 eine bestimmte Anzahl von Symptomen wie gedrückte Stimmung oder Schlafstörungen ein Jahr lang anhalten. Von 1994 an reichten für die gleiche Diagnose bereits zwei Monate mit Symptomen, und seit 2014 sind es nur noch zwei Wochen.« Das ist natürlich krass. Ein Jahr ist sicher viel zu lange, aber offensichtlich hat man das Kind mit dem Bade ausgeschüttet, denn zwei Wochen ist viel zu kurz.
Ein weiterer Aspekt, den Gesundheitsökonomen als Problem der angebotsinduzierten Nachfrage gut bekannt: versorgungsbedingte Verzerrungen. Dornes und Altmeyer dazu: »So besteht zum Beispiel ein gut belegter Zusammenhang zwischen der Versorgungsdichte und der Diagnosehäufigkeit. Die Stadt Würzburg etwa weist bundesweit die höchste Zahl an Kinderpsychiatern auf – und die höchste Zahl an ADHS-Diagnosen. Glauben wir deshalb, Aufmerksamkeitsdefizite und Hyperaktivität kämen dort wirklich häufiger vor als beispielsweise in Hamburg oder Berlin?«
Und dann feuern die beiden noch eine Salve ab gegen die Untergangspropheten, die nur die – allerdings vorhandene – destruktive Seite des Kapitalismus betonen:
»Die Suizidraten haben seit 1980 abgenommen, die Tötungsdelikte ebenfalls. Dagegen hat die subjektive Lebenszufriedenheit in drei Vierteln von 52 untersuchten Ländern, in denen entsprechende Studien durchgeführt wurden, zwischen 1981 und 2007 zugenommen. Da dieser Zeitraum mit der globalen Ausbreitung des Kapitalismus zusammenfällt, sollte die antikapitalistisch argumentierende Globalisierungskritik einmal innehalten. Anscheinend überwiegen die positiven Folgen ökonomischer und gesellschaftlicher Modernisierung deren negative Folgen, jedenfalls in der Mehrheit der untersuchten Länder.«
Man muss diese positive Sichtweise auf die gesellschaftliche Entwicklung nicht in toto teilen, aber man sollte solche Befunde nicht einfach negieren.
Einen kritischen Blick auf die These von einer Zunahme der Depressionen und die dann auch noch arbeitsweltbedingt wirft auch Saskia Gerhard in ihrem Artikel Depressionen werden sichtbarer, nicht häufiger. Neben vielen anderen Argumenten sei hier ein Passus zitiert, der anschließt an den eingangs gegebenen Hinweis auf die stark steigende Zahl an Menschen, die frühverrentet werden mit Bezug auf psychische Erkrankungen:
»Den Trend, dass die Zahl der diagnostizierten Depressionen zunimmt, bestätigten die neuen Zahlen – vor allem unter Frührentnern. „Vor 30 Jahren erfolgten acht Prozent der Frühberentungen wegen psychischer Erkrankungen, jetzt sind es mehr als 40 Prozent“, sagt Psychiater Hegerl. Mehr Depressive als früher gäbe es vermutlich nicht. In jedem Fall werden derartige Erkrankungen häufiger erkannt und behandelt. Auch würden solche Krankheitsbilder seltener hinter Diagnosen wie chronischem Rückenschmerz, Tinnitus oder Kopfschmerz versteckt.«
Fazit: Auf keinen Fall kann man Entwarnung geben, vor allem auch unter Berücksichtigung des Leids der einzelnen betroffenen Menschen, aber für eine gesellschaftspolitische Dramatisierung liefern die Daten auch keine Fundierung. Wahrscheinlich liegt die Wahrheit wieder einmal irgendwo in der Mitte.