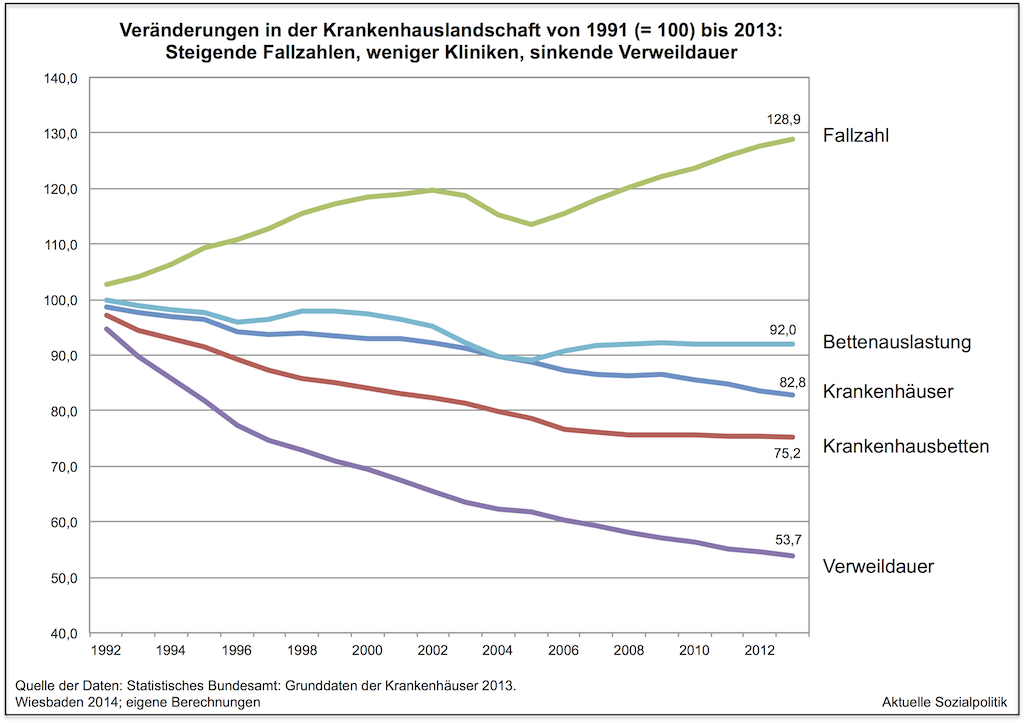
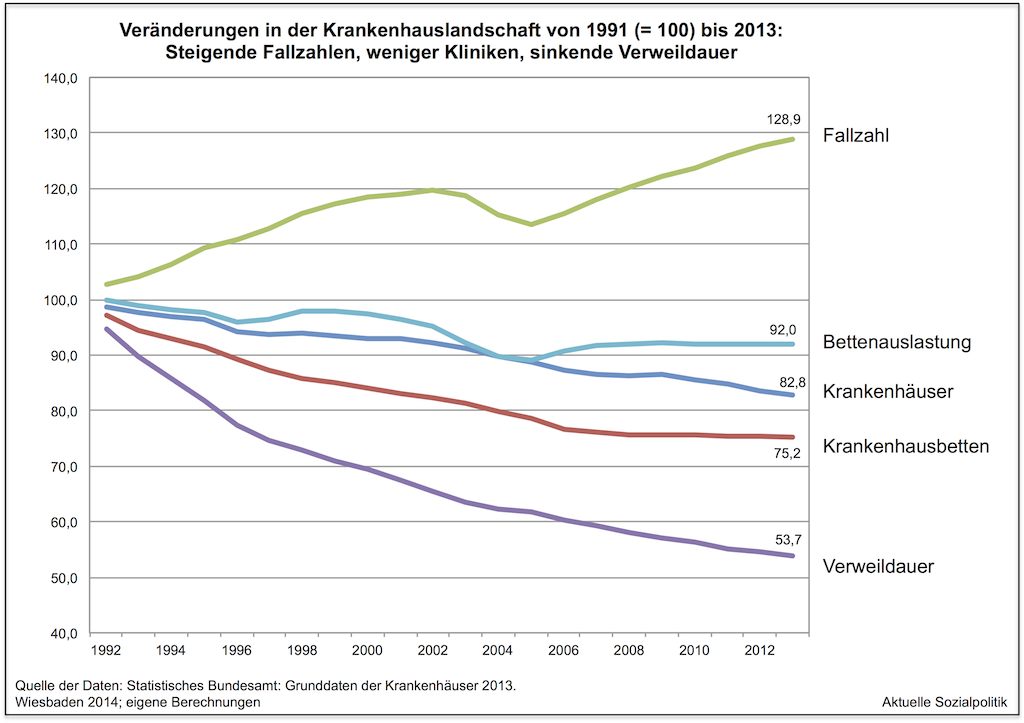
Das Gesundheitswesen in Deutschland ist a) in seiner faktischen Ausgestaltung nur historisch zu verstehen und b) nicht nur nach Einschätzung ausgewiesener Gesundheitspolitiker ein nicht-vergnügungssteuerpflichtiges „Haifischbecken“, im dem sich allerlei beißfreudige Interessengruppen tummeln, die ihre Reviere verteidigen. Man kann es auch so formulieren: Der Grad der „Versäulung“ der einzelnen Hilfesysteme ist im Gesundheitswesen immer noch sehr stark ausgeprägt und die Suche nach Ansatzpunkten für ein Aufbrechen der mit der Versäulung immer auch verbundenen Abschottung einzelner Leistungssegmente – man denke an dieser Stelle nur an die Versuche der Einführung einer „integrierten Versorgung“ an der Schnittstelle ambulant und stationär – füllt ganze Archive. Es wurde bereits angedeutet – die „Schnittstelle“ zwischen der ambulanten und stationären medizinischen Versorgung war und ist heftig umstritten.
In der Idealwelt geht das so: Die niedergelassenen Vertragsärzte sind für die ambulante, sowohl haus- wie auch fachärztliche Versorgung zuständig. Und dazu gehören eigentlich auch Hausbesuche und vor allem die Sicherstellung der ambulanten Versorgung an Wochenende oder an Feiertagen. Dafür gibt es dann einen – regional immer noch sehr unterschiedlich organisierten – ärztlichen Bereitschaftsdienst, den die niedergelassenen Ärzte bestücken müssen. Entweder selbst oder dadurch, dass die Dienste an Ärzte vergeben werden, die das auf Honorarbasis machen. Aber neben diesen Bereitschaftsdiensten der niedergelassenen Ärzte gibt es dann auch noch die Notaufnahmen der Krankenhäuser, die rund um die Uhr geöffnet sind. Nun könnte man auf die Idee kommen, dass die beiden Hilfesysteme eigentlich nichts miteinander zu tun haben und für die Idealwelt würde das auch gelten, denn die Notaufnahmen der Kliniken wären hier zuständig für Unfallopfer oder schwerere Erkrankungen, während alle leichten und mittelschweren Fälle zu den Niedergelassenen gehen. Aber bekanntlich leben wir nicht in einer Idealwelt.
Und in der Realwelt wird man dann mit solchen Aussagen konfrontiert: „Die Notaufnahmen der Krankenhäuser sind vielerorts stark überlastet und absolut unterfinanziert. Sie werden immer stärker zum Lückenbüßer für die eigentlich zuständigen Bereitschaftsdienste der Kassenärztlichen Vereinigungen (KVen) und dabei durch die Vergütungsregelungen der KVen und Krankenkassen sowie einen 10-prozentigen gesetzlichen Investitionsabschlag auch noch diskriminiert“, erklärte der Hauptgeschäftsführer der Deutschen Krankenhausgesellschaft (DKG), Georg Baum, anlässlich der Veröffentlichung eines Gutachtens zur ambulanten Notfallversorgung im Krankenhaus. Das teilt uns die Deutsche Krankenhausgesellschaft in einer Pressemitteilung mit, unter der Überschrift Milliarden-Defizit bei ambulanter Notfallversorgung.
Das angesprochene Gutachten kann man hier im Original einsehen:
MCK/DGINA: Gutachten zur ambulanten Notfallversorgung im Krankenhaus – Fallkostenkalkulation und Strukturanalyse – der Management Consult Kestermann GmbH (MCK) erstellt in Kooperation mit der Deutsche Gesellschaft interdisziplinäre Notfall- und Akutmedizin e. V. (DGINA), Hamburg, 17.02.2015
»Bislang sei es bloße Fiktion, dass niedergelassene Ärzte alles regeln. Von den jährlich in Notaufnahmen der Kliniken versorgten 20 Millionen Patienten werden der DKG zufolge mehr als zehn Millionen ambulant versorgt. Ein Drittel der allgemeinen Notfallbehandlungen sei problemlos in ambulanten Praxen lösbar, so Baum. Allerdings gebe es offensichtlich Terminschwierigkeiten im KV-Bereich oder geeignete Anlaufstellen fehlten«, so Martina Merten in ihrem Artikel „Notaufnahmen werden zum Lückenbüßer“.
»Einem durchschnittlichen Erlös von 32 Euro pro ambulantem Notfall stünden Fallkosten von mehr als 120 Euro gegenüber. Mehr als 10 Millionen ambulante Notfälle mit einem Fehlbetrag von 88 Euro pro Fall führten zu 1 Milliarde Euro nicht gedeckter Kosten,« so die Deutsche Krankenhausgesellschaft auf der Basis der Erkenntnisse aus dem Gutachten. Wie sind die Gutachter zu diesen Werten gekommen?
»Für das Gutachten, das die Management Consult Kestermann GmbH erstellt hat, stellten 55 Krankenhäuser Kosten- und Leistungsdaten von 612.070 ambulanten Notfällen zur Auswertung bereit. 37 Krankenhäusern machten fallbezogene Angaben zu den Erlösen. Hiernach betrugen die Fallkosten für einen ambulanten Notfall im Schnitt 120 Euro. Dem stand ein durchschnittlicher Erlös von 32 Euro gegenüber«, so Martina Merten in ihrem Bericht über die Studie, der in der Online-Ausgabe der Ärzte Zeitung erschienen ist. Aus diesen Angaben hat man dann bundesweit hochgerechnet.
Interessant sind die Ausführungen zu der Struktur der Behandlungen in den Notfallaufnahmen der Krankenhäuser, die man der Studie entnehmen kann:
»Die Aufnahmequote, d. h. der Anteil der Patienten in den Notaufnahmen, der vollstationär aufgenommen wird, beträgt durchschnittlich 38%. Weitere 10% der Notfallpatienten entfallen auf vorstationäre oder andere Behandlungsformen. Durchschnittlich 52% der Patienten werden ambulant versorgt, davon werden 80% gegenüber der Kassenärztlichen Vereinigungen, 12% gegenüber den Berufsgenossenschaften und 8% privatärztlich abgerechnet. Die Notfallquote des gesamten Krankenhauses, d. h. der Anteil aller vollstationären Patienten des Krankenhauses, die über die Notaufnahmen aufgenommen werden, beträgt 51%. Im Vergleich zum Jahr 2012 verzeichneten die Notaufnahmen für das Jahr 2013 eine Fallzahlsteigerung von insgesamt 6%, die ambulanten Notfallbehandlungen gesetzlich versicherter Patienten nahmen sogar um 9% zu … Die Auswertung der Angaben zeigt, dass der allgemeine Kassenärztliche Bereitschaftsdienst nur eingeschränkt verfügbar ist. Mehr als zwei Drittel der Krankenhäuser geben an, dass die Öffnungszeiten der Notfallpraxen weniger als die Hälfte der sprechstundenfreien Zeiten abdecken. Ein fachspezifischer Bereitschaftsdienst wird vereinzelt zur Verfügung gestellt.« (MCK/DGINA 2015: 4-5)
Die Interessenvertretung der deutschen Krankenhäuser, die DKG, beklagt neben der „Kostenfalle“ auch die „Unterversorgung“ seitens des Bereitschaftsdienstes der niedergelassenen Ärzte: »Die ambulante Notfallversorgung werde schon lange nicht mehr durch die KVen sichergestellt, obwohl diese dafür zuständig seien. Selbst dort, wo Notfalldienste von den KVen organisiert seien, gingen die Patienten in die Ambulanzen der Krankenhäuser. Die Auswertung der Behandlungsfälle zeige, dass ein Drittel der Patienten von niedergelassenen Ärzten versorgt werden könnte. Viele Patienten suchten die Notaufnahmen der Krankenhäuser auf, weil im vertragsärztlichen Bereich kein geeignetes oder ausreichendes Versorgungsangebot für Notfälle vorhanden sei«, so die These der DKG in ihrer Pressemitteilung. Hier wird also die Überinanspruchnahme der Notfallaufnahmen der Kliniken auf eine defizitäre Ausgestaltung des eigentlich zuständigen Versorgungssystems zurückgeführt. Das kann und wird teilweise so sein – wobei die Ausgestaltung der Notdienste der Niedergelassenen sehr unterschiedlich ist. So gibt es Regionen, in denen die Bereitschaftsdienstzentralen nur an den Mittwoch Nachmittagen sowie an den Wochenenden ab Freitag Mittag besetzt sind, nicht aber unter der Woche nachts. In anderen Regionen ist das wieder anders organisiert.
Aber es gibt natürlich auch noch eine andere These, die es zu diskutieren lohnt und die abstellt auf den im Titel dieses Blog-Beitrags genannten „ambivalenten Wertewandel“. So könnte ein Aspekt des Wertewandels darin bestehen, dass die Ansprüche der Patienten deutlich gestiegen sind und sie die aus ihrer subjektiven Sicht optimale Behandlung haben wollen, die sie eher im Krankenhaus vermuten als beim ärztlichen Bereitschaftsdienst der Vertragsärzte, wo möglicherweise ein völlig fachfremder Arzt alle Patienten behandeln (oder dann doch weiterschicken) muss, während man im Krankenhaus die Erwartung haben kann, dass je nach Indikation gleich der „richtige“ Facharzt konsultierbar ist. Insofern würde die Nicht-Inanspruchnahme auch bei grundsätzlich vorhandener Infrastruktur stattfinden.
Die angesprochene Ambivalenz des Wertewandels bezieht sich darauf, dass es – folgt man vielen Berichten aus der Praxis – eine durchaus frag- oder zumindest diskussionswürdige Verschiebung der Inanspruchnahme einer Notfallaufnahmeeinrichtung bei einem Teil der Patienten gegeben hat hin zu einer Nutzung auch bei Beschwerden, die nun sehr weit weg sind von einem Notfall und wo man auch warten könnte auf die normalen Praxisöffnungszeiten. Teilweise kommen die Patienten in die Notfalleinrichtungen, um ansonsten aufzubringende Wartezeiten bei den normalerweise dafür zuständigen Haus- und Fachärzten zu umgehen. Und ebenfalls müsste man zu dieser problematischen Seite des Wertewandels auch die in letzter Zeit immer wieder vorgetragenen Berichte über völliges Fehlverhalten der Patienten und ihrer Angehörigen in den Notaufnahmen gegenüber dem dortigen Personal zählen (vgl. dazu nur als ein Beispiel aus der aktuellen Berichterstattung den Artikel Krankenhäuser klagen über Randale in Notaufnahmen). Allerdings soll dieser unangenehme Zweig hier nicht weiter verfolgt werden, auch weil es derzeit nicht erkennbar ist, ob es sich um lokale, punktuelle Phänomene handelt oder aber um ein tatsächlich zunehmendes Problem.
Was könnte man tun, um die beschriebenen Probleme zumindest zu verringern? In einigen Regionen gibt es das bereits seit längerem, was die Gutachter in ihrer Studie in den Schlussfolgerungen empfehlen: »Würden … regelmäßig Notfallpraxen der KV an Krankenhäusern eingerichtet und durch Vertragsärzte durchgehend außerhalb der regulären Sprechstundenzeiten besetzt, könnten sich somit schätzungsweise 33 % der ambulanten Notfallpatienten anstatt in den Notaufnahmen der Krankenhäuser in den am gleichen Ort befindlichen Notfallpraxen der KV vorstellen. In Abhängigkeit der Gebietsbezeichnungen, der am organisierten Notfalldienst teilnehmenden Vertragsärzte, eventuell sogar etwas mehr« (MCK/DGINA 2015: 76).
Man könnte natürlich auch so eine Position vertreten: »Nach Ansicht von Florian Lanz, Sprecher des GKV-Spitzenverbandes, müssen die teuren Überkapazitäten der Kliniken dringend abgebaut werden – dann sei die stationäre Versorgung auch finanzierbar«, so Martina Merten in ihrem Artikel. Na klar, die Notaufnahmen der Kliniken laufen über und man baut Kapazitäten ab, dann können die Patienten auch nicht mehr in die Notaufnahme gehen. Das hat schon seine eigene bestechende Logik.