Wenn man über Ärzte und damit auch über den Zugang zu diesem Berufsfeld spricht, dann geht es in mehrfacher Hinsicht um eine große Sache. Auf Ärzte sind alle angewiesen, die krank sind und Hilfe bedürfen. Sie haben das kostbarste Gut, die Gesundheit bzw. eben ihre Beeinträchtigung, mehr oder weniger in der Hand. Sie genießen immer noch sehr hohes Ansehen, gemessen am Berufsprestige, in der Bevölkerung. Und auch wenn sie bzw. ihre umtriebigen Funktionäre immer schrecklich klagen – finanziell geht es den meisten wirklich sehr gut. Erst vor kurzem wurde dies wieder deutlich in Erinnerung gerufen, durch eine Studie des ifo-Instituts, in der die Unterschiede beim Lebenseinkommen von Erwerbstätigen nach ihrem Ausbildungsabschluss untersucht wurden. Da stehen die Mediziner ganz oben, wenn auch mit einem so typischen Unterschied zwischen Männern und Frauen: Ein Medizinstudium bringt einem Mann über das gesamte Erwerbsleben im Schnitt bis zu 983.000 Euro mehr Einkommen als eine Lehre, bei Frauen beträgt das Plus „nur“ 612.731, kann man diesem Artikel entnehmen: Studieren lohnt sich – aber was? Zum Vergleich mit einem anderen Studium: Sozialarbeit schlägt bei Männern im Vergleich zu einer Lehre nur mit einem Plus von knapp 20.000 Euro zu Buche. Bei Frauen sind es hier 79.000 Euro – und damit mehr als die Männer, eine seltene Fallkonstellation.
Zugleich wird immer wieder in den vergangenen Jahren über einen bereits vorhandenen, zumindest aber sicher drohenden „Ärztemangel“ berichtet und viele Menschen gerade in den ländlichen Räumen wissen davon ein Lies zu singen, was das ganz praktisch bedeuten kann, wenn die Haus- und Fachärzte in der Region wegbrechen.
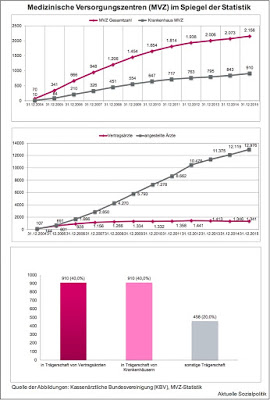
Und was vielen Menschen nicht wirklich bewusst ist – bereits heute würde in in nicht wenigen Krankenhäusern vor allem in den eher ländlichen Regionen der Betrieb zusammenbrechen, wenn man nicht auf zahlreiche ausländische Ärzte zurückgreifen könnte. Ausweislich der Ärztestatistik der Bundesärztekammer waren in den Krankenhäusern insgesamt 189.622 Ärzte tätig. Davon waren 30.600 ausländische Ärzte, also mehr als 16 Prozent der Krankenhausärzte, wobei zu bedenken ist, dass die nicht über alle Kliniken gleich verteilt sind, sondern bestimmte Krankenhäuser deutlich höhere Anteilswerte aufweisen. Deutschland importiert also bereits heute eine nicht unerhebliche Zahl an Medizinern – bei denen man bedenken muss, dass sie in ihren Heimatländern ausgebildet worden sind und dort natürlich in der medizinischen Versorgung fehlen -, um den laufenden Betrieb aufrechterhalten zu können.
Das kann bei einigen Ländern ganz erhebliche Verwüstungen in deren Gesundheitssystem auslösen. So arbeiten derzeit in deutschen Krankenhäusern 4.500 Ärzte aus Rumänien und Bulgarien – die Zuwanderung aus diesen beiden Staaten wird ansonsten bei uns in Deutschland immer mit Blick auf eine „Armutszuwanderung“ geführt, dieser Teil der Migration hingegen wird kaum ins Bewusstsein gerufen, auch nicht in der Medienberichterstattung, wo oftmals lieber „Problemhäuser“ im Ruhrgebiet gezeigt werden. Hinzu kommen 1.385 polnische Ärzte, 1.500 aus Russland bzw. aus Staaten des ehemaligen Sowjetunion und 1.220 aus Ungarn. Mit Blick auf die Flüchtlingsfrage interessant: Die Zahl der in deutschen Kliniken arbeitenden syrischen Ärzte beläuft sich auf 1.720.
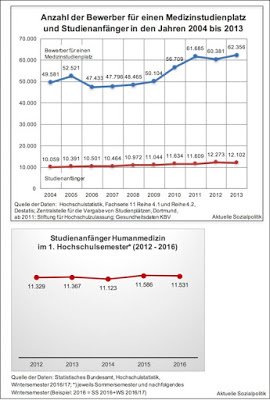
Das könnte man durchaus als einen Hinweis verstehen, dass in Deutschland selbst möglicherweise zu wenig Ärzte ausgebildet werden. Dass man mit dieser Hypothese nicht falsch liegt, kann auch durch die Berücksichtigung von strukturellen Veränderungen gefestigt werden. So ist der Anteil der Frauen unter den Ärzten (und vor allem unter den Studienanfängern) deutlich gestiegen. Bei den berufstätigen Ärzten liegt der Frauenanteil mittlerweile bei 46 Prozent. Und von den 11.531 Studienanfängern im Fach Humanmedizin im Jahr 2016 waren 64 Prozent Frauen. Das verändert aber auch das Arbeitsvolumen, durch eine Zunahme des Teilzeitanteils unter den Medizinern. Selbst wenn also die gleiche Kopfzahl an Ärzten ausgebildet wird, kann es durch den Teilzeiteffekt zu einer Mangelsituation kommen. Hinzu kommt, dass der laufende und vor allem der anstehende Ersatzbedarf aufgrund der Kohorteneffekte innerhalb der Ärzteschaft, die dort genau so wirken wie in anderen Berufsgruppen auch, ganz erheblich sein wird, denn viele Ärzte aus den geburtenstarken Jahrgängen stehen vor dem Ausscheiden aus dem Berufsleben.
Und noch sicherer wird man bei der Diagnose einer nicht ausreichenden Zahl an Medizinstudienplätzen, wenn man sich die Abbildungen am Anfang dieses Beitrags anschaut und komplementär beispielsweise dieses Zitat des Präsidenten der Bundesärztekammer, Frank Ulrich Montgomery zur Kenntnis nimmt: „Noch im Jahr 1990 gab es in den alten Bundesländern 12.000 Plätze im Studiengang Humanmedizin. Heute sind es gerade noch 10.000, obwohl durch die Wiedervereinigung acht medizinische Fakultäten hinzugekommen sind.“
Man sieht an den Abbildungen tatsächlich – die Zahl der Studienanfänger in Humanmedizin ist wie festgenagelt. Eine eigentlich erforderliche und von vielen durchaus seit Jahren geforderte Ausweitung der Studienkapazitäten in der Humanmedizin hat nicht stattgefunden.
Aber es gibt neben der quantitativen auch noch eine qualitative Dimension des Veränderungsbedarfs des Medizinstudiums. Seit vielen Jahren bekannt ist die Debatte, ob wirklich die Abiturnote das Gewicht haben sollte bei der Auswahl der Studierenden. Und auch die Art und Weise des Studiums wird immer wieder hinterfragt, beispielsweise hinsichtlich der traditionellen Aufteilung des Studiums und der immer wieder geforderten – und in einigen „Modellstudiengängen“ auch seit längerem praktizierte – frühzeitige Einbindung des Versorgungsalltags in das Studium. In den letzten Jahren wird außerdem eine angesichts der tatsächlichen Bedeutung völlig untergewichtete Rolle der Allgemeinmedizin im Studium und in den ersten praktischen Schritten der angehenden Mediziner beklagt.
Aber in dieser anspruchsvollen Gemengelage soll nun endlich der Durchbruch geschafft worden sein. »Mit einem großen Reformplan krempeln Bund und Länder die Ausbildung für angehende Ärzte um«, erfahren wir beispielsweise aus diesem Artikel: Zukünftige Landärzte dürfen eher studieren. »Patientenkontakte schon im ersten oder zweiten Semester, dazu Studienplätze, die später zur Arbeit als Landarzt verpflichten: Das sind die Kernelemente des „Masterplans Medizinstudium 2020“, den Bund und Länder am Freitag verabredet haben. Ziel der Reform ist eine größere Praxisnähe des Studiums und die Stärkung der Allgemeinmedizin gegenüber Spezialistentum.« So der Versuch einer Verdichtung dessen, was da beschlossen worden ist. Und das rheinland-pfälzische Gesundheitsministerium überschlägt sich fast gemessen an den üblichen ministerialen Standards schon in der Überschrift der Pressemitteilung: Rheinland-Pfalz begrüßt Verabschiedung des Masterplanes Medizinstudium 2020 – Bätzing-Lichtenthäler: Neue Ärzte braucht das Land! „Heute haben wir in Berlin den Masterplan Medizinstudium 2020 verabschiedet und damit die Weichen für eine neue Ärztegeneration gestellt“, so wird die Ministerin zitiert. Die insgesamt 41 Maßnahmen des Masterplans werden dafür sorgen, »dass künftige Medizinergenerationen kompetenzorientiert, praxisbezogener und patientennäher ausgebildet werden.« Das hört sich ja fast nach revolutionären Veränderungen im bestehenden System an.
Wer einen Blick werfen möchte in das Original des Masterplans, um sich einen ungefilterten Eindruck zu verschaffen, der kann das hier machen:
„Masterplan Medizinstudium 2020“ beschlossen am 31. März 2017 in einer gemeinsamen Konferenz der Ministerinnen und Minister, Senatorinnen und Senatoren für Gesundheit von Bund und Ländern sowie den Bundestagsfraktionen von CDU/CSU und SPD
Andreas Mihm berichtet in der Online-Ausgabe der FAZ unter der Überschrift Medizinstudenten müssen nah an den Patienten und raus aufs Land schon deutlich reservierter und zugleich den Finger auf eine ganz große offene Wunde legend:
»Der „Masterplan Medizinstudium 2020“ sieht vor allem eine Stärkung der allgemeinärztlichen Ausbildung vor. Auch soll die Abiturnote künftig eine weniger große Bedeutung bei der Zuweisung der knappen Studienplätze bekommen. Auf die von der Ärzteschaft verlangte Ausweitung der Studienplätze um zehn Prozent oder etwa 1000 Plätze konnten sich die Gesundheits- und Wissenschaftsminister aus Kostengründen nicht einigen. Überdies steht der Plan unter einem einschränkenden „Haushaltvorbehalt“.«
Die Ärzte Zeitung greift den kritischen Aspekt der Noch-nicht-Finanzierung des Masterplans ebenfalls und schon in der Überschrift auf: Masterplan startet ohne Finanzplan. Schätzungen zufolge kostet die Umsetzung pro Jahr etwa 300 Millionen. Doch wer soll das Geld zahlen?
»Eine Expertenkommission soll nun Details und Kosten klären … Die Kommission soll in den kommenden zwölf Monaten untersuchen, wie sich der Plan auf die Studienplatzsituation auswirkt und mit welchen Kosten Bund, Länder und die Kostenträger zu rechnen haben werden.«
Wird hier etwa ein Produkt verkauft, bei dem man noch gar nicht weiß, wer und wie man die Lieferanten bezahlen soll?
Diese Skepsis wird durch solche Hinweise mehr als gestützt: »Die Gesundheitsminister sähen es am liebsten, wenn die Kultus- und Wissenschaftsseite die Finanzierung übernimmt. Das sei völlig unmöglich, erklärten die Kultusminister noch vor zwei Wochen.« Die Kultusministerkonferenz hat beschlossen, »dass die Länder zunächst keine zusätzlichen Mittel für die Umsetzung des Plans bereitstellen werden. Sie forderten die Regierung auf, über Zuschläge in den Fallpauschalen auch die Beitragszahler in die Pflicht zu nehmen. Der schwarze Peter liegt nun bei den Medizinfakultäten – und den Medizinstudierenden von morgen.«
Das hört sich nicht wirklich nach einer Revolution an. Sondern nach einem föderalen Zuständigkeits- und Verantwortungsabschiebegemengelage, wie wir das aus vielen anderen Politikfeldern zur Genüge kennen. Florian Staeck kommentiert in der Ärzte Zeitung unter der Überschrift Masterplan 2020 – Gröhes unbezahlte Reform:
»Die Studienreform zeigt einmal mehr die verqueren Strukturen des deutschen Bildungsföderalismus: Bundespolitiker können die Party steigen lassen, zahlen müssen sie andere. Allein die Neustrukturierung des Praktischen Jahres mit einem verbindlichen Quartal in der ambulanten vertragsärztlichen Versorgung soll zwischen 30 bis 40 Millionen Euro pro Jahr kosten. Und die Frage, ob in einer alternden Gesellschaft mehr Medizinstudienplätze nötig sind, ist mit dem Masterplan erst gar nicht gestellt worden.«
Damit wären wir auch wieder bei der quantitativen Dimension, die in diesem Beitrag bereits angesprochen wurde. „Der Masterplan verzichtet zum gegenwärtigen Zeitpunkt darauf, die Forderung nach einer generellen Erhöhung der Studienplatzkapazität aufzugreifen“, so heißt es lapidar und damit die Sache auf Jahre vertagend.
Frank Ulrich Montgomery, der Präsident der Bundesärztekammer, wird in einer Pressemitteilung so zitiert: »Offenbar auf Betreiben der Länder wurde die vollständige Umsetzung des Masterplans unter Haushaltsvorbehalt gestellt. Dadurch fehlen klare Vorgaben für wichtige Bereiche. Eine Entscheidung über die dringend erforderliche Erhöhung der Studienplatzkapazitäten haben die Verhandlungspartner auf unbestimmte Zeit vertagt. Auch bei der bundesweiten Etablierung von Lehrstühlen für Allgemeinmedizin bleibt der Masterplan vage und sieht lediglich eine Soll-Bestimmung vor. Bloße Absichtserklärungen bringen uns jedoch nicht weiter. Hier muss dringend nachgeschärft werden.«
So wird das nichts. So bleibt das durch die Nicht-Finanzierung reine Reform-Prosa. Wenn man solche Ausführungen zur Kenntnis nehmen muss – »Als „kleine Revolution“ bezeichnete Forschungsministerin Professor Johanna Wanka (CDU) das Projekt und bezog sich dabei auf das geplante Training von Arzt-Patientengesprächen« -, dann wird klar, dass hier ganz kleine Brötchen gebacken werden. Diese Selbstverständlichkeit soll eine „kleine Revolution“ sein und dafür braucht man einen Masterplan? Traurig, sehr traurig.
Womit wir abschließend bei einem weiteren ganz bitteren Wermutstropfen angekommen wären. Denn mehr als notwendig wäre eine wirkliche „kleine Revolution“ des Medizinstudiums. Was damit gemeint ist? Bereits am 16. April 2016, also vor fast genau einem Jahr, wurde in diesem Blog der Beitrag Welches Medizinstudium soll es sein? Und wie viele sollen das machen (dürfen)? Zum „Masterplan Medizinstudium 2020“ in Zeiten der Mangels und des Überschusses veröffentlicht. Darin findet man den unverändert gültigen Gedankengang: Es geht nicht nur um die Frage, ob in Zukunft mehr Studienplätze benötigt werden und nicht nur, wie nun aber geschehen, ob man bestimmte Elemente aus den Reformstudiengängen für alle zukünftigen Medizinstudenten verallgemeinert plus der Option, eine „Landarztquote“ bei der Auswahl der Studierenden einzuführen, sondern es müsste um die Frage nach der Einbettung eines zu reformierenden Medizinstudiums in einen umfassenderen Kontext, konkret: der Weiterentwicklung der Gesundheitsberufe insgesamt, gehen. Allen müsste doch klar sein, dass die Zeiten einer pyramidalen, arztzentrierten Versorgung vorbei sind und es mit Blick auf die vor uns liegenden Versorgungsaufgaben um die Verbindung mit den Potenzen und Kapazitäten anderer Gesundheitsberufe, die ebenfalls einer Weiterentwicklung und in vielen Fällen einer (auch akademischen) Aufwertung bedürfen, gehen wird bzw. gehen muss. So schon im vergangenen Jahr.
Konkret würde das bedeuten: Von einer echten Revolution könnte man sprechen, wenn man sich endlich zu einem großen Schritt nach vorne durchgerungen und beispielsweise ein Medical School-Modell auf die Schiene gesetzt hätte, bei dem nicht nur angehende Mediziner ausgebildet werden, sondern diese gemeinsam mit den anderen Gesundheitsberufen, mit denen sie im Team zusammenarbeiten werden bzw. die in Zukunft immer mehr Aufgaben eigenverantwortlich werden übernehmen müssen, die heute noch als ärztliche Tätigkeiten reklamiert werden. Gemeinsam, wenigstens streckenweise, mit den Pflegekräften, mit den Physiotherapeuten, mit den psychologischen Psychotherapeuten, um nur einige Beispiele zu nennen. Nur, wenn die angehenden Ärzte von Anfang an lernen, dass es auch andere Disziplinen und Berufe gibt, die ihren Stellenwert und Bedeutung und Nützlichkeit im Gesundheitswesen haben, wird sich substanziell etwas im System verändern können. Wenn auch nur auf lange Sicht, aber die Weichen hätte man durch einen Masterplan stellen können, der seinen Namen wirklich verdient.
Das, was jetzt vorgelegt wurde, ist die offensichtlich mühevolle und aufgrund der Nicht-Finanzierung wahrscheinlich sowieso nur weitgehend Rhetorik bleibende Umsetzung dessen, was Union und SPD im Dezember 2013 in ihren Koalitionsvertrag geschrieben haben: »Für eine zielgerichtetere Auswahl der Studienplatzbewerber, zur Förderung der Praxisnähe und zur Stärkung der Allgemeinmedizin im Studium wollen wir in einer Konferenz der Gesundheits- und Wissenschaftsminister von Bund und Ländern einen „Masterplan Medizinstudium 2020“ entwickeln.« Nicht mehr, nicht weniger ist gemacht worden. Auftrag erledigt.
Aber das ist keine Revolution, nicht mal eine kleine.