Das geht uns nun wirklich alle an: die Notfallversorgung in unserem Land. Jedem kann es jederzeit passieren, auf schnelle und richtige Hilfe angewiesen zu sein. Und in den vergangenen Jahren musste man einen gefühlt anschwellenden Strom an kritischen Berichten aus der Welt der Rettungsdienste, der Notfallambulanzen der Krankenhäuser und des ärztlichen Notdienstes der Kassenärzte zur Kenntnis nehmen. Aus den vielen Berichten hier nur ein Beispiel: »Kaum ein gesundheitspolitisches Thema wird derzeit so kontrovers diskutiert wie die Notfallversorgung. Die Krankenhäuser beklagen sich, dass die stationären Notaufnahmen unterfinanziert seien und fordern zusätzliche Mittel in Milliardenhöhe. Die Vertragsärzte weisen im Gegenzug darauf hin, dass vielen der Patienten, die in einer stationären Notaufnahme behandelt werden, ebenso gut ein niedergelassener Arzt hätte helfen können … Zusätzlicher Handlungsdruck entsteht auch dadurch, dass die Zahl der stationär behandelten Notfallpatienten seit Jahren kontinuierlich steigt. Das spüren sowohl der Rettungsdienst als auch die Notaufnahmen. „Seit dem Jahr 2001 steigt die Anzahl unserer Einsätze. Schon im Juli dieses Jahres haben wir die Zahlen erreicht, mit denen wir für das gesamte Jahr gerechnet haben. Ich weiß nicht, wohin wir noch kommen sollen“, sagte Wilfried Gräfling, Landesbranddirektor bei der Berliner Feuerwehr, Ende November auf einem wissenschaftlichen Symposium des Deutschen Roten Kreuzes (DRK) in Berlin.« Das kann man dem im Jahr 2016 veröffentlichten Artikel Notfallversorgung: Ambulant oder stationär? von Falk Osterloh entnehmen, der dann auch noch einen Vertreter der Krankenhäuser zu Wort kommen lässt.
Krankenhaus
Immer diese Studien. Und die so wichtige Kritik daran. Die Intensivpflege in deutschen Krankenhäusern als Beispiel
Es ist ja eine Binsenweisheit, wenn man sagt, mit Studien wird Politik gemacht bzw. etwas demütiger Politik und öffentliche Meinung beeinflusst. Das kann man diese Tage wieder hervorragend studieren am Beispiel des in der 1. Liga der Auftragsforschung spielenden Prognos-Instituts. Parallel wurden gleich zwei Studien abgefeuert, die sich mit zentralen wirtschafts- und sozialpolitischen Fragen beschäftigen – und deren Ergebnisse nicht wirklich als Ausfluss von detailverliebter Arbeit im Elfenbeinturm interpretiert werden sollten, sondern im Kontext der Auftraggeber dieser Ausarbeitungen bzw. mit Blick auf das Unternehmensinteresse, sich für weitere Aufträge in dem Bereich zu empfehlen, zu bewerten sind. Beispiel „Fachkräftemangel“: Im Umfeld des von der Bundesregierung veröffentlichten Fortschrittsberichts 2017 zum Fachkräftekonzept der Bundesregierung, anlässlich dessen natürlich entsprechende mediale Aufmerksamkeit zu erwarten war, veröffentlichte Prognos knackige Zahlen zu dem Thema, die wie erwartet von den immer unter Zeitdruck schreibenden Journalisten gerne aufgegriffen wurden: Unter der Überschrift Prognos blickt auf Fachkräftesituation in Deutschland erfahren wir: »Die Prognos AG hat für das Jahr 2030 eine Fachkräftelücke von etwa 3 Millionen, für 2040 von rund 3,3 Millionen, errechnet.« Diese Zahl wurde dann auch sofort in den Strom der laufenden Berichterstattung eingespeist – vgl. beispielsweise Bis 2030 fehlen drei Millionen Fachkräfte oder (schon etwas vorsichtiger in der Formulierung) 2040 könnten in Deutschland 3,3 Millionen Fachkräfte fehlen. Werden, könnten – egal, die gut platzierte Zahl wird hängen bleiben, auch wenn a) an der Kalkulation von Prognos teilweise sehr deutlich Kritik geübt wurde und b) das Thema „Fachkräftemangel“ nicht so eindeutig ist, wie es zuweilen daherkommt.
Eigentlich könnt ihr zufrieden sein. Oder doch nicht? Eine Studie zur Intensivpflege. Ein Lehrstück zu unterschiedlichen Wahrnehmungen der Pflegewelt
53 Prozent der Kliniken haben Probleme Pflegestellen im Intensivbereich zu besetzen, so wird Thomas Reumann, Präsident der Deutschen Krankenhausgesellschaft (DKG), anlässlich der Vorstellung des Gutachtens Personalsituation in der Intensivpflege und Intensivmedizin, das die DKG beim Deutschen Krankenhausinstitut (DKI) in Auftrag gegeben hat, in der Pressemitteilung Fachkräftemangel – eine Herausforderung für alle zitiert.
Ein Gutachten der Krankenhausträger? Müsste da nicht eigentlich eher Entwarnung signalisiert werden? Die können doch kein Interesse daran haben, die Kliniken in ein problematisches Licht zu rücken? Bevor die Schnappatmung bei dem einen oder anderen Krankenhausmanager einsetzt, wird denn auch sofort eine Klarstellung nachgeschoben:
»Wie die repräsentative Studie zeigt, ist die Versorgung der Patienten objektiv gut. Im Jahresdurchschnitt 2015 lag das Verhältnis von Intensivpatienten zu Pflegekräften bei 2,2 Fällen pro Schicht und Pflegekraft (VK). Die Empfehlung der Fachgesellschaft Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI) eines Pflegekraft-zu-Patienten-Verhältnisses von 2 Fällen pro Schicht und Pflegekraft wird im Mittel in etwa erreicht. Das DKI-Gutachten belegt außerdem, dass drei Viertel aller Krankenhäuser die Fachkraftquote in der Intensivpflege erfüllen. Diese liegt durchschnittlich bei 44 Prozent je Krankenhaus (zum Vergleich: Die DIVI empfiehlt mindestens 30 Prozent).«

Also doch alles gut. Oder doch nicht? Denn dann kommt dieser Hinweis von der DKG: »Bundesweit sind in der Intensivpflege derzeit 3.150 Stellen vakant und können nicht besetzt werden.«
Sich krank pflegen. Alarmierende Zahlen zur Arbeitsunfähigkeit bei Pflegekräften
Wir reden von dem großen Jobmotor des Landes: Mehr als jeder zehnte Arbeitnehmer in Deutschland ist in einen Gesundheitsberuf beschäftigt, insgesamt 3,2 Millionen – fast die Hälfte davon in der Pflege.
Er habe gewusst, dass es schlimm ist. „Aber dass Pflegekräfte in Deutschland so viel öfter als die Beschäftigten anderer Branche im Job arbeitsunfähig werden, habe ich mir nicht vorstellen können“ sagt Franz Knieps, Vorstandschef des Bundesverbands der Betriebskrankenkassen. „Das Ausmaß ist erschreckend.“
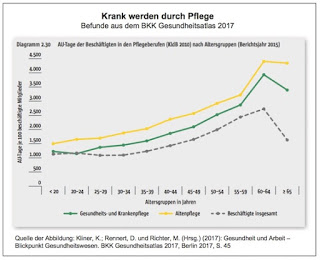
Mit diesen Worten beginnt ein Artikel von Peter Thelen, in dem über den BKK Gesundheitsatlas 2017 berichtet wird. Die dort präsentierten Zahlen sind alarmierend: Beschäftigte in der Pflege weisen inzwischen mit den höchsten Krankenstand auf. »Zu wenig Personal, zu viele Überstunden, geringe Bezahlung, viele Teilzeitjobs und befristete Arbeitsverträge: Der Gesundheitssektor ist nicht nur ein wichtiger Jobmotor für Deutschland, sondern für viele Beschäftigte auch eine wahre Knochenmühle«, so Julia Frisch in ihrem Bericht Krank schuften für Pflege und Gesundheit. Die AU-Tage im Gesundheitswesen, also die krankheitsbedingten Ausfalltage, liegen weit über dem Durchschnitt aller Beschäftigter.
Die Zahlen sind mehr als eindeutig:
»Während 2015 für alle beschäftigten BKK-Mitglieder im Schnitt 16,1 AU-Tage anfielen, kamen Mitarbeiter in Pflege- und Altenheimen laut Gesundheitsatlas auf 23,8 beziehungsweise 23,5 AU-Tage. In der sozialen Betreuung waren es 20,8 Tage, in Kliniken 18,2 AU-Tage. Überdurchschnittlich oft sind psychische Störungen der Grund für die Erkrankungen: 4,5 Tage waren etwa Beschäftigte in der Altenpflege deswegen krankgeschrieben. Bei allen arbeitenden BKK-Mitgliedern waren es dagegen nur 2,3 AU-Tage.«
Das und generell die Arbeitsbedingungen in der Pflege spiegeln sich auch in der Selbstwahrnehmung der Betroffenen. Auf der Basis einer Umfrage unter 2.000 Beschäftigten ergibt sich dieser Befund:
»Knapp acht Prozent der Arbeitnehmer in der Kranken- und Gesundheitspflege und sogar 21 Prozent in der Altenpflege sehen ihre psychische und physische Gesundheit durch die Arbeit mindestens als stark gefährdet an. Betrachtet man alle Beschäftigten zusammen, äußerten nur 4,4 Prozent diese Befürchtung.«
Der differenzierte Blick auf den Krankenstand verdeutlicht neben der überdurchschnittlich hohen Belastung der Pflegeberufe auch die Spaltung innerhalb der Pflege zwischen der Gesundheits- und Krankenpflege auf der einen und der Altenpflege auf der anderen Seite. Hier sieht man, dass die Altenpflege nochmals stärker betroffen ist von den krankmachenden Effekten der Arbeit. Die angesprochene und in Deutschland besonders ausgeprägte Spaltung zwischen der Pflege in den Krankenhäusern und der Altenpflege wurde jüngst wieder mehr als deutlich bei der beabsichtigten und dann schlussendlich mit einem keinen wirklich befriedigenden Kompromiss (vorläufig) abgeschlossenen Reform der Pflegeausbildungen (vgl. dazu den Beitrag Reform der Pflegeausbildung: Nicht Fisch, nicht Fleisch. Von der Dreigliedrigkeit zum 1.+2. (+3.) Generalistik- bzw. (ab 3.) Y-Optionsmodell vom 24. Juni 2017).
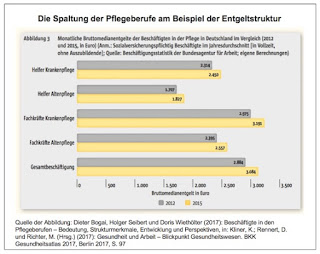
ie Altenpflege ist in mehrfacher Hinsicht besonders unter Druck – und zugleich die große „Boombranche“, was die Zuwachsraten bei der Beschäftigung angeht. »Während über alle Branchen seit 2013 die Beschäftigtenzahlen um 5,9 Prozent gestiegen sind, gab es bei den Fachkräften in der Altenpflege einen Zuwachs von 14,2 Prozent und bei den Pflegehelfern sogar von 16,8 Prozent. In der Krankenpflege lagen die Zuwachsraten mit sieben Prozent für die Krankenhelfer und 4,7 Prozent für die Krankenpfleger deutlich niedriger. Das hat auch damit zu tun, dass die Krankenhäuser aus Kostengründen die Personaldecke straff halten, weiß Sylvia Bühler, Vorstandsmitglied bei der Gewerkschaft Verdi«, so Peter Thelen in seinem Artikel. Damit das hier nicht falsch verstanden wird: Eine Differenzierung zwischen Krankenpflege auf der einen und Altenpflege auf der anderen Seite ist eine zwischen schlecht und noch schlechter. Zur Pflege in den Krankenhäusern: »In Deutschland sei eine Pflegefachkraft pro Schicht für durchschnittlich 13 Patienten zuständig, in den Niederlanden für sieben. In der Nachtschicht sind es durchschnittlich 26. Die Beschäftigten in den Krankenhäusern machen notgedrungen Überstunden ohne Ende: Nach einer Erhebung von Verdi im vergangenen Jahr schieben die Beschäftigen in den Kliniken einen Berg von 35,7 Millionen Überstunden vor sich her, 32,5 pro Kopf.«
Zur Altenpflege: »Mit 1.945 Euro brutto im Osten und 2.548 Euro brutto im Westen legen die Einkommen für eine Vollzeitstelle im Durchschnitt um 21 Prozent unter dem Niveau in der Krankenpflege. Auch bei Vollzeitarbeit drohe daher vielen Altenpflegekräften Armut im Alter. Zum Vergleich: Das Durchschnittsgehalt über alle Branchen liegt bei 3.462 Euro brutto. Bis zu 70 Prozent der Pflegekräfte arbeiten aber in Teilzeit.«
Die Arbeitsbedingungen haben messbare Folgen: Die meisten Fehltage pro Beschäftigten gibt es bei den Beschäftigten in Pflegeheimen und Altenheimen mit rund 24 Tagen, in Krankenhäusern mit 18 Tagen und in der sozialen Betreuung mit 20 Tagen. In der gesamten Wirtschaft fallen pro Jahr und Kopf 16,1 Arbeitsunfähigkeitstage an.
Es sind vor allem psychische Störungen, die in der Pflegebranche weit häufiger vorkommen als in der übrigen Wirtschaft.
Bei der Präsentation der neuen Daten seitens der BKK wurde natürlich auch über mögliche Konsequenzen debattiert. Sylvia Bühler von der Gewerkschaft Verdi sieht hier eindeutig den Gesetzgeber gefordert. Er muss schneller und durch strengere Vorgaben als bisher dafür sorgen, dass in Kliniken und Pflegeeinrichtungen deutlich mehr Pflegepersonal eingestellt wird. Nötig, so Bühler, sei auch ein Sofortprogramm, das gewährleiste, dass keine Schicht mehr von einer Person allein bestritten wird.
»Bei den Krankenkassen stößt die Forderung nach starren Personalvorgaben grundsätzlich auf Kritik. So hat sich der GKV-Spitzenverband nur sehr unwillig vom Gesetzgeber zwingen lassen, in den kommenden Jahren mit der Deutschen Krankenhausgesellschaft zumindest Personaluntergrenzen auszuhandeln. BKK-Chef Franz Knieps teilt noch aus seiner Zeit als Chef der zuständigen Abteilung im Gesundheitsministerium diese Bedenken gegen starre Vorgaben. Trotzdem, so sagt er heute, sehe er inzwischen keinen anderen Weg, das Problem der chronischen Arbeitsüberlastung in der Pflege anzugehen. „Am Ende sind es ja auch die Kranken- und Pflegebedürftigen, die das ausbaden müssen“, sagt Knieps.«
Immer wieder geht es um die desaströse Personalausstattung in der Altenpflege, aber auch in vielen Krankenhäusern, was die Pflege angeht. Während sich im Krankenhausbereich – wenn auch nur im embryonalen Umfang – etwas bewegt und die Debatte über verbindliche Personalvorgaben Fahrt aufgenommen hat (vgl. beispielsweise Viel Zustimmung für Personalvorgaben in Kliniken), ist die Lage in der Altenpflege mehr als prekär, in vielen Fällen ist sie unerträglich. Nicht ohne Grund wird man bei einer Suche unter dem Stichwort „Pflegenotstand“ in vielen Fällen auf den Bereich der stationären Altenpflege stoßen. Aber Hilfe für diesen Bereich ist schwer zu bekommen – selbst das Bundesverfassungsgericht hat sich bislang erfolgreich Verfassungsbeschwerden gegen den Pflegenotstand vom richterlichen Körper halten können. Zu diesem Thema sei an dieser Stelle auf eine neue Publikation verwiesen, die in diesen Tagen im Nomos-Verlag erschienen ist: Christian Helmrich (Hrsg.) (2017): Die Verfassungsbeschwerden gegen den Pflegenotstand. Dokumentation und interdisziplinäre Analysen, Baden-Baden 2017: »Der Pflegenotstand ist in der politischen Landschaft ein seit langem bekanntes Problem. Systemische Mängel wie unzureichende Personalausstattung und Unterfinanzierung führen zur Verletzung von Grundrechten stationär Gepflegter. Im Jahr 2014 erhoben sieben Beschwerdeführende mit Unterstützung des Sozialverbands VdK Verfassungsbeschwerden: Der Gesetzgeber habe trotz der Reformbestrebungen keine Abhilfe geschaffen und damit seine sich aus dem Grundgesetz ergebenden Schutzpflichten verletzt. Den Bestrebungen um Besserung in der stationären Pflege fügt diese Argumentation eine neue Perspektive hinzu. Erstmals steht nicht das politisch Gewollte, sondern das grundrechtlich Geforderte im Mittelpunkt. Juristisch war dem Verfahren kein Erfolg beschieden – das Gericht nahm die Beschwerden nicht zur Entscheidung an.«
Der Sammelband dokumentiert und analysiert das Verfahren in der Rückschau. Er bezieht dabei neben verschiedenen rechtlichen auch sozialpolitische und pflegewissenschaftliche Aspekte ein.
Sowohl im Krankenhausbereich wie auch in der Altenpflege wird noch eine lange Wegstrecke zurückzulegen sein, um die Verhältnisse endlich zum Besseren zu wenden. Was passiert, wenn man das nicht tut oder zu lange wartet, das kann man auch in den Zahlen zur Entwicklung der Arbeitsunfähigkeit in den Pflegeberufen ablesen. Und damit potenziert sich das Grundproblem in vielen Pflegebereichen, dass es schlichtweg zu wenig Personal gibt. Wenn man dann auch noch die, die da sind, im wahrsten Sinne des Wortes sich selbst krank pflegen lässt, dann darf man sich nicht wundern, wenn das kranke System kollabiert.
Signale für eine neue „Pflegegewerkschaft“? Und was das mit dem Tarifeinheitsgesetz zu tun haben könnte
Es ist aus gewerkschaftlicher Sicht schon ein Kreuz mit der Pflege. Dort herrscht unter den vielen Betroffenen seit Jahren eine (zunehmende) Unzufriedenheit ob der Arbeitsbedingungen in den Krankenhäusern und in den Einrichtungen und Diensten der Altenpflege. In einer Vielzahl von Befindlichkeits- und Meinungsäußerungen vor allem in den sozialen Netzwerken taucht immer wieder die bewusst an den Brexit erinnernde Wortspielerei „Pflexit“ auf, also der Austritt aus dem Berufsfeld Pflege, weil man so nicht weiterarbeiten möchte. Und ebenfalls immer wieder stößt man auf den „Pflegestreik“, als mahnender, auffordernder Appell in den öffentlichen Raum gestellt. Aber da ist derzeit zumindest der Wunsch Vater oder Mutter des Gedankens und des Begriffs. Denn genau das, also ein Arbeitskampf in der Pflege, ist offensichtlich ein mehrfach vermintes Gelände. Die Quantität des Aufrufens eines möglichen Pflegestreiks steht in keinem Verhältnis zu tatsächlichen Aktivitäten.
Der eine oder andere wird sich an dieser Stelle an das Jahr 2015 erinnern. Im Sommer 2015 gab es einen nur scheinbar kleinen, lokal begrenzten Tarif-Konflikt, der möglicherweise als Initialzündung in die Sozialgeschichte eingehen wird: Gemeint ist der zehntätige Streik von Pflegekräften an der Berliner Charité – immerhin Europas größte Universitätsklinik, bei dem es nicht um mehr Geld, sondern um mehr Personal ging (vgl. dazu und den Ergebnissen den Beitrag Nur ein Stolpern auf dem Weg hin zu einer historischen tariflichen Einigung über mehr Pflegepersonal im Krankenhaus? Die Charité in Berlin und die Pflege vom 6. März 2016). Und das Jahr 2017 begann am 1. Januar 2017 in diesem Blog mit dem Beitrag Und jährlich grüßt das Arbeitskampf-Murmeltier im Krankenhaus? Darin wurde von ambitionierten Ankündigungen der Gewerkschaft Verdi im Saarland hinsichtlich eines möglichen Arbeitskampfes in den Krankenhäusern berichtet.
Und schon sind wir bei einem der großen Hindernisse für einen Pflegestreik angekommen – die Gewerkschaft Verdi, die für sich reklamiert, die Pflegekräfte zu vertreten, ist bei diesen nicht wirklich fest verankert, was man bekanntlich immer wieder an der Kennzahl Organisationsgrad bemisst. Der wird in unterschiedlichen Veröffentlichungen immer wieder in einem Spektrum von 5 bis 16 Prozent taxiert, ohne dass man dafür wirklich prüf- und belastbare Quellen finden kann. Auf alle Fälle ist er schlecht. Und wenn nur wenige Pflegekräfte in der Gewerkschaft organisiert sind, dann ist auch ein (möglicher) Streik, der von der Gewerkschaft organisiert werden muss, ein praktisch unmögliches Unterfangen.
Diese schlechte Ausgangslage für einen Arbeitskampf wird dann auch noch durch weitere auf den ersten Blick unüberwindbar daherkommende Hindernisse potenziert. Beispielsweise die oftmals unterschätzte Tatsache, dass zahlreiche Einrichtungen, in denen Pflegekräfte tätig sind, in konfessioneller Trägerschaft sind – und für die gilt das kirchliche Sonderarbeitsrecht mit seinem faktischen Streikverbot, was bedeutet: Auch wenn die Beschäftigten dort gerne streiken würden, sie dürfen es nicht. Was das praktisch bedeutet, haben wir beim großen Arbeitskampf der Sozial- und Erziehungsdienste, in der Öffentlichkeit oftmals verkürzt als „Kita-Streik“ tituliert, der 2015 ausschließlich auf den Schultern der Fachkräfte in den kommunalen Einrichtungen lag, weil die anders als Erzieherinnen in katholischen oder evangelischen Kitas streiken durften.
Und natürlich muss man auch die für einen Streik nicht wirklich förderlichen Ausgangsbedingungen der Arbeit an sich in Rechnung stellen, denn die Pflegekräfte arbeiten ja nicht in einer Schraubenfabrik, wo man das Band abstellen kann, sondern in Einrichtungen, in denen Menschen auf eine umfassende Pflege und Betreuung angewiesen sind. Dort einen Streik zu organisieren wäre weitaus schwieriger und anspruchsvoller als in „normalen“ Arbeitsbereichen.
Nun wird sich der eine oder andere erinnern, dass es gleichwohl einen größeren Arbeitskampf in diesem sensiblen Feld gegeben hat – der Ärztestreik 2006. Es war der erste Ärztestreik in Deutschland seit über dreißig Jahren und der erste Streik der an Universitätskliniken und kommunalen Krankenhäusern angestellten Ärzte überhaupt. Hier auch besonders relevant: Während der Verhandlungen kam es zum Bruch des Ärzteverbandes Marburger Bund mit der Gewerkschaft Verdi. Bereits im September 2005 kam es zur Auflösung des Vertretungsmandates des Marburger Bundes für Verdi und zum Rückzug des Marburger Bundes aus den gemeinsamen Tarifverhandlungen mit dem Ziel, diese eigenständig zu führen. In kurzer Zeit wuchs die Mitgliederzahl des Marburger Bundes erheblich an.
Im Juni 2006 wurden hunderte Betten an verschiedenen Unikliniken, zum Teil ganze Stationen geschlossen. Seinen Höhepunkt erreichte der Ärztestreik am 16. Juni 2006 mit der bundesweiten Arbeitsniederlegung von über 13.800 Ärzten in 41 Unikliniken und Landeskrankenhäusern. Damit trat ein Großteil der insgesamt 22.000 Universitätsmediziner in den Ausstand. Das für die Krankenhausärzte (und den Marburger Bund) erfolgreiche Ergebnis war der erste ärztespezifische Tarifvertrag der Bundesrepublik. Vgl. dazu auch rückblickend beispielsweise diesen Artikel: Ärztestreiks: „Ich bin doch nicht blöd!“: »Deutschlands Klinikärzte ziehen in den Streik gegen sinkende Einkommen und Berufsfrust. Am Ende gewinnen sie haushoch.«
Für die Gewerkschaft Verdi war das ein schwerer Schlag, bis dahin galt die Devise, dass eine Gewerkschaft alle Beschäftigtengruppen im Krankenhaus vertreten soll, also von den Ärzten über die Pflegekräften bis hin zu den anderen Beschäftigtengruppen. Nun hatten sich die Ärzte – auch unter bewusster Hervorhebung der Argumentation, Verdi hätte sich für ihre spezifischen Interessen zu wenig engagiert – aus der „Solidargemeinschaft“ der Arbeitnehmer ausgeklinkt und „ihr Ding“ erfolgreich durchgezogen. Damit wurde der Marburger Bund neben der Pilotengewerkschaft Cockpit oder der Lokführergewerkschaft GDL ein bekanntes Beispiel für Sparten- bzw. Berufsgewerkschaften. Vgl. zu den wirklich streikfähigen Spartengewerkschaften den Beitrag Die kleinen egoistischen Wilden? Beiträge zur Versachlichung der Debatte über Berufs- und Spartengewerkschaften vom 11. Mai 2015.
An dieser Stelle wird nun der eine oder andere innehalten und sich daran erinnern, dass mittlerweile aber die gewerkschaftliche Landschaft anders aussieht, zumindest auf der rechtlichen Ebene, denn eines der abgeschlossenen Bauvorhaben der großen Koalition der vergangenen vier Jahre war die Schaffung eines Tarifeinheitsgesetzes (vgl. dazu kritisch den Beitrag Von der Tarifeinheit zur Tarifpluralität und wieder zurück – für die eine Seite. Und über die Geburt eines „Bürokratiemonsters“ vom 22. Mai 2015). Mit diesem Regelwerk sollte die (angebliche) „Bedrohung“ durch Spartengewerkschaften (sowohl für die Arbeitgeber wie sich für die DGB-Gewerkschaften) gebrochen werden. Das Gesetz beschneidet die Rechte von kleinen Berufsgewerkschaften wie der GDL, dem Ärzteverband Marburger Bund und der Pilotenvereinigung Cockpit. Und das geht so: Wenn es für eine Berufsgruppe Tarifverträge von zwei Gewerkschaften gibt, dann soll künftig nur noch der Vertrag der Gewerkschaft mit den meisten Mitgliedern im Betrieb gelten. Bei der Bahn wird das Gesetz die größere Bahn-Gewerkschaft EVG stärken. In Kliniken kann Verdi darauf pochen, dass Ärzte nach den Verdi-Regeln vergütet werden und nicht nach den Verträgen des Marburger Bundes.
Im Grunde geht es scheinbar um die Rückkehr zu dem Prinzip „Ein Betrieb – ein Tarifvertrag“, wobei man anmerken muss, dass das dann wenn überhaupt nur für die Arbeitgeber hinsichtlich der ihnen gegenüberstehenden Gewerkschaft gelten würde, denn die Arbeitnehmer sind in praxi weiter mit dem Prinzip „Ein Betrieb – mehrere und gar keine Tarifverträge“ konfrontiert, wenn man hier an Leiharbeit und vor allem an Werkverträge denkt.
Dieses von vielen Seiten heftig kritisierte Gesetz ist ein Ergebnis des Drucks von Arbeitgeberverbänden wie auch der großen DGB-Gewerkschaften (vor allem der IG Metall) auf die – sozialdemokratische – Bundesarbeitsministerin Andrea Nahles, die das dann auch exekutiert hat. Allerdings wurde im Laufe der Auseinandersetzung klar, dass hier das Streikrecht massiv tangiert wird, daraufhin wuchs auch im gewerkschaftlichen Lager der Widerstand gegen das neue Gesetz – so dass mittlerweile die Gewerkschaft Verdi, die ja in „ihrem“ Bereich der Pflege eigentlich profitieren könnte/sollte von der Neuregelung, das Tarifeinheitsgesetz nicht nur ablehnt, sondern sich wie andere Organisationen auch entschlossen hat, vor dem Bundesverfassungsgericht in Karlsruhe dagegen zu klagen.
Und nunmehr steht die Entscheidung des BVerfG kurz bevor. Im Januar 2017 wurde vor Gericht verhandelt – immerhin zwei Tage lang, was darauf hin deutet, dass die Verfassungsrichter eine Menge Fragen hatten. Dazu der am 24.01.2017 veröffentlichte Beitrag Lex Bahn auf dem Prüfstand von Tanja Podolski:
»Einige Gewerkschaften sind schon gescheitert, nun versuchen Verdi, der Beamtenbund dbb, die Luftverkehrsgewerkschaften Ufo und Vereinigung Cockpit sowie die Ärztegewerkschaft Marburger Bund in Karlsruhe gegen das Tarifeinheitsgesetz vorzugehen (Az. 1 BvR 1571/15 u.a.). Von insgesamt elf anhängigen Verfassungsbeschwerden werden stellvertretend fünf verhandelt. Zwei Tage hat das Bundesverfassungsgericht (BVerfG) dafür angesetzt … Für kleine Spartengewerkschaften bedeutet dieses Gesetz, dass ihr Einfluss in Unternehmen so gut wie ausgeschaltet werden kann. Eine Konkurrenzvereinigung, die nicht an den Verhandlungen beteiligt war, hat lediglich noch ein Anhörungsrecht beim Arbeitgeber und kann den Vertrag nachzeichnen.«
Man darf gespannt sein, wie das hohe Gericht entscheiden wird. »Gegen das Tarifeinheitsgesetz geklagt haben auch die Lokführergewerkschaft GDL und der Deutsche Journalisten-Verband (DJV). Drei Eilanträge gegen das im Sommer 2015 in Kraft getretene Gesetz hatten die Verfassungsrichter im Oktober 2015 abgewiesen – die Nachteile seien nicht derart schwerwiegend oder gar existenzgefährdend, dass sie eine einstweilige Anordnung rechtfertigen würden. Bereits gescheitert mit ihren Verfassungsbeschwerden gegen das Tarifeinheitsgesetz sind … die Deutsche Feuerwehr-Gewerkschaft (DFeuG) sowie die Neue Assekuranz Gewerkschaft (NAG). Das heißt aber nicht, dass die aktuellen Verfassungsbeschwerden nicht trotzdem Erfolg haben können.«
Juristisch betritt das Gericht nach Worten seines Vizepräsidenten Ferdinand Kirchhof in dem Verfahren Neuland. Zu klären seien daher „zahlreiche komplizierte und neue Fragen», sagte er zum Auftakt. In dem Bereich gebe es „bislang kaum verfassungsrechtliche Rechtsprechung“. Denn der Gesetzgeber habe sich bei der Regelung der Konkurrenz im Arbeitnehmerlager bisher zurückgehalten.
Podolski weist darauf hin, dass in der Praxis die Unternehmen das Tarifeinheitsgesetz bisher kaum angewendet haben. Sie zitiert Thomas Ubber, einen Rechtsanwalt bei der Kanzlei Allen & Overy, der regelmäßig für die Deutsche Bahn und die Lufthansa tätig ist: »Das Gesetz greift eben nur, wenn beide konkurrierenden Tarifverträge nach dem 20. Juli 2015 abgeschlossen wurden. Schon jetzt zeigt sich aber, dass das Entstehen neuer Spartengewerkschaften durch das Gesetz ausgebremst wurde. Künftig wird sich das Tarifeinheitsgesetz sicherlich in einigen Branchen auswirken, besonders in Verkehrsbetrieben und in Krankenhäusern.«
Und in dieser Gemengelage werden wir mit so einer Meldung konfrontiert: Plan für Pflegegewerkschaft: Der Vorsitzende des Marburger Bunds (MB), Rudolf Henke, und der Präsident der Pflegekammer Rheinland-Pfalz, Markus Mai, haben Einigkeit demonstriert in den Fragen von Pflegekammern, einer generalistischen Berufsausbildung in der Pflege und einer starken Gewerkschaft für die Pflege. Beim Empfang anlässlich des 70-jährigen Bestehens der Ärztegewerkschaft sagte Henke, der auch CDU-Bundestagsabgeordneter ist: „Was die Pflege braucht, ist eine ordentliche Gewerkschaft, die die Pflege tarifpolitisch ordentlich vertritt, zusätzlich zu Pflegekammern.“
Und der hier entscheidende Passus, den man dem Artikel entnehmen kann:
»Sollte der MB mit seiner Klage vor dem Bundesverfassungsgericht in Karlsruhe gegen das Tarifeinheitsgesetz scheitern, gebe es einen Plan B. Das Gesetz von Bundesarbeitsministerin Andrea Nahles (SPD) schreibt vor, dass Arbeitgeber künftig nur Tarifverträge mit der größten Gewerkschaft in einem Betrieb schließen dürfen. Dagegen klagt der MB, der als Ärztegewerkschaft oftmals kleiner ist als Verdi, weil in Krankenhäusern deutlich mehr Pflegende arbeiten als Mediziner, wenngleich Verdi im Gros der Häuser einen relativ schwachen Organisationsgrad aufweist. Verliert der MB, ist eine Erweiterung des MB auf Pflegende offenkundig vorstellbar.«
Offene Unterstützung bekommt der Marburger Bund vom Präsidenten der Pflegekammer Rheinland-Pfalz, Markus Mai: „Die Pflege braucht eine starke Gewerkschaft, der sie auch vertraut. Vertrauen drückt sich auch in Mitgliederquoten aus. Derzeit gibt es keine starke Gewerkschaft in der Pflege.“ Notfalls müsse man überlegen, alternative Wege in der Pflege zu gehen.
Das muss man auch vor dem Hintergrund sehen, dass die Gewerkschaft Verdi bislang die Aktivitäten, in den Bundesländern Pflegekammern einzurichten, teilweise massiv bekämpft hat (vgl. diese Übersicht über den aktuellen Stand der Errichtung von Pflegekammern in den Bundesländern).
Bereits »im März hatte Andreas Westerfellhaus, Präsident des Deutschen Pflegerats, auf die Frage, ob eine Pflegegewerkschaft aus einer Berufsgruppe heraus oder in Kooperation mit dem MB entstehen solle, geantwortet: „Die Frage lautet doch, ob es nicht Sinn macht, mit anderen Berufsgruppen im Gesundheitswesen gemeinsam aufzutreten.“ Er sei dafür, dass die unterschiedlichen Berufsgruppen im Gesundheitswesen sich stärker untereinander solidarisieren. „Ärzte, Pflegende und andere Berufe sind die Leistungsträger in den Krankenhäusern. Warum sollten sich diese Berufe nicht viel stärker solidarisieren auch in einer gemeinsamen gewerkschaftlichen Vertretung? Mehr von uns sind besser“, sagte Westerfellhaus.«
Das wird die Gewerkschaft Verdi sicher auch so sehen, natürlich im Sinne einer Organisation unter ihrem Dach, die ja gerade durch die Abspaltung der Krankenhausärzte aufgebrochen wurde.
Wie dem auch sei – hier werden zwei offene Grundsatzfragen angesprochen: Zum einen die sicher unstrittige Notwendigkeit, dass der gewerkschaftliche Organisationsgrad der Pflegekräfte unbedingt gesteigert werden muss, sonst kann es keine Bewegung geben hinsichtlich eines mittel- bis langfristig zu organisierenden „großen Pflegestreiks“, der eigentlich kommen müsste. Zum anderen aber die Frage nach der „richtigen“ gewerkschaftlichen Vertretung der Pflegekräfte. Hier zeigt sich zum einen ein fundamentales Problem der Dienstleistungsgewerkschaft Verdi mit ihrer Vielzahl an Berufsgruppen, die dort organisiert werden (müssen), was teilweise bei einigen Berufsgruppen zu Resignation und Abwendung geführt hat und führt, weil man die eigenen Interessen nicht mehr richtig vertreten sieht. Das Ausweichen in eine eigene Sparten- oder Berufsgewerkschaft wäre für die einen oder anderen sicher eine bedenkenswerte Perspektive, vor allem wenn es sich um „Engpassberufe“ handelt, die den ganzen Laden lahmlegen können. Diese Option wird durch das Tarifeinheitsgesetz grundsätzlich beschnitten bzw. zerstört.
Auf der anderen Seite muss man natürlich die Signale aus dem Marburger Bund auch kritisch sehen. Bislang hat man ja gerade in der bislang durchaus erfolgreichen Exklusion der Krankenhausärzte aus der Gemeinschaft der Beschäftigten seine Existenzberechtigung gezogen und auch dementsprechend als Ärzte-Gewerkschaft agiert. In dem Moment, wo nun möglicherweise durch die anstehende Entscheidung des BVerfG die Existenzgrundlage entzogen wird, kommt man auf die Idee, die Reihen „aufzufüllen“ mit den Pflegekräften, um dann in der notwendigen Konkurrenz mit Verdi auf der betrieblichen Ebene als stärkste Gewerkschaft dazustehen und weiter tarifpolitisch agieren zu können. Ob die Pflegekräfte dieses Ansinnen goutieren werden, kann hier nicht eingeschätzt werden. Möglicherweise lassen sich einige leiten von der Überlegung, dass ein gemeinsames Vorgehen mit den Ärzten die Wahrscheinlichkeit, zu besseren Abschlüssen zu kommen, deutlich erhöhen könnte. Allerdings besteht auch die Gefahr, dass der sowieso schon niedrige Organisationsgrad in der Pflege durch die nunmehr vom Gesetzgeber über das Tarifeinheitsgesetz induzierte Konkurrenz um Mitglieder zwischen den Organisationen weiter stabilisiert und eine potenzielle Arbeitskampffähigkeit der Arbeitnehmer noch länger in den Sternen stehen wird.