hat die parlamentarischen Hürden genommen und das „Zweite Pflegestärkungsgesetz“
wurde im Bundestag verabschiedet. Auf der Mitteilungsseite
des Bundestags zu den Beschlüssen liest sich das bürokratisch-trocken so: »Gegen
das Votum der Linken bei Enthaltung der Grünen hat der Bundestag am 13.
November den zweiten Gesetzentwurf der Bundesregierung zur Stärkung der
pflegerischen Versorgung und zur Änderung weiterer Vorschriften (18/5926, 18/6182) in der vom
Gesundheitsausschuss geänderten Fassung (18/6688) angenommen.
Damit wird ein neuer Pflegebedürftigkeitsbegriff und ein neues
Begutachtungsinstrument mit fünf Pflegegraden eingeführt. Dadurch sollen die
Inhalte der Pflegeversicherung und die pflegerische Leistungserbringungen auf
eine neue pflegefachliche Grundlage gestellt werden. Erstmals werden alle für
die Feststellung der Pflegebedürftigkeit relevanten Kriterien in einer
einheitlichen Systematik erfasst. Ergänzt und neu strukturiert werden die
Vorschriften zur Sicherung und Entwicklung der Qualität in der Pflege. Der
Beitragssatz der sozialen Pflegeversicherung wird um 0,2 Beitragssatzpunkte
erhöht.« Immerhin kann man der Mitteilung entnehmen, dass es nicht nur eine
Große Pflegekoalition gibt, sondern auch die beiden Oppositionsparteien hatten
– erwartungsgemäß erfolglos – versucht, den Finger auf weiter offene Wunden zu
legen: der Finanzierung des Systems und der Personalfrage:
»Gegen die Stimmen der übrigen Fraktionen scheiterte Die
Linke mit ihrem Entschließungsantrag (18/6692), einen
Gesetzentwurf zur Einführung eines neuen Pflegebegriffs vorzulegen. Mit
dem gleichen Stimmenverhältnis lehnte der Bundestag einen Antrag der Linken (18/5110) ab, in dem
die Einführung einer Bürgerversicherung in der Pflege gefordert wird. Damit
ließen sich Reformen wie die Einführung des neuen Pflegebegriffs und deutliche
Leistungsverbesserungen schultern, argumentierte die Fraktion. Gegen das Votum
der Opposition scheiterten die Grünen mit einem Antrag (18/6066), indem
umfassende Maßnahmen gegen den Personalmangel in der Pflege gefordert werden.
Unter anderem wollten die Grünen eine Pflege-Bürgerversicherung einführen und
pflegende Angehörige stärker unterstützen.«
positiven Bewertung der nun verabschiedeten zweiten Stufe der Pflegereform,
dann sollte man einen Blick werfen in den Artikel Bundestag
beschließt Revolution des Pflegesystems von Rainer Woratschka.
Offensichtlich ist hier Großes geleistet worden: »Der Bundestag hat eine
Pflegereform abgesegnet, die den Namen wirklich verdient. An Kleinreparaturen
hatten sich schon etliche Minister versucht. Hermann Gröhe vollendet nun einen
Kraftakt.«
Vielleicht liegt die Wahrheit ja irgendwie in der Mitte.
Dann wären wir konfrontiert mit der Gleichzeitigkeit von wichtigen und guten
Weiterentwicklungen des bestehenden Systems (bei denen es anders als ansonsten
mittlerweile beim Thema Reformen nicht um Einsparungen und
Leistungsreduzierungen geht) und zugleich aber auch die Fortexistenz
grundlegender Systemprobleme, deren Bearbeitung entweder ausgeklammert oder auf
die zeitlich lange Bank zwischengelagert werden.
Einen Hinweis auf die Ambivalenz der Pflegereform kann man
beispielsweise der reichlich miesepetrigen Kommentierung in der FAZ entnehmen.
Heike Göbel schreibt unter der wegweisenden Überschrift Wähler-Pflege:
»Der Bundestag hat den teuersten Ausbau der gesetzlichen Pflegeversicherung
seit deren Gründung vor zwanzig Jahren beschlossen. Aber die Regierung scheut
sich, die Bürger mit den vollen Konsequenzen zu konfrontieren.« Und weiter:
der Anspruchsberechtigten, vor allem durch die Einbeziehung der Demenzkranken,
um eine halbe Million. Zugleich steigen vielfach die Leistungen, die
Eingruppierung der zu Pflegenden erfolgt nach einem ganz neuen Schlüssel. Die
Umstellung ist mit Bestandsschutz für die verbunden, die schon Geld erhalten.
Ihre Leistungen können nur steigen, nicht sinken. Das alles verschlingt fünf
Milliarden Euro jährlich zusätzlich, finanziert über abermals höhere
Beitragssätze und aus den – noch – vorhandenen Reserven der Pflegekasse.«
Anhebung der Beitragssätze – und zwar begleitet von Einsparungen in anderen
Säulen des Sozialsystems. Stattdessen wird überall gleichzeitig erweitert, die
Kranken- ebenso wie die Rentenversicherung. Hier baut sich Druck auf die
Lohnkosten auf, verbunden mit Gefahren für die Beschäftigung nicht nur der
Flüchtlinge.« Und sie legt noch eine Schippe nach: »Auch fehlt der klare
Hinweis, dass die gesetzliche Versicherung nur dazu gedacht ist, einen
(kleinen) Teil der Kosten zu decken. Der zügige Ausbau erweckt den Eindruck,
eigene Vorsorge sei nicht nötig. Die Regierung pflegt mit dieser Reform ihre
älteren Wähler, die Jüngeren müssen wieder einmal sehen, wo sie bleiben.«
Blick werfen in den Artikel, der uns eine Revolution des Pflegesystems
verspricht. Woratschka sieht „eine wirkliche Grundsanierung des Systems“. Im
weiteren Gang seiner Argumentation wird auch klar, dass er das Bild von der
Revolution kopiert hat, denn es geht hierbei um den neuen
Pflegebedürftigkeitsbegriff:
sehen darin „eine Art Revolution“ . Das bisherige System orientierte sich fast
ausschließlich an den körperlichen Gebrechen der Pflegebedürftigen. Danach
wurden sie eingestuft und entsprechend sahen die Leistungen aus
(„Satt-Sauber-Pflege“). Nun rücken auch Alltagskompetenz und kognitive
Fähigkeiten in den Fokus, die soziale und psychische Situation wird
gleichwertig berücksichtigt. Dadurch bleiben etwa Demenzkranke, die körperlich
fit sind, aber dennoch aufwendige Betreuung benötigen, nicht länger außen vor.
Statt der bisherigen drei Pflegestufen gibt es künftig fünf Pflegegrade … Beurteilt
werden die Menschen künftig nach ihrer Fähigkeit zu Mobilität, Orientierung,
Kommunikation, Selbstversorgung, Alltagsgestaltung und sozialen Kontakten. An
den daraus erwachsenden Bedürfnissen sollen sich künftig die zugestandenen
Leistungen bemessen. Die Verrichtungspflege nach Minuten wird abgeschafft.«
garantiert, dass sich ihr Eigenanteil an den Kosten auch bei zunehmender
Pflegebedürftigkeit nicht erhöht. Bisher droht ihnen bei jeder Einstufung in
eine höhere Pflegestufe auch eine höhere Zuzahlung. »Laut Ministerium soll der
heimindividuelle Eigenanteil in den Pflegegraden zwei bis fünf künftig für alle
im Schnitt bei 580 Euro liegen. Bisher sind es, je nach Pflegestufe, 460 bis
900 Euro im Monat.« Alle Heimbewohner haben einen Anspruch auf zusätzliche
Betreuungsangebote, was auch für die Pflegebedürftigen gilt, die zu Hause
betreut werden. Damit nicht genug: »Die Versicherer haben jedem
Pflegebedürftigen einen persönlichen Berater zu nennen. Länger als zwei Wochen
braucht künftig keiner mehr auf einen Beratungstermin zu warten. Auch
Angehörige erhalten einen eigenständigen Anspruch auf Beratung, wenn die Pflegebedürftigen
zustimmen – und auf kostenlose Pflegekurse.« Auch die pflegenden Angehörigen
dürfen auf Verbesserungen hoffen – sie werden in der Renten- und
Arbeitslosenversicherung besser abgesichert. »Und wer seinen Job aufgibt, um
sich der Pflege eines Angehörigen zu widmen, erhält künftig auch seine Beiträge
zur Arbeitslosenversicherung aus dem Topf der Pflegeversicherung – für die
gesamte Dauer seiner Pflegetätigkeit.«
Nun muss man aber auch darauf hinweisen, dass das Gesetz
zwar zum 1. Januar 2016 in Kraft treten wird, die wesentlichen Reformpunkte
aber erst zu einem späteren Zeitpunkt wirksam werden. So werden der neue
Pflegebedürftigkeitsbegriff und die Leistungen nach den fünf Pflegegraden sowie
die Fixierung des Eigenanteils bei den Heimbewohnern erst ab dem 1. Januar 2017
das Licht der Pflegewelt erblicken.
bleibt leider wieder die Personalfrage. Man muss nur die Twitter-Beiträge mit
dem Hashtag #Pflegestreik verfolgen, um zu erkennen, wie prekär bis skandalös
schlecht schon heute die Pflege-Bedingungen in den Kliniken und gerade auch in
den Pflegeheimen sind. Das ganze System lebt offensichtlich von der Substanz.
Pflegealltag in unserem Land: Feuerwehrleute
kommen Pflegerin zu Hilfe und retten Kranke oder Wenn
einer Pflegerin nur der Notruf bleibt, um nur zwei der
Artikel-Überschriften zu zitieren. »Sie war allein mit 21 hochgradig
Pflegebedürftigen eines privaten Altenheims. Als sie merkte, dass sie nicht
alle versorgen konnte, wählte sie die 112. Das Heim ist in Branchenkreisen
bekannt«, so Antje Hildebrandt in ihrer Schilderung der Ereignisse in Berlin.
Das Pflegeheim in Berlin-Rudow nennt sich Gartenstadt und wirbt auf seiner
Homepage mit dem Slogan „Ein Platz zum Wohlfühlen“ und dem Hinweis
auf „Ausgezeichnete Pflegequalität – jetzt auch geprüft!“
auseinander – und am vergangenen Sonntag wurde das zum ersten Mal auch
öffentlich bekannt. Eigentlich waren zwei Kollegen für die Sonntagsschicht
eingeteilt, doch die Fachkraft, so heißt es heute beim Träger Casa Reha, sei
kurzfristig erkrankt. Die Hilfspflegerin habe daraufhin einen Kollegen aus
einem anderen Wohnbereich um Hilfe gebeten, doch der habe abgelehnt.«
konfrontiert:
einem Pflegeheim betreut werden: Man besucht diesen Verwandten an einem
Sonntagvormittag. Man stellt fest, es geht ihm nicht gut. Er hätte schon um
sieben Uhr morgens Insulin und andere Medikamente benötigt. Doch niemand kommt.
Es ist nur eine Pflegerin für 21 Bewohner da. Und auf Anfrage erfährt der
Besucher, diese Pflegerin dürfe leider keine Medikamente verabreichen. Sie sei
nur Hilfspflegekraft.«
alarmiert. Die wiederum forderte die Pflegerin auf, die 112 zu wählen, um einen
Notfallarzt zu rufen.«
der Vernachlässigung von Schutzbefohlenen. Der Fall hat ein grelles Licht auf
den Pflegenotstand in deutschen Altenheimen geworfen.
einwenden, dass das sicherlich ein krasser Fall ist, unakzeptabel, aber eben
ein Ausreißer, ein bedauerlicher Einzelfall.
mit dem Thema Personalnotstand in der Altenpflege. Im
Nachtdienst versorgt eine Pflegerin 52 Bewohner, so ein Bericht von Rainer
Woratschka über eine neue Studie von Wissenschaftlern der Universität
Witten/Herdecke. Die Zahlen sind skandalös: »Nachts haben die Altenpflegerinnen
in vielen Heimen „Stress pur“. Einer aktuellen Studie zufolge muss
sich fast jede zehnte Pflegekraft sogar um mehr als 100 Menschen kümmern.« Legt
man den Durchschnittswert von 52 Heimbewohnern zugrunde, dann bedeutet das: Für
einen Heimbewohner pro Nacht stehen gerade
mal zwölf Minuten Zeit zur Verfügung. Aber: »Mindestens 40 dieser 52 Bewohner
benötigten nachts nämlich auch „direkte Unterstützung“ – sei es, dass sie
regelmäßig umgelagert werden, Medikamente gespritzt bekommen oder zur Toilette
begleitet werden müssten. Allein für die vorgeschriebene Handhygiene seien pro
Nacht mindestens zwei Stunden zu veranschlagen.« Es gibt in den an sich schon
untragbaren Zuständen in der wirklichen Wirklichkeit noch Steigerungsformen: In
einigen Fällen seien Pflegekräfte sogar für mehrere Häuser verantwortlich und
hätten mit dem Auto hin- und herzupendeln, berichtete die Studienleiterin. Noch
ein paar weitere Aspekte aus der Befragung der Pflegekräfte? »26 Prozent gaben an,
während ihres Nachtdienstes nur selten oder nie Pausen machen zu können. Knapp
zwei Drittel hätten sich „häufig“ oder „sehr oft“ um herumirrende Patienten mit
Demenz zu kümmern. Und jede zweite Pflegekraft kann nachts auch in Notfällen
auf keinen Hintergrunddienst zurückgreifen.« Kann es da wirklich noch
verwundern, wenn berichtet wird, »dass etwa ein Viertel der Versorgten mit
freiheitseinschränkenden Maßnahmen oder Medikamenten ruhiggestellt wird. Der
Studie zufolge verabreicht im Schnitt jede Pflegeperson pro Nacht rund zwölf
ihrer Schützlinge Schlafmittel, bei sieben kommen Bettgitter zum Einsatz.«
Hintergrund der Diskussion und parlamentarischen Behandlung von
Palliativmedizin wie auch Sterbehilfe zur Kenntnis genommen werden: »Am meisten
litten die Pflegekräfte darunter, im Nachtdienst keine Zeit für Sterbende zu
haben … 66 Prozent der Befragten klagten in der Studie darüber.«
sich ändern müsste. Diese Stimmen aus der Praxis haben die Forscher in
einem Forderungskatalog zusammengefasst:
- In der Nacht muss gewährleistet sein, dass mindestens zwei
bis drei Pflegende für 60 Bewohner anwesend sind - Verantwortliche Pflegefachpersonen müssen über die beste
Qualifikation verfügen, da sie schnell und alleine Situationen einschätzen und
passgenaue Versorgungsmaßnahmen einleiten können müssen - Jede Einrichtung muss einen hochqualifizierten
Hintergrunddienst bereitstellen, der jederzeit beratend und unterstützend
eingreifen kann - Notfallleitlinien, ein erreichbarer ärztlicher
Hintergrunddienst und eine stetig lieferbereite Apotheke stellen eine
erforderliche Grundlage dar - Es muss gewährleistet sein, dass Nachtpflegende mindestens
pro Nacht eine 30-minütige Pause haben, die sie ohne Störungen verbringen
können - Mehr als vier Nächte hintereinander sollten Pflegende nicht
die Verantwortung für die BewohnerInnen übernehmen - Es muss sichergestellt werden, dass Pflegende des
Nachtdienstes an Fortbildungen
teilnehmen können, ohne ihre Schlafzeit reduzieren zu müssen
Die Pflegeexpertin der Grünen im Bundestag, Elisabeth
Scharfenberg, zeigte sich „entsetzt“ über die Ergebnisse der Studie. Sie frage
sich, „wie Pflegekräfte das mit sich machen lassen können“ und wo die
Aufsichtsbehörden seien. Gute Fragen.
hier als PDF-Datei downloaden:
und Jörg große Schlarmann: Die
Nacht in deutschen Pflegeheimen. Ergebnisbericht, Department für Pflegewissenschaft,
Universität Witten/Herdecke, 2015.
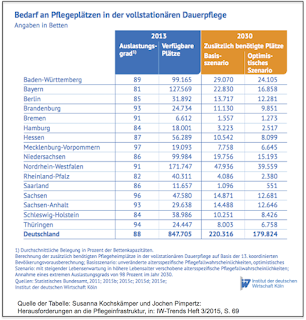
Tag erhebliche Personalprobleme in der Altenpflege. Und was sagt die
Pflegereform zu diesem nicht nur sensiblen, sondern auch zentralen Thema für
eine wirkliche Reform der Pflege?
Woratschka für die Pflegereform generell unterstellt hat – und er
schreibt selbst: » Die Selbstverwaltung werde verpflichtet … „bis
Mitte 2020 ein wissenschaftlich abgesichertes Verfahren zur
Personalbedarfsbemessung zu entwickeln“. Damit soll dann zumindest irgendwo
stehen, wie viele Pflegekräfte theoretisch für gute Pflege benötigt werden. Ob
und wie das in den Heimen umgesetzt werden kann, bleibt offen.«
aufgebracht-frustrierten Pflegekräfte. Haltet durch, nur noch ein paar Jahre.
schieben sind“, dann sollten wir den Pflege-TÜV an dieser Stelle nicht
vergessen. Pflege-TÜV? Wurde der nicht vom Pflegebeauftragten der
Bundesregierung, Staatssekretär Laumann höchstpersönlich, für gescheitert
erklärt? Einer Bewertung, der sich auch 95 Prozent der Experten und vor allem
der Praktiker zustimmen werden. Im Prinzip ja, muss die Antwort hier ausfallen.
Was aber nicht bedeutet, dass man das jetzt konsequent entsorgt und in die
Tonnen haut:
»Es gibt einen Neuanlauf. Ab 2018 soll es für die Heime und
ab 2019 auch für die ambulanten Pflegedienste ein völlig neues Bewertungssystem
geben. Damit habe „die Irreführung der Bürger ein Ende“, sagte der
Pflegebeauftragte der Bundesregierung, Karl-Josef Laumann (CDU). Danach werde
es bei der Beurteilung eines Heims beispielsweise nicht mehr möglich sein,
„dass schwere Pflegefehler bei der Medikamentenausgabe durch eine schön
gedruckte Speisekarte ausgeglichen werden können“. Bis dahin dürfen die
Betreiber allerdings weiter mit ihren offensichtlich geschönten Noten werben.
Der sogenannte Pflege-TÜV war in die Kritik geraten, weil bei dem bisherigen
Prüfverfahren selbst Heime mit offensichtlichen Mängel Bestnoten erreichten.«
festgestellt, dass man mit den Noten des Pflege-TÜV eigentlich nichts anfangen
kann und dass das abgeschafft gehört, dann trifft man die Entscheidung, mit
einem neuen, (hoffentlich) besseren Verfahren das alte System zu ersetzen – aber
bis dahin macht man erst einmal mit dem alten Unsinn weiter. Bis 2018.
seinen Weg – gemeint sind hier die privaten, auf Gewinnerzielung ausgerichteten
Pflegekonzerne. Die wachsen und konsolidieren sich, wie die Ökonomen das
nennen. Sie schließen sich also untereinander zusammen. Und hier können wir
wieder anknüpfen an die Geschichte mit der völlig überforderten Pflegehelferin
aus einem Berliner Altenheim, der die Polizei geraten hatte, den Notarzt zu
rufen, was sie dann auch gemacht hat. Das Heim, in dem es zu diesem
schwerwiegenden Vorfall gekommen ist, gehört zu Casa Reha, einer dieser
privaten, auf Gewinn ausgerichteten Betreiber. Casa Reha mit Sitz in Oberursel
bei Frankfurt betreibt 70 Pflegeheime mit mehr als 10.000 Betten und 4.100
Mitarbeitern. Der Jahresumsatz liegt bei 270 Millionen Euro, der operative
Gewinn (Ebitda) Finanzkreisen zufolge bei 30 Millionen Euro.
das ganze Unternehmen eine Menge ändern, denn: Casa
Reha geht an französische Korian. Es handelt sich dabei um einen französischen
Altenheim- und Klinikbetreiber. QCasa Reha mit Sitz in Oberursel bei Frankfurt
betreibt 70 Pflegeheime mit mehr als 10.000 Betten und 4100 Mitarbeitern. Der
Jahresumsatz liegt bei 270 Millionen Euro, der operative Gewinn (Ebitda)
Finanzkreisen zufolge bei 30 Millionen Euro.«
den Pflegeheim-Ketten Phoenix und Curanum verleibt sich Korian auch die Nummer
drei Casa Reha ein, wie die Unternehmen am Dienstag mitteilten. Casa Reha hatte
seit 2007 dem britischen Finanzinvestor Hg Capital gehört … .«
Fazit: Hier
laufen die Geschäfte. Die Betonung liegt auf hier.