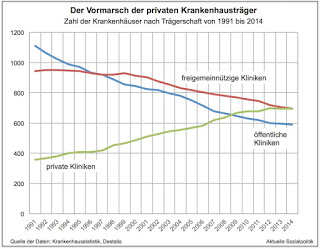
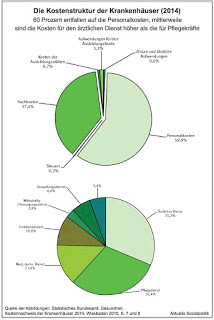
Das Arzt-Patienten-Verhältnis ist eine besondere Beziehung oder sollte es sein. Denn sie ist charakterisiert durch eine ganz erhebliche Asymmetrie zwischen dem einen und dem anderen. Und es berührt eines des wichtigsten Güter der Menschen, also ihre Gesundheit bzw. Krankheit. Eine gute Arzt-Patienten-Beziehung basiert unabdingbar auf ein hohes Maß an Vertrauen und der betroffene Patient muss sich darauf verlassen können, dass der Arzt eine uneingeschränkt advokatorische Perspektive auf ihn hat.
Nun ist der niedergelassene Mediziner zugleich auch eine unternehmerische Gestalt, eingebunden in ein höchst komplexes und an vielen Stellen nicht wirklich nachvollziehbar ausgestaltetes Vergütungssystem, bei dem die Krankenkassen den Kassenärztlichen Vereinigungen (KVen) einen Gesamtbetrag zur Abgeltung der ambulant erbrachten Leistungen überweisen und die verteilen dass dann auf die Haus- und Fachärzte sowie die Psychotherapeuten. Die ganz überwiegend (von den Angestellten Ärzten in den Medizinischen Versorgungszentren abgesehen) freiberuflich praktizierenden Mediziner sind konfrontiert mit einem Budget-System, das über Punktwerte und Mengensteuerungsversuche permanent versucht, den Deckel auf dem Topf der Honorare zu halten, damit das nicht aus dem Ruder läuft. Würde man beispielsweise alle Leistungen als Einzelleistungen vergüten unabhängig von der Menge und Art, dann würde sich zwangsläufig eine Situation ergeben, in der die Leistungserbringer „in die Menge gehen“, um eine höhere Vergütung zu realisieren. Und die Möglichkeiten dazu hätten sie – ganz anders als in anderen Systemen. Denn sie haben die Definitionshoheit über die Leistungen, die eine Vergütung auslösen. Und damit verbunden Freiheitsgrade der Definition, ob dieses oder jenes noch am und mit dem Patienten gemacht werden sollte/könnte/müsste.
Aber im Bereich der Kassenpatienten aus der GKV-Welt sind die Handlungsmöglichkeiten dazu begrenzt durch zahlreiche Steuerungsauflagen. Bleiben die Privatpatienten, die man aufgrund der im PKV-Bereich vorherrschenden Einzelleistungsvergütung weitaus mehr „schröpfen“ könnte, in dem man dies und das macht, was man unter den pauschalierten Bedingungen der GKV-Abrechnung von Leistungen nicht so in diesem Maße und weitaus weniger gewinnbringend machen könnte. Das kann sich für den einen oder anderen Privatpatienten regelrecht bedrohlich auswirken in Form einer Kombination von Überdiagnostik und Übertherapie, die eher abrechnungstechnisch begründet ist, aber bei den Betroffenen sogar zu gesundheitlichen Schäden führen kann.
»Eine Blutegeltherapie mit sechs Würmern für nur 50 Euro! Die „Colon-Hydro-Therapie“ im Zehner-Pack für 350 Euro! In vielen Arztpraxen geht es zu wie auf einem Basar. Mit Verkaufsargumenten wie „Ihre Gesundheit wird Ihnen das doch wohl wert sein?“ oder „Sie müssen ja nicht, aber denken Sie an die möglichen Folgen!“ werden die gesetzlich Versicherten von den Ärzten bedrängt, sogenannte individuelle Gesundheitsleistungen (Igel) in Anspruch zu nehmen. Das sind häufig fragwürdige Angebote, die die Versicherten aus eigener Tasche direkt an die Mediziner zahlen müssen. Obwohl sich die Ärzteschaft selbst mehr Zurückhaltung auferlegt hat, boomt das Geschäft weiter«, so Timot Szene-Ivanyi in seinem Artikel Fragwürdige Gesundheitsleistungen.
Peter Pick, Geschäftsführer des Medizinischen Dienstes der Krankenkassen (MDS), wird mit den Worten zitiert: „Für manche Facharztgruppen ist ‚Igeln‘ zum Volkssport geworden“. Die Verteilung der IGeL-Leistungen auf die niedergelassenen Ärzte ist konzentriert auf bestimmte Arztgruppen: Rund 72 Prozent der Angebote stammen aus den Praxen von Frauen- und Augenärzten, Orthopäden, Hautärzten und Urologen. Allgemeinärzte seien deutlich zurückhaltender.
Und dabei geht es offensichtlich nicht um Peanuts. Nach früheren Berechnungen des Wissenschaftlichen Instituts der Ortskrankenkassen nehmen die Mediziner mit den Igel-Behandlungen pro Jahr mehr als eine Milliarde Euro ein.
„Selbstzahler-Leistungen sind ein Griff der Ärzte ins Patienten-Portemonnaie“, so hat Anno Fricke seinen Artikel über die Kritik an den IGeL-Leistungen überschrieben. Darin wird darauf hingewiesen, dass der MDS-Geschäftsführer Peter Pick eingeräumt hat, dass nicht nur Ärzte die IGeL nutzten, sondern auch Krankenkassen als Satzungsleistungen im Wettbewerb – was das sich hier öffnende Interessengeflecht weiter verkompliziert.
41 IGeL hat der MDS bislang geprüft. Lediglich drei seien tendenziell positiv bewertet worden, sagte Pick, keine einzige positiv. Um sich darüber zu informieren, hat der MDS die Website IGeL-Monitor eingerichtet. Wer sich umfassender über die kritischen Evaluierungsergebnisse der IGeL-Leistungen informieren möchte, der kann die in diesem vom MDS herausgegebenen Bericht machen: Evaluation des IGeL-Monitors 2016. Ergebnisse der Anwender- und Versichertenbefragung, wobei die auf Befragungsergebnissen basiert.
Natürlich gibt es auch aus dem Ärztelager kritische Stimmen zur Kritik: Die neue Jagdsaison auf Ärzte hat begonnen, so hat Matthias Wallenfels seinen Artikel überschrieben. Er weist mit Blick auf den erwähnten IGeL-Monitor des MDS beispielsweise darauf hin:
»Am Rande sei noch bemerkt, dass die Voten des IGeL-Monitors für Patienten auch nicht den Anspruch der Unfehlbarkeit erheben können, sie lediglich eine erste Orientierung bieten können. Das zeigte sich exemplarisch im Sommer vergangenen Jahres, als der IGeL-Monitor auf Kritik von HNO-Ärzten eingegangen ist und sein Negativvotum für die auf Selbstzahlerbasis in Praxen angebotene Gabe von Glukokortikoiden bei Hörsturz, darunter Kortison, modifiziert hat.
Das Expertenteam hatte eine aktuelle Leitlinie von 2014 nicht berücksichtigt, worüber sich die Deutsche Gesellschaft für Hals-Nasen-Ohrenheilkunde, Kopf- und Halschirurgie und der Deutsche Berufsverband der Hals-Nasen-Ohrenärzte beschwerte. Der Grundtenor ist aber negativ geblieben.«
Wallenfels stellt eine nur scheinbar einfache Frage: Sind Patienten wirklich so unmündig? Das Problem: Die Antwort kann nur lauten: Sowohl als auch und man muss den Rahmen berücksichtigen, in dem die Entscheidungsfindung abläuft. Dazu zwei Beispiele:
»Vielen werdenden Eltern ist das bildlich dokumentierte Wohlergehen des Föten mehr wert, als die Kassen bereit sind, für Ultraschalluntersuchungen in der Schwangerschaft zu zahlen. Für das Babyfernsehen sind sie bereit, den ergänzenden Ultraschall aus der eigenen Tasche zu bezahlen – als Individuelle Gesundheitsleistung (IGeL).
Das Team des vom Medizinischen Dienst des Spitzenverbandes Bund der Krankenkassen (MDS) betriebenen Online-Portals IGeL-Monitor kommt bei seiner nun vorgestellten Bewertung des Babyfernsehens zu dem Ergebnis, dass diese Selbstzahlerleistung, für die laut MDS zwischen 20 und 200 Euro zu bezahlen sind, weder Schaden anrichte noch einen Nutzen aufweise.«
Als Kassenleistung werden während einer normalen Schwangerschaft drei Ultraschalluntersuchungen vergütet. Wenn nun die werdenden Eltern mehr haben wollen, müssen sie selbst zahlen, wenn sie sich das leisten wollen und können. Aber was spricht dagegen? Wenn es angeblich keine medizinische Evidenz für mehr Ultraschalluntersuchungen gibt, dann ist die Mehrinanspruchnahme, die ja mit einem entsprechenden Aufwand beim Mediziner verbunden ist, wie jede andere Leistung auch zu bezahlen aus der eigenen Brieftasche.
Anders sieht es angesichts des am Anfang angesprochenen überaus asymmetrischen Arzt-Patienten-Verhältnisses aus, wenn man diese Schilderung zur Kenntnis nimmt, die der MDS-Geschäftsführer Peter Pick in seinem Statement bei der Pressekonferenz des MDS als Beispiel vorgetragen hat:
Wie erleben Patienten den IGeL-Markt und wie werden IGeL-Leistungen in der Praxis an die Frau bzw. an den Mann gebracht?
So schrieb uns eine Nutzerin des IGeL-Monitors:
„Besonders in zwei Frauenarztpraxen ist mir IGeL-Werbung durch die Assistentinnen aufgedrängt worden. Und zwar in äußerst ärgerlicher Weise. Erstens: Argumente wie: „Diese Untersuchung zahlt die Krankenkasse ja nicht mehr.“ Das war gelogen, denn es ging um eine Untersuchung, die noch nie in der Kassenleistungs-Vorsorge inbegriffen war. Zweitens: das Formular, das frau unterschreiben „muss“, wenn frau keine IGeL-Leistung will. Das macht so einen Druck. Einmal habe ich gesagt: „ Ich unterschreibe im Geschäft ja auch nicht, wenn ich keinen Fernseher kaufe.“ Antwort. „Ja, aber es geht ja um Ihre Gesundheit.“
Eine andere Nutzerin schrieb:
„Auch ich sehe die IGeL-Leistungen sehr kritisch. Sie dienen in den meisten Fällen dem Zusatzeinkommen der Ärzte. Ich meide inzwischen Arztpraxen mit diesen Angeboten, um mir den Stress zu ersparen, diese Leistungen abzulehnen und mich dafür rechtfertigen zu müssen. Bei einer Hautärztin liegt beispielsweise eine Art Hochglanz-Katalog im Wartezimmer mit ihren Angeboten und für jedes noch so banales Leiden hat sie einen kostenpflichtigen Vorschlag.“
Erkennbar wird ein zentrales Problem, also eine – nicht umplausible – Besorgnis der Patienten, dass das betriebswirtschaftlich systemimmanente Einkommens- und Gewinnmaximierungsinteresse des Arztes in seinem Unternehmen die advokatorische Interessenvertretungsfunktion gegenüber dem Patienten überlagert, deformiert oder sogar verdrängt.
Die möglichen Lösungsansätze sind wie immer im Gesundheitswesen nicht eindeutig, sondern diskussionsbedürftig ambivalent. So berichtet Wallenfels in seinem Artikel:
»Stufe eins zündete … in der vergangenen Woche die Verbraucherzentrale Nordrhein-Westfalen (vzNRW), die den Umgang mit Selbstzahlerleistungen im Praxisalltag stärker reglementieren will und die Einrichtung einer unabhängigen, für Patienten leicht erreichbaren Schlichtungsstelle gefordert hat, die sich um Meinungsverschiedenheiten bei IGeL kümmert.
„Um im Konfliktfall nicht ins Leere zu laufen, brauchen Patientinnen und Patienten eine leicht zugängliche Instanz, bei der die Kompetenzen und Zuständigkeiten von Ärztekammer und Kassenärztlicher Vereinigung mit Beteiligung von Patientenvertretern in jedem Versorgungsgebiet verbindlich geregelt sind“, erklärte vzNRW-Chef Wolfgang Schuldzinski in einer Mitteilung vom Donnerstag … Um die Verbraucher effektiv vor Wildwuchs im IGeL-Alltag zu schützen, fordert die vzNRW unter anderem ein im BGB verbrieftes Anrecht auf einen schriftlichen Vertrag zwischen Patient und Arzt, der vor Behandlungsbeginn vorzuliegen hat. Die Frage, ob ein solches bürokratisches Korsett wirklich irgendeinem IGeL-Patienten je nutzen würde, wird vorsichtshalber nicht gestellt.«
Und Anno Fricke hat in seinem Artikel diese Position zitiert:
„Was für Haustürgeschäfte gilt, muss auch für IGeL gelten“, sagte Eugen Brysch von der Stiftung Patientenschutz. Deshalb sei zwischen dem Angebot des Arztes und der Leistungserbringung eine vierzehntägige Bedenkzeit notwendig. Dafür müssten die gersetzlichen Voraussetzungen geschaffen werden.
Wichtig sei, dass Patienten eine selbstbestimmte Entscheidung für oder gegen ein Angebot des Arztes treffen könnten.
Eine ehrenwerte Position mit Blick auf den Schutzgedanken gegenüber den Patienten, die hier formuliert wird – aber ehrlich: zugleich eine Position, die an den Realitäten der ärztlichen Versorgung fast vollständig vorbeigeht. So läuft das nicht ab und so wird das auch nicht funktionieren können in der Praxis.
Gibt es Alternativen zu einem weiteren Bürokratisierungsschub? Leider nicht wirklich. Man kann (und sollte) an kleinen Stellschrauben drehen: Die bereits als Beispiel genannten umstrittenen Verzichtserklärungen seien zu unterbinden, wird beispielsweise Maria Klein-Schmeink, gesundheitspolitische Sprecherin der Grünen im Bundestag, zitiert. Hier wird mehr als offensichtlich die Psychologie des Machtgefälles zwischen dem Arzt und dem Patienten und seine systembedingte Unsicherheit ausgenutzt zugunsten des Verkaufsinteresses.
Ansonsten kann man auf weiche Steuerungsfaktoren hoffen und setzen. Zum einen, dass Patienten sich abwenden von Arztpraxen, in denen offensichtlicher Verkaufsdruck im IGeL-Bereich aufgebaut wird. Das funktioniert a) wenn Auswahl- und Wechselmöglichkeiten existieren und b) bei kritischen Patienten, die das reflektieren und für die das entscheidungsrelevant wird.
Parallel wären hier Selbstbindungsversuche der Ärzteschaft selbst zu nennen. Dazu Wallenfels in seinem Artikel:
»Der 2006 auf dem 109. Deutschen Ärztetag in Magdeburg verabschiedete IGeL-Dekalog sowie der Bundesmantelvertrag Ärzte stecken bereits die Leitplanken für ein transparentes IGeLn ab. Dass es weiter schwarze Schafe im IGeL-Alltag geben wird, ließe sich nur durch eine – rechtlich sicher nicht durchsetzbare und auch nicht konsensfähige – Komplettüberwachung in Arztpraxen abstellen.«
Der von ihm angesprochene „IGeL-Dekalog“ findet sich hier: Beschlüsse des 109. Deutschen Ärztetages: Zum Umgang mit individuellen Gesundheitsleistungen.
Was bleibt? Ein irgendwie unbefriedigend-ungutes Gefühl aus der Perspektive der (potenziellen und tatsächlichen) Patienten, hier möglicherweise mit Ökonomisierungseffekten konfrontiert zu werden, bei denen andere als seine Interesse relevant sind. Auf der anderen Seite lernt man wieder, dass alle auf den ersten Blick scheinbar nachvollziehbaren Regulierungsversuche aufgrund der Existenz schwarzer Schafe enorme Kollateralschäden auch bei den anderen Leistungserbringern auslösen (werden), die mit hohen zusätzlichen Kosten und auch Frustrationen in einem bereits heute an vielen Stellen überbürokratisierten Gesundheitswesen verbunden sind.