Seit dem 1. Januar 2019 gibt es die sogenannten Pflegepersonaluntergrenzen für bestimmte „pflegesensitive“ Bereiche in den Krankenhäusern – die von diesen „Untergrenzen“ betroffenen Bereiche wurden seitdem in mehren Schritten erweitert. Man muss sich klar machen, um was es hier geht: Um Mindestpersonalschlüssel, die ein (von vielen kritisiertes) Minimum abbilden sollen, aber nicht etwa die Personalanforderungen für eine fachlich fundierte Pflege. Es ist eine Schutzgrenze nach unten, bei deren Unterschreiten die Patienten in Gefahr geraten (können). Anders formuliert: Wir reden hier nicht darüber, wie die Personalausstattung im Normalfall sein sollte oder gar über eine quantitativ hochwertige Besetzung der Schichten, sondern um das Mindeste, unter dem nichts mehr kommen darf.
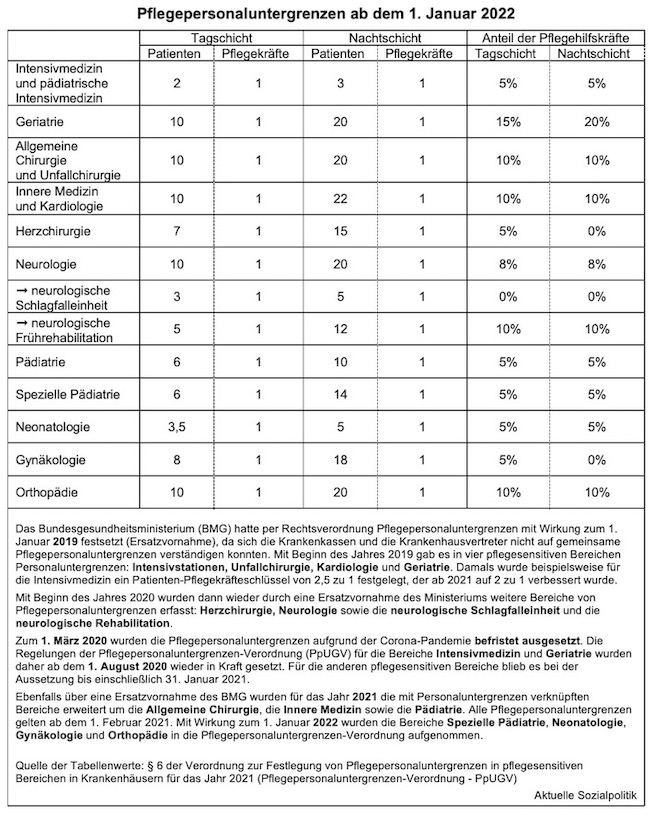
Nun sind diese Pflegepersonaluntergrenzen an sich aus vielerlei Gründen kritisiert worden. Zum einen der grundsätzliche Charakter von Personaluntergrenzen, das hier eben nur das Mindeste normiert werden soll, gleichsam die Vermeidung einer Patientengefährdung, nicht aber eine bedarfsgerechte Versorgung. »Die Untergrenzen seien rote Linien, unterhalb derer das Patientenwohl in Gefahr sei,« so wurde das Bundesgesundheitsministerium bereits im Jahr 2019 zitiert. Vor diesem Hintergrund kann und muss man dann wahrlich darüber streiten, ob diese Schutzvorschrift wirklich schützt, wenn man beispielsweise für Intensivstationen (die derzeit mal wieder so prominent in der öffentlichen Wahrnehmung vertreten sind) tagsüber zwei Patienten auf eine Pflegekraft kommen dürfen, nachts sind es sogar drei intensivmedizinisch zu versorgende Patienten. Unabhängig von der berechtigten (und einfach beantwortbaren) Frage, ob Patienten auf Intensivstationen ihren Pflegebedarf ab 22 Uhr herunterfahren, so dass man einen Patienten mehr mitmachen kann. Können solche konkreten Personalschlüssel wirklich eine Patientengefährdung vermeiden? Daran gibt es – sehr gut begründbar – erhebliche Zweifel.
Außerdem sollte man nicht naiv sein und das durchaus realistische Szenario, dass die Untergrenze in der Praxis des Krankenhausalltags aufgrund der generellen Personalkostenproblematik ob bewusst oder schleichend zu einer Art Referenzgrenze mutiert, man sich also von oben planerisch an der damit verbundenen Mindest- als Normalausstattung orientiert, in Rechnung stellen. Dazu gibt es durchaus Analogien aus anderen Bereichen, man denke hier nur an einen vergleichbaren Effekt in manchen Branchen nach der Einführung des gesetzlichen Mindestlohns als Lohnuntergrenze, die dort mittlerweile als Bezugspunkt für die Vergütung genommen wird.
Nicht unterschätzen sollte man die betriebswirtschaftliche Dimension der Operationalisierung der Grenzen – also auf der Ebene der Stationen (derzeit gerade nicht bezogen auf einzelne Patienten mit ihrer Fallschwere). Und wie immer die Frage: Wie misst man denn die Einhaltung der Grenzen, deren Verletzung theoretisch Sanktionen zur Folge hätte? Im § 6 der Pflegepersonaluntergrenzen-Verordnung (PpUGV) findet man im Absatz 5 diese Regelung: „Die Krankenhäuser ermitteln anhand monatlicher Durchschnittswerte, ob die Pflegepersonaluntergrenzen eingehalten werden.“ Viele werden ahnen, was das an „Gestaltungsspielräumen“ und Umsetzungsdunkelfeldern anreizt.
Und der eine oder andere wird sich daran erinnern, dass in der ersten Corona-Welle im vergangenen Jahr eine der allerersten Maßnahmen im Vorgriff auf eine mögliche Überlastung der Kliniken die Aussetzung der Mindestgrenzen das Pflegepersonal betreffend war (gleichzeitig verbunden mit einer temporären Außerkraftsetzung wichtiger Schutzvorschriften des Arbeitszeitgesetzes).
Auch in diesem Jahr wurde immer wieder und gleichsam reflexhaft als Antwortversuch auf den sich kontinuierlich zuspitzenden Mangel an Pflegekräften die Aufhebung der Pflegepersonaluntergrenzen in den Ring geworfen – beispielsweise aus den Reihen der Kinderkliniken (vgl. dazu ausführlicher den Beitrag Pflegepersonal: Die Welt der nicht-vertretbaren Sub-Untergrenzen, die für nicht wenige Krankenhäuser nicht-erreichbare Obergrenzen sind, wird größer. Und auch die realen Versorgungsprobleme werden sichtbarer vom 24. September 2021. Anfang dieses Jahres, am 1. Februar 2021, forderte die Deutsche Krankenhausgesellschaft (DKG): Pflegepersonaluntergrenzen müssen auch für 2021 in Gänze ausgesetzt werden: »Gerade in diesen Monaten benötigen die Krankenhäuser die maximale Flexibilität beim Personaleinsatz. Die Methodik der Festlegung führt dazu, dass ein Viertel aller Inneren und Chirurgischen Abteilungen ab 1. Februar 2021 als unterbesetzt gelten muss … Damit entsteht ein künstlicher zusätzlicher Bedarf von 10.000 Pflegekräften.«
Aber bereits vor der Corona-Pandemie wurde beklagt, dass es offensichtlich einem Teil der Kliniken nicht gelingt, die dann auch noch von vielen als gefährlich zu niedrig kritisierte Untergrenzen einzuhalten. Vgl. dazu aus dem Jahr 2019 ausführlicher den Beitrag Wenn Pflegepersonaluntergrenzen in der Realität zu erheblichen Problemen in vielen Krankenhäusern führen, dann wird der in Zahlen gegossene Pflegenotstand sichtbar. Und was das auch mit einer „Bereinigung“ der Krankenhauslandschaft zu tun haben könnte (16. Juni 2019).
Nun wurden neue Zahlen zur Problematik der Nicht-Einhaltung der Untergrenzen veröffentlicht: Zu häufig ist zu wenig Pflegepersonal im Einsatz, so ist ein Beitrag aus dem GKV-Spitzenverband überschrieben. »Für das zweite Quartal 2021 liegen Nachweise über die Einhaltung von Pflegepersonaluntergrenzen in zwölf pflegesensitiven Bereichen von rund 1.300 Krankenhäusern vor … Diese Nachweise umfassen 74.000 Meldungen über die Patientenbelegung und Pflegepersonalbesetzung von rund 8.400 Stationen je Monat sowie je Tag- und Nachtschicht.«
Und wie sieht das Ergebnis aus?
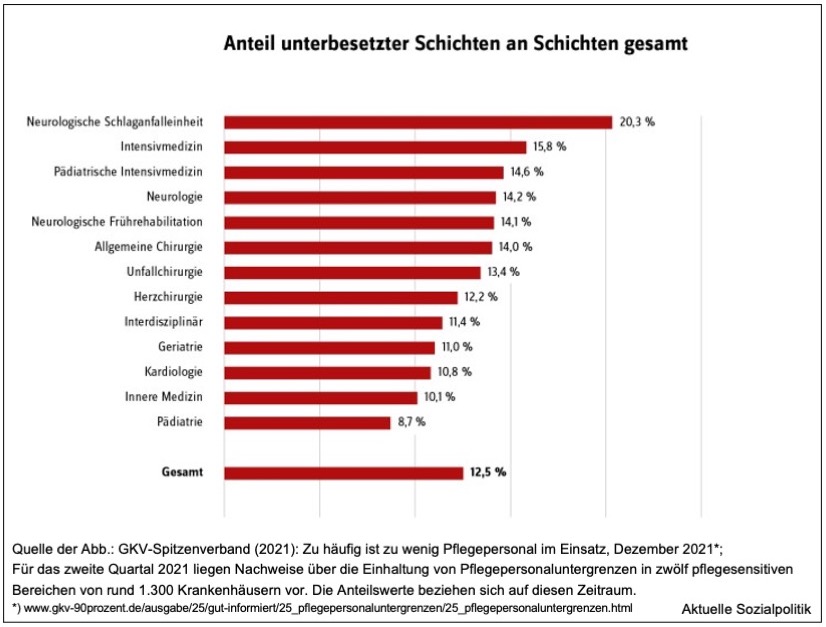
»Aus den Nachweisen geht hervor, dass 12,5 Prozent der Schichten unterbesetzt waren. Im Bereich neurologische Schlaganfalleinheit waren sogar rund 20 Prozent der Schichten unterbesetzt – also jede fünfte Schicht! Das ist ein besorgniserregendes Bild, denn die Einhaltung der Mindestbesetzung ist erforderlich und wichtig, um Patientinnen und Patienten vor unerwünschten Ereignissen sowie Pflegekräfte vor Überlastung zu schützen.«
Für das Jahr 2022 sind weitere Pflegepersonaluntergrenzen für die Bereiche Orthopädie, Gynäkologie und Geburtshilfe sowie eine Ausdifferenzierung der Pädiatrie nach den Teilbereichen allgemeine Pädiatrie, spezielle Pädiatrie und neonatologische Pädiatrie vorgesehen und bereits in der entsprechenden Verordnung verankert.
Der »GKV-Spitzenverband (setzt sich) dafür ein, Pflegepersonaluntergrenzen in allen übrigen bettenführenden Krankenhausbereichen einzuführen. Die vollständige Ausweitung der Untergrenzen ist der einzig sinnvolle Schritt, um zukünftig Personal- und Patientenverlagerungseffekte zu vermeiden und Patientinnen und Patienten sowie Pflegekräfte zu schützen. Dabei sind Pflegepersonaluntergrenzen im Schulnotenvergleich bestenfalls eine „4“: Gerade noch versetzt, aber alles andere als gut! Sie dienen lediglich dazu, Patientengefährdung zu vermeiden und sind kein Ersatz für das zu entwickelnde Personalbemessungsinstrument. Und der Alltag auf vielen Stationen zeigt, dass selbst diese Untergrenzen oft nicht erreicht werden.«
➞ Natürlich kann man sich die Frage stellen, warum der Spitzenverband der Krankenkassen so deutlich für die Pflegepersonaluntergrenzen und ihre Ausweitung auf alle Bereiche in den Kliniken votiert. Sollte das ausschließlich getrieben sein von der Sorge um das Patientenwohl? Die Patienten sind ja die Versicherten der Kassen, um die man sich kümmern muss. Oder gibt es vielleicht noch andere Motive? Möglicherweise. Vielleicht ist bei dem Einsatz für Personalschlüssel, deren (absehbare) Nicht-Einhaltung (bei einem Teil der Krankenhäuser) durchaus handfeste Folgen hat für die Kliniken, denn dann müssen Betten gesperrt und erlösrelevante Patienten können nicht aufgenommen werden, auch der Blick auf eine darüber mittel- und langfristig realisierbare „kalte“ Bereinigung der Krankenhauslandschaft motivierend. Denn wenn man im bestehenden System der Krankenhausfinanzierung begrenzt wird bei der „Produktion“ von Fällen (und darunter vor allem der erlösstarken Fälle), dann rutscht man als Klinik ganz schnell in die toxische Zone der roten Zahlen. Bereinigung der Krankenhauslandschaft meint hier vor allem eine deutliche Reduktion der Zahl der Krankenhäuser und der Krankenhausbetten sowie eine möglichst weitgehende Zentralisierung der Krankenhausversorgung. „Abbau von Überkapazitäten“ heißt das dann immer. Einer flächendeckenden Bereinigung der Krankenhauslandschaft wird fleißig das Wort gerredet: »Die Unternehmensberatung PwC fordert, „systemrelevante“ Kliniken zu identifizieren und nur diese künftig vor Schließungen zu schützen. Alle anderen Häuser sollen gezwungen sein, sich im Wettbewerb zu behaupten – und bei Verlusten letztlich zu schließen« (so PricewaterhouseCoopers: Das deutsche Gesundheitswesen auf dem Prüfstand. Entwicklung eines Therapieplans, November 2018, um nur ein Beispiel zu nennen). Zu dem erhofften Kliniksterben könnten nun (als Nebeneffekt) die Pflegepersonaluntergrenzen beitragen, wenn sie denn dazu führen, dass die Kliniken erhebliche materielle Sanktionen erfahren, also Umsatzausfälle aufgrund nicht mehr belegbarer Behandlungsplätze.
Das ändert aber alles nichts an dem dramatischen Befund, dass selbst die überaus kritisch, weil als zu schlecht dimensionierten bestehenden Pflegepersonaluntergrenzen eben nicht nur in einigen wenigen Einzelfällen und ausnahmsweise, sondern offensichtlich bei einem größeren Teil der Kliniken strukturell nicht eingehalten werden können. Die Rechnung zahlen Patienten und das Personal in den Kliniken.