Hinsichtlich der demografischen Entwicklung sind drei Einflussfaktoren von besonderer Relevanz: die Geburtenrate, der Wanderungssaldo und die Entwicklung der Lebenserwartung. Und immer wieder wird gerade mit Blick auf die Gesundheits- und Pflegeausgabenentwicklung davon gesprochen, dass die steigende Lebenserwartung hier ein Problem an sich darstellen würde. Das klingt überzeugend, man kann das aber auch anders sehen, wie beispielsweise Bernd Hontschik in seinem Artikel Das Märchen von den teuren Alten: »Die Gesellschaft wird älter und dem Gesundheitswesen droht die Kostenexplosion. Klingt einleuchtend, ist aber falsch.«
»Der medizinische Fortschritt mache die Medizin immer teurer, deswegen könne er nicht mehr allen zugutekommen. Man werde rationieren, priorisieren und zuteilen müssen. Und dann ist da außerdem auch noch die immer weiter steigende Lebenserwartung, die immer größer werdende Zahl alter Menschen. Älter ist kränker ist teurer, so lautet die Schreckensformel. Aber stimmt das eigentlich alles?« So seine Fragestellung.
»Der Begriff der Kostenexplosion wurde 1974 von dem damaligen Gesundheitsminister von Rheinland-Pfalz, Heiner Geißler, in die politische Diskussion eingeführt. Mithilfe einer irreführenden Visualisierung von eigentlich recht geringen statistischen Schwankungen der Gesundheitskosten entstand der Eindruck einer steil ansteigenden Kostenkurve. Der Spiegel setzte daraufhin mit der Serie: „Krankheitskosten: Die Bombe tickt“ im Jahr 1975 das ganze Land unter Strom … Im Jahr 1998 erschien ein Taschenbuch mit dem Titel „Das Märchen von der Kostenexplosion“ und entwickelte sich schnell zu einem Bestseller. Bis dahin hatte der Begriff der Kostenexplosion aber schon enorme Bedeutung in sämtlichen Diskussionen über die Zukunft des Gesundheitswesens erlangt. Alle Welt war der Meinung, dass das Gesundheitswesen bald nicht mehr bezahlbar sein werde und längerfristig auf den totalen Zusammenbruch zusteuere.«
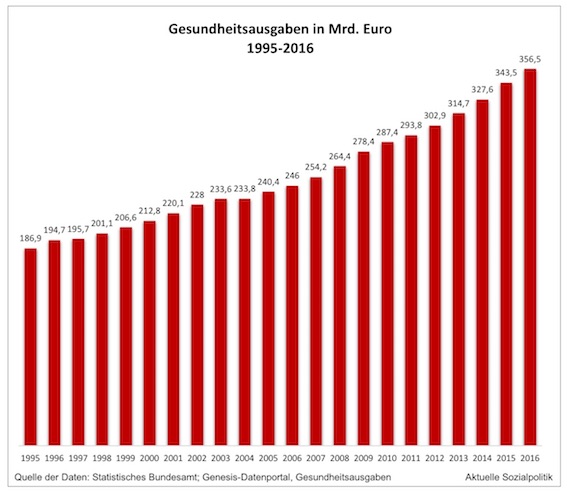
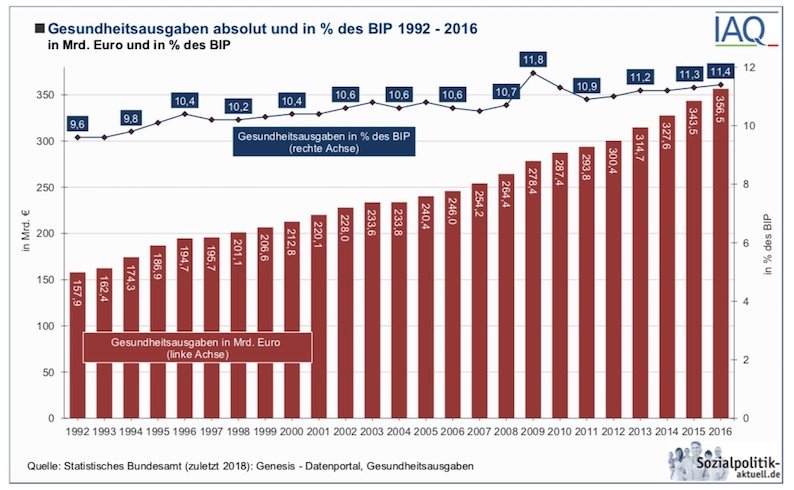
Die damalige Diskussion wird auch heute immer wieder aufgewärmt. Und verdeutlichen nicht solche Abbildungen die aus dem Ruder laufende Ausgabenentwicklung?
Aber man sollte sich nicht täuschen lassen von solchen Darstellungen, die einem eine „Kostenexplosion“ aufs Auge drücken (sollen). Dazu Hontschik: »Tatsächlich gibt es aber gar keine Kostenexplosion im Gesundheitswesen. Es hat auch noch nie eine gegeben. Die Ausgaben für das Gesundheitssystem sind in unserem Land seit Jahrzehnten konstant. Sie betragen 10 bis 12 Prozent des Bruttoinlandsprodukts mit minimalen Ausschlägen nach oben oder unten, und zwar nicht weil die Kosten explodieren, sondern wegen konjunktureller Schwankungen dieses Bruttoinlandsprodukts.«
Aber warum hält sich der Gedanke einer „Kostenexplosion“ so beständig in den Köpfen? »Als einzelner Beitragszahler spürte man ja nichts von der Konstanz der Gesundheitskosten, im Gegenteil. Man spürte stattdessen eine kontinuierliche Erhöhung der Krankenkassenbeiträge. Diese beruhte aber nicht auf einer Kostenexplosion, sondern auf einem dramatischen Einbruch der Einnahmen der gesetzlichen Krankenversicherung infolge der zunehmenden Arbeitslosenquote in den achtziger und neunziger Jahren des letzten Jahrhunderts, die teilweise bis zu 12 Prozent betrug. Die dadurch fehlenden Beitragseinnahmen konnten nur durch Beitragserhöhungen ausgeglichen werden. Und um diese Beitragserhöhungen möglichst gering ausfallen zu lassen, wurden Selbstbeteiligungen der Erkrankten eingeführt, obwohl diese dem Konzept einer Solidarversicherung diametral widersprachen.«
Und für die Wahrnehmung vieler Versicherten bedeutsam: »Rezeptgebühr, Zuzahlungen, individuelle Zusatzbeiträge und selektive Beitragserhöhungen bei eingefrorenem Arbeitgeberanteil waren solche Veränderungen. Dadurch wurden die Krankheitskosten mehr und mehr, Schritt für Schritt von der Solidargemeinschaft auf den einzelnen Kranken abgewälzt. Diese Entwicklung wurde von ausnahmslos allen politischen Parteien betrieben und fand ihren Höhepunkt in der rot-grünen Agenda 2010.«
Aber das war alles nur eine erste Vorbemerkung zu dem, was hier besonders interessiert: »Es gibt noch ein zweites Märchen, eine zweite, nicht minder furchterregende Katastrophe, die angeblich auf das Gesundheitswesen zurollt. Die immer höhere Lebenserwartung der Deutschen, die Veränderung der sogenannten Alterspyramide, die inzwischen eher einem gerupften Tannenbaum als einer Pyramide gleicht, sei dazu geeignet, die Ressourcen unseres Gesundheitswesens zu sprengen, heißt es.«
Es ist ja so einleuchtend: je älter, desto kränker, desto teurer.
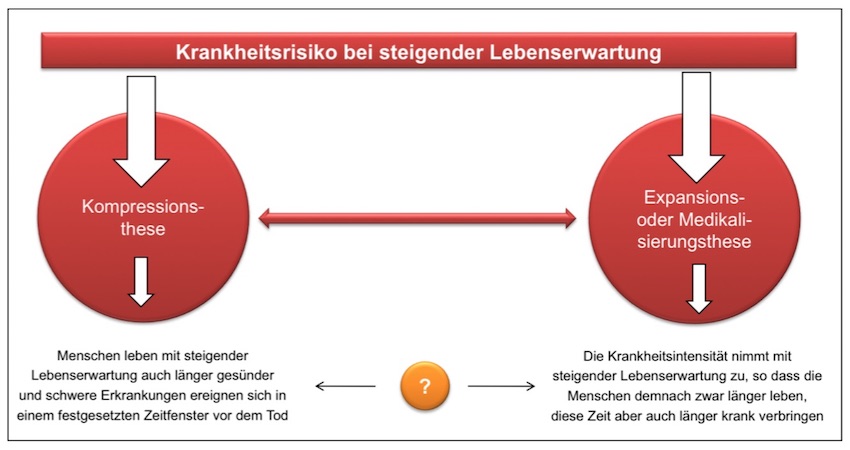
➔ Aber nicht alles, was auf den ersten Blick einleuchtend erscheint, ist auch belegbar. Schon seit Jahrzehnten wird in der gesundheitsökonomischen Diskussion hinsichtlich der bislang steigenden Lebenserwartung und ihrer Auswirkungen auf die Kosten im Gesundheitssystem ein erbitterter Streit zwischen den Anhängern der Kompressionsthese auf der einen und der Medikalisierungsthese auf der anderen Seite ausgefochten:
Es gibt ganz unterschiedliche empirische Befunde zu der Frage, ob die Morbidität der Menschen so bleibt, wie sie heute ist oder schlechter bzw. besser wird und welche Auswirkungen das auf die Ausgaben im Gesundheitswesen haben wird. Hier nur einige wenige Beispiele aus der älteren und der neueren Fachdiskussion: »In den letzten Lebensmonaten eines Menschen steigen die Ausgaben für medizinische Versorgung in der Regel stark an. Im Versuch, das Leben zu verlängern, wird im letzten Lebensjahr für Gesundheit im Durchschnitt mehr als das Zehnfache ausgegeben als für überlebende Menschen in einem Jahr. Die Gesundheitsausgaben (ohne Pflegekosten) für über 65-Jährige sinken am Lebensende mit zunehmendem Alter. Diese in vielen Studien aus mehreren Ländern bestätigten Ergebnisse haben Konsequenzen für den Zusammenhang zwischen steigender Lebenserwartung und Pro-Kopf-Gesundheitsausgaben: Die demografische Alterung hat nur einen schwachen Einfluss auf die Gesundheitsausgaben einer Bevölkerung. Alternative Thesen, die davon ausgehen, dass altersspezifische Ausgaben nur von den Fortschritten der medizinischen Technik abhängen (Status-quo-Hypothese) oder – das andere Extrem – aufgrund einer „Medikalisierung des Alters“ deutlich ansteigen (Medikalisierungsthese), finden hingegen keine empirische Bestätigung.« So Stefan Felder in seinem 2008 publizierten Beitrag Im Alter krank und teuer? Gesundheitsausgaben am Lebensende. Offensichtlich wird hier die Kompressionsthese bestätigt.
Zu einem etwas anderen Befund kam Frank Niehaus in seinem 2012 veröffentlichten Beitrag Kompressions- versus Medikalisierungsthese: Die monetären Auswirkungen: »Empirische Beobachtungen scheinen darauf hinzudeuten, dass die Menschen bei Zunahme der Lebenserwartung eine längere beschwerdefreie Lebenszeit gewinnen … Die Analyse der altersspezifischen GKV-Gesundheitsausgaben im Zeitraum von 2001 bis 2009 zeigt, dass diese Ausgaben in allen Lebensaltern im Zeitablauf angestiegen sind. Der höhere prozentuale Anstieg in den Lebensaltern bis 65 auch im Vergleich zu den betagten Personen über 85 deutet auf eine monetäre Medikalisierung hin.
Die detaillierte Betrachtung der Arzneimittelversorgung lässt auch in den jüngeren Altern – wie auch ältere Studien für die ambulante ärztliche Versorgung zeigten – eine Ausweitung der medizinischen Maßnahmen erkennen. Damit findet eine Medikalisierung in dem Sinne statt, dass im Zeitablauf bei Personen gleichen Alters immer mehr medizinische Maßnahmen durchgeführt und Medikamente gegeben werden. Diese Medikalisierung bedeutet aber nicht, dass mehr Lebenszeit in Krankheit und Behinderung verbracht wird. Naheliegend ist eher, dass die Zunahme der Lebenserwartung und die gewonnene beschwerdefreie Lebenszeit auch durch die umfangreichere medizinische Versorgung erzielt werden. Für die Finanzierbarkeit der Gesundheitssysteme bedeutet dieser Befund aber auch, dass von der teilweise in der Literatur belegten Kompression der Morbidität auf der Lebensqualitätsebene keine finanzielle Entlastung des Gesundheitssystems auszugehen scheint. Ein längeres Leben geht nach diesem Befund im Durchschnitt auch mit mehr Gesundheitsausgaben einher.«
Wieder in Richtung Bestätigung der Kompressionsthese geht diese neue Veröffentlichung: Sveja Eberhard (2018): Verliert das Alter seinen Schrecken?, in: Gesundheit und Gesellschaft, Heft 5/2018: »Wer heute 65 ist, kann sich im Schnitt auf 20 weitere Lebensjahre freuen. Viele Menschen werden diese Zeit bei guter Gesundheit verbringen. Denn Krankheiten wie Herzinfarkt und Schlaganfall treten später auf und führen nicht so schnell zum Tod. Das zeigt eine aktuelle Studie auf Basis von Krankenkassendaten.«
Man kann an den wenigen Beispielen erkennen, dass es derzeit keine eindeutige Bestätigung der einen oder anderen These gibt.
Zurück zu dem Beitrag Das Märchen von den teuren Alten von Bernd Hontschik. Der outet sich als unbedingter Anhänger der Kompressionsthese:
»Das steigende Durchschnittsalter verursacht im Gesundheitswesen keine unlösbaren Probleme, sondern hauptsächlich erhebliche Veränderungen im Krankheitsspektrum. Es ist nämlich so, dass jeder Mensch, über seinen ganzen Lebenszyklus betrachtet, etwa 70 bis 80 Prozent der Kosten im Gesundheitswesen im letzten Jahr seines Lebens verursacht. Es ist dabei völlig gleichgültig, ob er mit 40, 60 oder 80 Jahren stirbt.
Es ist sogar so, dass diese Kosten im letzten Lebensjahr bei einem 40-Jährigen im Allgemeinen deutlich höher sind als bei einem 80-Jährigen, da man bei jüngeren Patienten naturgemäß wesentlich radikalere und invasivere, also auch teurere Therapieentscheidungen trifft. Es ist immer das letzte Lebensjahr eines gesamten Lebens am kostenträchtigsten. Das nennt man den Kompressionseffekt … Mit der steigenden Lebenserwartung wird der Lebensabschnitt des gesunden Altseins immer länger, und die hohen Kosten – im letzten Jahr des Lebens, um es noch einmal zu sagen – entstehen entsprechend immer später.«
Aber auch er schert alle über einen Kamm – hilfreich ist auch hier ein differenzierter Blick auf die Entwicklung der Lebenserwartung. Dazu beispielsweise dieser Artikel: Soziale Ursachen und finanzielle Auswirkungen führen zu Unterschieden in der Lebenserwartung. Der wurde im Deutschen Ärzteblatt veröffentlicht und berichtet über das Symposium „Gesundheitliche Ungleichheit im Lebenslauf“ der Nationale Akademie der Wissenschaften Leopoldina: »Konkret beträgt die Lebenserwartung für neugeborene Jungen inzwischen 78 Jahre und zwei Monate, für Mädchen 83 Jahre und einen Monat. Diese Mittelwerte variieren jedoch deutlich entsprechend des jeweiligen sozioökonomischen Status: Der Unterschied in der Lebenserwartung zwischen ärmeren und reicheren Menschen betrage bei Frauen vier bis sechs Jahre. Männer lebten sogar durchschnittlich acht Jahre länger, wenn sie aus wohlhabenderen Verhältnissen stammten.«
Und weiter: »Die Schere zwischen Arm und Reich gehe zudem immer weiter auseinander, betonte Ursula M. Staudinger von der Columbia Universität New York. Auch die Lebenserwartung für wohlhabende Menschen steige stärker als für die ärmeren Menschen … Bereits im Kindesalter werde der Einfluss des sozioökonomischen Status auf die Gesundheit deutlich, erklärte Thomas Lampert vom Robert-Koch-Institut. Noch stärker präge sich dieser soziale Gradient im mittleren Lebensalter aus. Die Unterschiede zwischen Armen und Wohlhabenden fallen dann bei Erkrankungen wie Herzinfarkt, Schlaganfall, Diabetes mellitus auf: Beispielsweise sei das Risiko, an Diabetes mellitus zu erkranken, bei Frauen mit niedrigem sozialen Status vierfach so hoch wie für gleichaltrige Frauen mit höherem sozialen Status.«
Und mit großer Bedeutung für eine andere große Baustelle der Sozialpolitik: »Relevant ist diese Entwicklung auch für die gesetzliche Rentenversicherung, sagte Peter Haan vom Deutschen Institut für Wirtschaftsforschung. Der soziale Gradient und damit die unterschiedliche Lebenserwartung hätten Auswirkungen auf das Rentensystem. Hier käme es mittlerweile zu einer Umverteilung von unten nach oben und damit zu einer Verletzung des Äquivalenzsystems, erläuterte er. Ärmere Menschen, die über Jahre Beiträge zur Rentenversicherung gezahlt hätten, aber aufgrund einer geringeren Lebenserwartung wenig Rente erhielten, finanzierten quasi die Rente der Wohlhabenderen. „Eine künftige Rentenreform muss das berücksichtigen, denn das Phänomen wird sich vermutlich noch verstärken“, betonte Haan.«
Und auch die Ärzte Zeitung hat sich dem Thema soziale Ungleichheit und Lebenserwartung angenommen mit Bezug auf die Tagung der Leopoldina: Die Schere geht auf bei den Gesundheitschancen, so ist der Artikel überschrieben: »Die gesundheitliche Ungleichheit wächst mit dem Wohlstand eines Landes.« Und auch hier findet sich der Hinweis auf das Themenfeld Rentenversicherung:
»Die These, dass die gesundheitlichen Unterschiede zwischen Arm und Reich immer weiter wachsen, unterstützt Professor Peter Haan vom Deutschen Institut für Wirtschaftsforschung. Er zeigte anhand einer Analyse von Rentenversicherungsdaten einer eng umgrenzten Gruppe von Männern, dass der Unterschied in der Lebenserwartung um das 65. Lebensjahr gestiegen ist. Bei den Geburtsjahrgängen 1924 bis 1928 lag er der Analyse zufolge bei vier Jahren, bei den Jahrgängen 1947 bis 1949 schon bei sieben Jahren. „Das Problem ist deutlich stärker geworden“, so Haan.«
Auch internationale Studien bestätigen diese Beobachtungen. Menschen aus höheren sozialen Lagen profitieren von einer Senkung der Mortalität in allen untersuchten Ländern mehr als Menschen aus niedrigeren sozialen Lagen.
»Die Lücke in der Lebenserwartung zwischen den reichsten und den ärmsten Gegenden Englands hat seit Anfang des Jahrhunderts deutlich zugenommen. Männer aus den ärmsten Gegenden sterben laut einer Studie in Lancet Public Health … 9,7 Jahre früher als in wohlhabenden Orten. Bei den Frauen beträgt der Unterschied 7,9 Jahre.« Das kann man diesem Artikel entnehmen: Arme sterben in England fast zehn Jahre früher. »England ist seit jeher eine stark segregierte Gesellschaft. Menschen mit geringem Einkommen leben geografisch strikt von Menschen getrennt, denen es finanziell besser geht. Die Statistikbehörde hat das Land in 32.844 LSOA („Lower Super Output Areas“) eingeteilt. Mit einem „Index of Multiple Deprivation“, der verschiedene Faktoren wie Einkommen, Beschäftigung, Gesundheit/Behinderung, Bildung, Bevölkerungsdichte, Kriminalität und Lebensumfeld bewertet, misst den sozioökonomischen Status der dortigen Bevölkerung. Ein Team um Majid Ezzati vom Imperial College London hat die Daten mit der Lebensdauer von 7,65 Millionen Einwohnern in Beziehung gesetzt, die zwischen 2001 und 2016 gestorben sind.«
Das mehr als ernüchternde Ergebnis: »Die Differenz in der Lebenserwartung zwischen den wohlhabendsten und den am stärksten benachteiligten Regionen des Landes ist seit 2001 von 6,1 auf 7,9 Jahre für Frauen und von 9,0 auf 9,7 Jahre für Männer gestiegen.« Und auch das hier sollte man zur Kenntnis nehmen: »Die ärmere Bevölkerung hatte nicht nur einen geringeren Anteil am Anstieg der Lebenserwartung. Bei den Frauen ist die Lebenserwartung seit 2011 sogar um 0,24 Jahre gesunken.«
Die Studie im Original:
➔ James E. Bennett et al. (2018): Contributions of diseases and injuries to widening life expectancy inequalities in England from 2001 to 2016: a population-based analysis of vital registration data, Lancet Public Health 2018; 3: e586–97
Andere Studien kommen zu ähnlichen Befunden.
Deutsche haben die geringste Lebenserwartung in Westeuropa, so Rainer Woratschka in seinem Artikel Warum haben Deutsche so eine geringe Lebenserwartung? »Nur die Osteuropäer schneiden schlechter ab. Zu diesem Befund kommt eine der größten Gesundheitsstudien weltweit, die „Global Burden of Disease Study“, deren Ergebnisse jetzt in der britischen Fachzeitschrift „The Lancet“ veröffentlicht wurden. Dafür wurden alle weltweit verfügbaren Quellen zur Sterberate zusammengetragen und mehr als 8200 Daten aus 195 Ländern ausgewertet.«
➔ GBD 2017 Mortality Collaborators (2018): Global, regional, and national age-sex-specific mortality and life expectancy, 1950–2017: a systematic analysis for the Global Burden of Disease Study 2017, Lancet 2018; 392: 1684–735
»Global betrachtet ist die Lebenserwartung zwischen 1950 und 2017 um fast 50 Prozent gestiegen. In Westeuropa beträgt die Lebenserwartung für Neugeborene mittlerweile im Schnitt 79,5 Jahre (männlich) und 84,2 Jahre (weiblich). Deutschland liegt den Angaben zufolge mit 78,2 und 83 Jahren deutlich darunter. Verglichen mit allen 22 westeuropäischen Nationen bilden die Deutschen bei der Lebenserwartung der Männer sogar das Schlusslicht. Bei den Frauen schneiden nur Großbritannien und Dänemark mit 82,7 Jahren schlechter ab. Und über beide Geschlechter betrachtet, liegt Deutschland ebenfalls auf dem letzten Platz … Besonders drastisch sind die Zahlen allerdings für Osteuropa. Dort haben männliche Neugeborene eine durchschnittliche Lebenserwartung von nur 66,5 Jahren, weibliche eine von 77,2 Jahren.«
Die spannende Frage lautet natürlich: Woran liegt es, dass die Deutschen nicht so alt werden wie andere Westeuropäer?
»Vor allem an ihrem ungesunden Lebensstil, meint Pavel Grigoriev, Wissenschaftler beim Max-Planck-Institut für Demografische Forschung in Rostock. Im Vergleich zu Mittelmeer-Ländern wie Spanien oder Frankreich seien Herz-Kreislauf-Erkrankungen hierzulande deutlich stärker verbreitet. Das liege insbesondere an der Ernährung. Die Mittelmeerküche basiert nicht bloß auf vielen Fischgerichten, sie enthält auch deutlich mehr Gemüse, Salate, Hülsenfrüchte und Obst. In Deutschland dominieren dagegen kalorienreiche, fetthaltige Gerichte. Dazu kommen hoher Tabak- und Alkoholkonsum, Bewegungsmangel,Übergewicht.«
Mit Blick auf die auch in diesem Beitrag thematisierte soziale Ungleichheit: Welche Rolle spielt die materielle Situation für die Lebenserwartung?
»Eine sehr bedeutende. In der Eurozone sei das Vermögen nur noch in Litauen ungleicher verteilt als in der Bundesrepublik, berichtete die Hilfsorganisation Oxfam unter Verweis auf einen Bericht der Europäischen Zentralbank. Und nach einer Studie des Robert-Koch-Instituts sterben Männer, die an der Armutsgrenze oder darunter leben, hierzulande im Schnitt um 10,8 Jahre früher als Wohlhabende. Männer, die in prekären Verhältnissen leben, haben demnach eine durchschnittliche Lebenserwartung von lediglich 70,1 Jahren, bei wohlhabenden beträgt sie dagegen 80,9 Jahre. Bei Frauen beträgt die Differenz rund acht Jahre – die armen kommen auf 76,9, die wohlhabenden auf 85,3 Jahre.
Als Hauptgrund für die immensen Unterschiede nennen Experten ein riskanteres Gesundheitsverhalten der materiell Benachteiligten. Dazu gehören Bewegungsmangel, schlechte Ernährung, mehr Alkohol und – vor allem – ein weit höherer Tabakkonsum.«
Nun könnte man an dieser Stelle einwenden – die Leute sind eben selbst verantwortlich für ihre niedrigere Lebenserwartung, wenn sie nicht soviel rauchen würden, dann … Aber:
»Gleichgültigkeit gegenüber dem eigenen Körper erkläre den Riesenunterschied bei der Lebenserwartung jedoch allenfalls zur Hälfte, gibt der Vorsitzende des Paritätischen Wohlfahrtsverbandes, Rolf Rosenbrock, zu bedenken. Aus der Sicht des renommierten Gesundheitswissenschaftlers, der zehn Jahre lang im Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen saß, sterben Einkommensschwache auch deutlich früher, „weil sich der psychische Druck durch die insgesamt beengte Lebenssituation und meist auch schlechtere Arbeitsbedingungen oder auch durch Arbeitslosigkeit negativ auf das eigene Leben und die Möglichkeiten der Teilhabe auswirkt“.«
Aber wir haben doch so ein gutes Gesundheitssystem? Auch diese Frage wird von Woratschka aufgerufen: Das Gesundheitssystem hierzulande gilt als eines der besten weltweit. Wie passt das mit der vergleichsweise geringen Lebenserwartung der Deutschen zusammen?
»Hohe Gesundheitsausgaben und besonders viele Arztkontakte haben nicht per se eine hohe Lebenserwartung zur Folge. So werden US-Amerikaner im Schnitt nicht älter als Menschen in Kuba oder Costa Rica – obwohl sich ihr Land das teuerste Gesundheitssystem der Welt leistet. 17,1 Prozent des Bruttoinlandprodukts fließen dort in die Gesundheit. Beim Altersrekordhalter Japan (Männer 81,1 Jahre; Frauen 87,2 Jahre) sind es gerade mal 10,2 Prozent.«