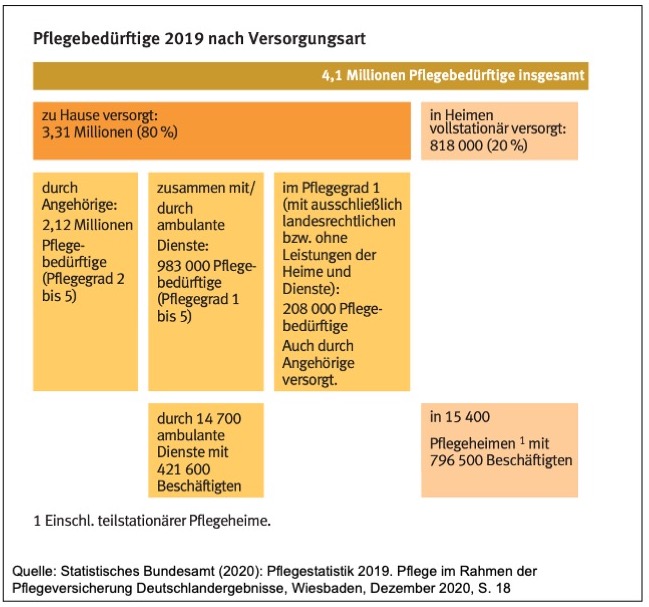
Wenn über „die“ Alten- bzw. Langzeitpflege in Deutschland gesprochen wird, dann bewegt man sich wohl oder übel innerhalb des historisch gewachsenen, „versäulten“ Pflegesystems. Hier die häusliche Pflege, teilweise unterstützt von den mehr als 14.700 ambulanten Pflegediensten (und von Hunderttausenden osteuropäischen Betreuungskräften, die im Schatten der regulären Strukturen agieren), dort die stationäre Pflege in den Pflegeheimen. Und wenn man die mediale Berichterstattung und auch den Fokus der öffentlichen Debatte bilanzieren muss, so wird man zu dem Befund kommen, dass in weiten Teilen die Pflegeheime im Zentrum stehen, zugleich mit einem klaren Schwerpunkt auf eine skandalisierende und auch viele tatsächliche Missstände anprangernde Darstellung der Verhältnisse in vielen Heimen. Und auch der berechtigte Hinweis auf Missstände bei der Personalausstattung und der Arbeitsbedingungen, einschließlich der Vergütung der Pflegekräfte, wird oftmals an den Heimen diskutiert. Aber die Zahlen von oben betrachtet und die Realität der Versorgung von unten sprechen eine andere Sprache, denn „nur“ 20 Prozent der mehr als 4,1 Mio. Pflegebedürftigen wird im stationären Setting versorgt, die große Mehrheit von 80 Prozent hingegen im häuslichen Umfeld. Und da spielen die ambulanten Pflegedienste eine ganz zentrale Rolle.
Die Pflegeversicherung in Deutschland als eine bedeutsame, aber eben nur eine Finanzierungsquelle der Langzeitpflege unterscheidet in ihrer Statistik zwischen Leistungsbeziehern ambulant und stationär. Nicht nur die generelle Bedeutung, sondern vor allem die gewaltige Expansion der Nachfrage nach ambulanten Leistungen des SGB XI in den vergangenen Jahren wird erst dann richtig erkennbar, wenn man sich die Zeitreihe mit den Leistungsbeziehern der Sozialen Pflegeversicherung (daneben gibt es noch die private Pflege-Pflichtversicherung, was die Dualität widerspiegelt, die wir bei uns auch im Krankenversicherungssystem haben) seit dem Wirksamwerden der Pflegeversicherung im Jahr 1995 anschaut:
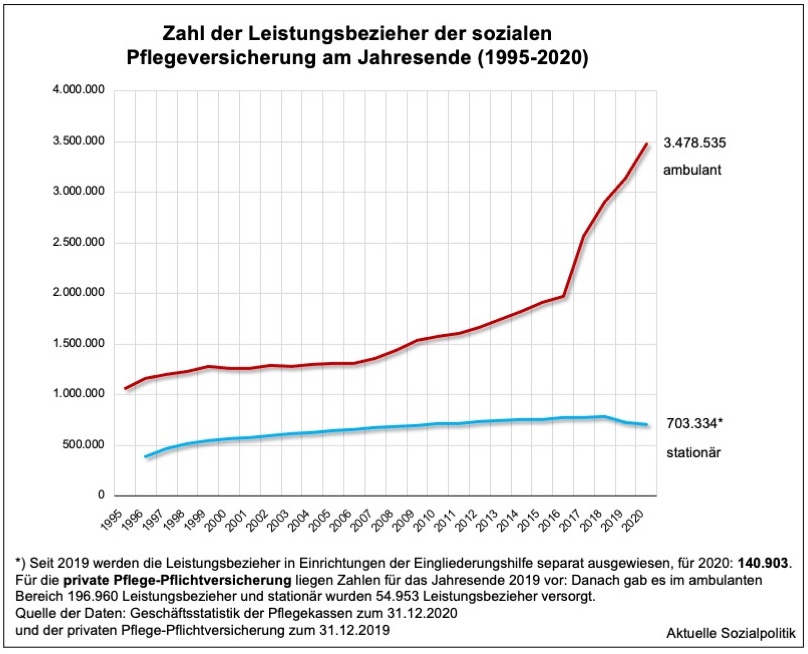
Der enorme Anstieg der Leistungsbezieher seit 2017 im ambulanten Leistungsbereich erklärt sich neben dem allgemeinen Trend, möglichst lange zu Hause bleiben zu können, vor allem durch tatsächliche Leistungsverbesserungen, die der Gesetzgeber mit den Pflegestärkungsgesetzen auf den Weg gebracht hat. Das verbesserte Angebot seitens der Leistungen und des Zugangs zu Leistungen ist offensichtlich auf einen vorhandenen Bedarf gestoßen, der vorher gedeckelt war durch die Kriterien der Leistungsgewährung nach dem SGB XI.
Aber es ist logisch und bedarf keiner tiergehenden Untersuchungen, dass eine Leistungsausweitung im Bereich der ambulanten Pflegeversicherungsleistungen in Kombination mit einer seit langem klar erkennbaren Verschiebung der Präferenzen der Menschen, so lange es geht eine Heimunterbringung aufzuschieben, eine Entsprechung finden muss auf der Seite der die häusliche Pflege unterstützenden ambulanten Pflegedienste. Das hört sich nach einer guten Sache für die Pflegedienste an – eine Boombranche mit einer sicheren Wachstumsperspektive für die absehbaren Jahre, die vor uns liegen. Eigentlich alles gut, wenn …
Ja wenn da nicht dieser Mangel wäre. Das erleben gerade ganz andere Branchen, die ebenfalls eigentlich wachsen und gedeihen könnten. Beispielsweise der Baubereich oder das Handwerk oder die Automobilbranche. Wenn zwar Nachfrage und Aufträge da sind, es aber an Material mangelt oder die Preise für wichtige Materialien explodieren und zahlreiche vorangegangene Kalkulationen pulverisieren. Und der Mangel an an sich sehr kleinen Chips kann dazu führen, dass ganze Automobilwerke heruntergefahren werden müssen, weil es keinen oder viel zu wenig Nachschub gibt, den man verbauen kann.
Bei den ambulanten Pflegediensten fokussiert der Mangel nicht überraschend auf den Personalbereich. Vorne und hinten fehlen die angesichts des starken Wachstums der Nachfrage erforderlichen zusätzlichen Pflegekräfte und dann sind auch noch viele vorhandene Pflegekräfte aufgrund der langen Corona-Monate aus dem Berufsfeld geflüchtet oder aber stehen kurz vor einem Weggang. Erschwerend kommt neben dem Pflegekräftemangel hinzu, dass das Abrechnungssystem, in das die Pflegedienste im Bereich der Langzeitpflege eingebunden sind, neben seinen seit vielen Jahren beklagten Systemmängeln (beispielsweise der Druck hin zu einer alle Beteiligten frustrierenden und dehumanisierten Minutenpflege sowie einer generellen Unterfinanzierung der Pflegeleistungen) nun auch noch seine grundsätzlich gegebenen Schwächen im Sinne einer nicht annähernd ausreichenden Differenzierung zwischen ambulanter Pflege in einer Stadt mit relativ kurzen Wegen und den vielen ländlichen Räumen, wo allein die Anfahrt zu den zu versorgenden Menschen ein Vielfaches an Zeit schluckt, so dass sich aus einer betriebswirtschaftlichen Sicht im bestehenden System eine Exit-Entscheidung, was die Versorgung in ländlichen Räumen angeht, als eine durchaus rationale Entscheidung darstellt.
Berichte aus dem Mangelland
Mittlerweile findet man vor allem in der Lokal- und Regionalpresse zahlreiche und stark anschwellende Mengen an Berichten, dass es einen ausgemachten Pflegenotstand gerade auch im Bereich der ambulanten Pflegedienste gibt und der an Bedrohlichkeit zunimmt.
Ein Beispiel aus dem hessischen Mainz-Kinzig-Kreis: »Die Caritas-Sozialstation St. Josef betreut in Bad Soden-Salmünster und Freigericht rund 450 pflegebedürftige Menschen. Bei der Diakonie werden in Steinau und Schlüchtern circa 200 Menschen betreut.« Soweit so gut, scheint es, aber lesen wir weiter: »Es ist gerade mal ein Jahr her, dass Pflegekräften in aller Welt für ihre Arbeit applaudiert wurde. Inzwischen sei die ambulante Pflege für manchen gar zum Blitzableiter geworden, berichtet Roswitha Herpel als Pflegedienstleiterin der Caritas-Sozialstation in Bad Soden-Salmünster im Main-Kinzig-Kreis, deren Mitarbeiterinnen auf dem Weg zu ihren Klienten schon als „Virenschleudern“ beschimpft wurden. „Man unterstellt uns, dass wir das Virus verbreiten würden. Auch böse Anrufe hatten wir schon“, berichtet sie. Und das sind leider keine Einzelfälle: „Die anfängliche Wertschätzung ist eher ins Gegenteil umgeschlagen.“ Dabei ist die Arbeit der Pflegefachkräfte in der Corona-Pandemie sogar noch aufreibender geworden als sie es vorher schon war. Einerseits leiden viele Klienten in der Pandemie noch mehr unter Einsamkeit als zuvor, zum anderen sind für die Pflegekräfte derzeit noch mehr Hygienevorschriften einzuhalten als ohnehin üblich. „Wir müssen eine sehr hohe Achtsamkeit haben, uns streng nach den AHA-Regeln verhalten und auch unsere Patienten überzeugen, mitzuziehen“, sagt Herpel … „Arbeiten Sie mal mit voller Vermummung: Kittel, Haube, Maske und Visier. Die Mitarbeiterinnen sind unglaublich müde und körperlich beansprucht. Ich habe große Hochachtung vor meinem Team. Die müssen wirklich kämpfen, es ist eine sehr schwierige Zeit“, unterstreicht Herpel.« Das kann man diesem Artikel entnehmen, der schon in der Überschrift den Finger auf eine immer größer werdende Wunde legt: Corona verschärft Pflegenotstand – Caritas in Bad Soden-Salmünster nimmt keine neuen Patienten an.
➞ Anhand von solchen Beschreibungen mag der eine oder andere zumindest in Umrissen ein Gefühl dafür bekommen, mit welchen handfesten planerischen Herausforderungen man bei den meisten Pflegediensten konfrontiert ist (und dabei wird noch nicht einmal angesprochen, was es für die Planungen bedeutet, wenn die Mitarbeiter krankheitsbedingt ausfallen: »In der Sozialstation beginnen und enden die Frühdiensttouren zu unterschiedlichen Zeiten. Denn in der häuslichen Pflege ist der Patient derjenige, der den Rhythmus bestimmt: Was erwartet und was braucht der Einzelne? „Bei elf Touren und bis zu 250 Patienten ist es schon eine Kunst, diese Touren so zu planen, dass sie sowohl wirtschaftlich sind, als auch den Patientenwünschen entsprechen“, erläutert Herpel. Auch die Bedürfnisse von Mitarbeiterinnen, die zum Teil jüngere Kinder zu versorgen haben, fließen in die Routenplanung ein, ergänzt René Leipold von der Diakoniestation im Bergwinkel. Die ambulante Pflege ist eng getaktet. Da die Tagesform der Patienten nicht jeden Tag gleich ist, dauern die Einsätze schon mal länger als die von den Kassen vorgegebenen Zeiten. Die Caritas-Sozialstation verwendet für solche Fälle Spenden ihres Fördervereins. „Diakoniezeit“ nennt René Leipold die notwendige, aber nicht durch die Kassen abgedeckten Arbeitszeiten.«
»Vier Pflegekräfte haben die Sozialstation in Bad Soden-Salmünster in jüngster Zeit verlassen. So wird auch vor Ort deutlich nachvollziehbar, dass viele Fachkräfte dem Pflegeberuf adieu sagen. Inzwischen falle es sogar Leihfirmen schwer, angeforderte Pflegekräfte zu stellen.« Was daraus folgt, überrascht nicht: »Bei der Sozialstation gibt es derzeit einen Aufnahmestopp für neue Patienten. Auch die Diakonie müsse oft Neukunden ablehnen.«
Ganz offensichtlich kommt nun vieles zusammen: »Durch den schon länger bestehenden Pflegenotstand seien keine Ressourcen mehr vorhanden … In der ambulanten Pflege komme hinzu, dass man bei Hitze oder Schneefall mit dem Auto fahren müsse und manche Aufgaben in den engen Wohnungen auch körperlich sehr anstrengend seien. Anders als im stationären Dienst seien die Pflegekräfte immer allein unterwegs. Durch die Pandemie fehle auch den Beschäftigten der soziale Kontakt untereinander. Teambesprechungen seien gestrichen, Fortbildungen finden digital statt.« Aber auch ein Blick auf die andere Seite ist angezeigt, hier zeigt sich, welche Untiefen in der Verwendung des „Kundenbegriffs“ stecken können: »Und: „Wir sind zum reinen Dienstleister geworden. Früher haben sich die Leute gefreut, wenn jemand zu ihnen kam. Heute blicken viele auf die Uhr, wenn man mal einige Minuten später kommt als angekündigt“, berichtet Herpel.«
Wenn keiner mehr klingelt …
»Das ambulante „Pflegeteam mit Herz“, das vor allem im Raum Odelzhausen tätig ist, steht vor der Insolvenz. Wer sich von 1. August an um die bisher 300 Betreuten kümmern soll, ist unklar. Die Anbieter im Landkreis sind völlig ausgelastet und haben selbst zu wenig Personal«, berichtet Eva Waltl in ihrem Artikel Wenn die Pflegerin nicht mehr klingelt aus dem bayerischen Landkreis Dachau. »Manuela Peuker, Leiterin des ambulanten Pflegedienstes „Pflegeteam mit Herz“, betreut Jagusch seit eineinhalb Jahren. Insgesamt versorgt sie gemeinsam mit ihren 18 Mitarbeitern etwa 300 Menschen im Raum Odelzhausen. Ende dieses Monats wird der Dienst eingestellt – Peukers ambulantes Pflegeunternehmen ist insolvent.«
Und wieder einmal geht es um das Geld. »Für das Verabreichen von Medikamenten erhält Peuker 3,58 Euro, für das Wechseln einer Windel 3,46 Euro. „Wie soll ich da überhaupt Gehälter bezahlen, wenn es mal schlechter läuft?“, klagt Peuker. Die Coronapandemie hat die finanzielle Situation noch mal verschärft. Wegen quarantänebedingter Ausfälle musste die Leiterin zusätzlich noch Vertretungen bezahlen. Schon vor der Pandemie war es für sie kein leichtes Unterfangen, die finanziellen Herausforderungen zu stemmen: „Ich musste regelmäßig in Vorleistung gehen, weil sich Zahlungen der Krankenkassen für erbrachte Leistungen oft monatelang verzögern“, erklärt Peuker. Wenn dann große Krankenkassen geleistete Pflege ablehnten und nicht bezahlten, was leider nicht selten der Fall sei, wie die Pflegeleiterin bestätigt, bleibt sie auf der Summe sitzen. Die Folge: Insolvenz.«
In dem Beitrag von Eva Waltl wird auch von den Reaktionen seitens des Landkreises und aus der Politik berichtet. Man kann das so zusammenfassen: »Ein Teil der ambulanten Pflegeinfrastruktur bricht … zusammen, und eine Lösung scheint es von Seiten der Politik in absehbarer Zeit nicht zu geben.«
➞ Handfest sind die Probleme der betroffenen Pflegebedürftigen. Ein Beispiel: »Wolfgang Jagusch aus Odelzhausen verbringt seit etwa zwei Wochen viel Zeit vor seinem Telefon. Er klappert ambulante Pflegedienste aus der näheren Umgebung ab, denn seine jetzige Pflegebetreuung ist insolvent und seine Versorgung endet am 31. Juli. Die Suche nach einer Fachkraft, die dem 79-Jährigen die notwendige Pflege zukommen lässt, läuft ins Leere. Jagusch benötigt täglich Unterstützung beim An- und Ablegen der Kompressionsstrümpfe und einmal pro Woche eine Einkaufshilfe … (Für) Jagusch ist (die) Unwissenheit unerträglich. Seine Suche nach einer Alternative bleibt erfolglos. Reaktionen der angefragten Pflegedienste seien immerzu gleichbleibend ernüchternd: Entweder gehöre Odelzhausen nicht in das jeweilige Einzugsgebiet oder der Dienst habe schlichtweg keine Kapazitäten, erzählt er enttäuscht … Jagusch hat bisher von den etwa 15 Pflegediensten noch keine positive Rückmeldung erhalten und noch weiß er nicht, wie er in weniger als zwei Wochen täglich versorgt wird. Es sind nur maximal zehn Minuten, die der 79-Jährige pro Tag auf Hilfe angewiesen ist. Aber diese zehn Minuten sind für seinen Alltag entscheidend.«
Und auch die gibt es. Die dunkle Seite des Geldes
Es ist wie so oft im Leben völlig ungerecht: Die vielen absolut korrekten Anbieter ambulanter Pflegedienste saufen ab in einer strukturellen Unterfinanzierung dieses so bedeutsamen Teils der Pflege, sie verstricken sich in von oben vorgegebene teilweise hanebüchene Vorschriften, sie werden zu Dokumentationsklimmzügen gezwungen, die viele Potemkinsche Dörfer auf dem Papier produzieren. Und wenn sie ihr Personal besser vergüten wollen, wenn sie Entlastung schaffen wollen durch mehr Personal, dann laufen sie gegen die harte Wand eines unterbudgetierten Systems.
Zugleich aber wird immer wieder auch berichtet von denjenigen, die sich in diesem System eine goldene Nase verdienen, was natürlich nur mit krimineller Energie funktionieren kann. Aber diese Seite der Medaille gibt es auch. Seit Jahren wird das beispielsweise aus dem so sensiblen Bereich der außenklinischen Intensivpflege berichtet. Und auch die Krankenkassen versuchen natürlich, offensichtlichen Betrügereien auf die Spur zu kommen – und die offiziellen Zahlen sind sicher nur als Spitze eines Eisbergs zu verstehen.
So fallen immer wieder ambulante Pflegedienste durch Abrechnungsbetrug bei den Krankenkassen auf. »Im „Betrugs-Ranking“ der Kaufmännischen Krankenkasse KKH sind die Pflegedienste daher mit 391 Verdachtsfällen „erneut trauriger Spitzenreiter“, gefolgt von Pflegeheimen mit 194 Fällen. Insgesamt habe „Prüfgruppe Abrechnungsmanipulation“ der KKH im vergangenen Jahr mit bundesweit 768 gemeldeten Verdachtsfällen so viele Hinweise erhalten wie lange nicht … Damit entfielen drei Viertel aller Hinweise in 2020 auf Pflegeleistungen – wenngleich Apotheken die höhere Schadenssumme erschwindelt hätten«, berichtet Claudia Wangerin in ihrem Artikel Pflegedienste führen „Betrugs-Ranking“ der Krankenkasse KKH an. Wie muss man sich das mit dem Betrug vorstellen? Dazu aus dem Artikel:
„Ein Beispiel: Ein Pflegedienst rechnet das An- und Ausziehen von Kompressionsstrümpfen ab, obwohl dies täglich von Angehörigen erledigt wird. Die Leistungsnachweise für die Abrechnung mit den Krankenkassen werden von den Pflegebedürftigen oder deren Angehörigen dennoch unterschrieben“, so die KKH. Sei es, weil die Betroffenen sich ausgeliefert fühlen oder dement sind, weil gestresste Angehörige gar nicht durchlesen, was sie da unterschreiben – oder weil der Pflegedienst in manchen Fällen als Gegenleistung „die Wohnungen der Pflegebedürftigen von eigenem Personal reinigen“ lässt, wie die Krankenkasse erklärt. Das rechne sich, denn Reinigungspersonal koste weniger als die Pflegefachkraft, die formal zuständig sei, wenn das Anlegen der Kompressionsstrümpfe als Kassenleistung abgerechnet werde, erläuterte eine KKH-Sprecherin.«
Und viele andere Beispiel lassen sich zitieren, vgl. beispielsweise diese Meldung aus dem März 2021: Millionenbetrug bei Pflegediensten in Augsburg und München.
Immer wieder werden dabei diese Muster erkennbar: So werden Leistungen von der pflegebedürftigen Person gegengezeichnet und vom Pflegedienst abgerechnet worden, obwohl sie in Wahrheit nie erbracht worden seien. In anderen Fällen habe die pflegebedürftige Person auf Anraten des Pflegedienstes einen überhöhten Pflegebedarf vorgetäuscht, der zu unangemessen hohen Kostenerstattungen geführt habe. Außerdem hätten Pflegedienste Leistungen mit den Kassen abgerechnet, die in Wahrheit von pflegenden Angehörigen erbracht wurden. Dadurch zahle die Kasse einen höheren Satz. Den Gewinn teile sich der Pflegedienst dann mit den Angehörigen.
Bei aller völlig berechtigten Kritik an diesen Ausformungen kriminellen Verhaltens muss doch mit Blick auf das Gesamtsystem hervorgehoben werden, dass es diese schwarzen Schafe gibt, aber dass die ganz große Mehrzahl der ambulanten Pflegedienste völlig korrekt handelt.
Ein abschließender Blick auf die vor uns liegenden eigentlichen Aufgaben
Das war nun ein weiterer Beitrag zum Thema ambulante Pflegedienste. Eingangs wurde bereits ausgeführt, dass der statistische Blick und auch die dann zusätzlich oftmals auf die Heime verengte öffentliche Debatte die nur historisch zu verstehende „Versäulung“ des deutschen Pflegesystems als gegeben annimmt und damit zugleich den Blick auf das Thema verstellt, denn die Wirklichkeit ist doch weitaus vielgestaltiger. Die Trennung zwischen „ambulant“ und „stationär“ ist auf der einen Seite konsequent, denn sie reflektiert damit auch die im SGB XI normierte Leistungsseite (und bei den ambulanten Pflegediensten höchst relevant auch das SGB V für den Bereich der häuslichen Krankenpflege). Auf der anderen Seite gibt es zahlreiche Entwicklungen und Ausdifferenzierungen in der Zwischenwelt von ambulant oder stationär und die nach dem jüngsten Urteil des Bundesarbeitsgerichts kurz mal wieder aufgeflammte Diskussion über die Schattensäule des deutschen Pflegesystems, also die osteuropäischen Betreuungskräfte, hat zeigen können, dass gerade die Zerlegung des Themas (und der rechtlichen Regulierungen entlang der schematischen Trennungslinien) nicht der Wirklichkeit entspricht und zudem eher blockierend wirkt hinsichtlich der notwendigen Systemtransformation (um nicht den Revolutionsbegriff zu bemühen, der gerade in Deutschland zu einer sofortigen Einstellung aller Aktivitäten wegen völliger Aussichtslosigkeit führt). Und die sollte unter das Dach einer konsequenten Kommunalisierung gestellt werden, die im Fachdiskurs seit vielen Jahren gefordert wird – die aber, das sei hier hervorgehoben, nur dann für die betroffenen Menschen und ihre Angehörigen zielführend wäre, wenn zahlreiche strukturellen Voraussetzungen auf Seiten der Kommunen geschaffen werden, die heute, von wenigen kommunalen Leuchttürmen abgesehen, schlichtweg nicht vorhanden sind. Aber auch eine Neuordnung der Finanzierung der Langzeitpflege sollte daran ausgerichtet werden. Anders formuliert: Es muss tatsächlich deutlich mehr Geld ins Pflegesystem, aber nicht in das, was wir heute haben.
Über die mögliche Ausgestaltung einer sinnvollen Kommunalisierung der Langzeitpflege ist in den vergangenen Jahren viel geschrieben worden – und immer wieder wird dabei auch auf ausländische Vorbilder verwiesen (vgl. dazu nur als ein Beispiel Cornelia Heintze: Auf der Highroad – der skandinavische Weg zu einem zeitgemäßen Pflegesystem. Ein Vergleich zwischen fünf nordischen Ländern und Deutschland, Bonn 2015), von denen man lernen kann, gerade was eine anzustrebende Ergebnisverantwortung auf kommunaler Ebene angeht. Das man nicht nur die Versäulung des bestehenden Systems aufbrechen und überschreiten muss, das wird auch in diesem äußerst anspruchsvollen Text ausgebreitet, der viele grundlegende Anregungen für die Neugestaltung enthält: Frank Schulz-Nieswandt: Pflegepolitik gesellschaftspolitisch radikal neu denken. Gestaltfragen einer Reform des SGB XI. Grundlagen, Kontexte, Eckpunkte, Dimensionen und Aspekte, Berlin: Kuratorium Deutsche Altershilfe (KDA), Januar 2020; eine „kürzere“ Fassung findet man hier: Frank Schulz-Nieswandt: Kommunale Pflegepolitik als sozialraumorientierte Daseinsvorsorge: Konturen einer Vision, in: Klaus Jacobs, Adelheid Kuhlmey, Stefan Greß, Jürgen Klauber und Antje Schwinger (Hrsg.): Pflege-Report 2021. Sicherstellung der Pflege: Bedarfslagen und Angebotsstrukturen, Berlin 2021. Man kann sich zu dem Thema natürlich auch solche Veröffentlichungen anschauen, die bereits vor einigen Jahren publiziert wurden und die handfeste Hinweise auf die Ausgestaltung vor Ort enthalten: Moritz Schnitger, Michael Plazek und Hans Jörg Rothen: Pflege kommunal gestalten, Gütersloh 2016.
Aber eines muss klar sein: Angesichts der allein aus der demografischen Entwicklung unabweisbar erwartbaren Herausforderungen für die Ermöglichung und Gewährleistung einer menschenwürdigen Betreuung und Pflege läuft uns die Zeit davon, die man braucht, um eine grundlegende Systemtransformation auf den Weg zu bringen.