Seit Jahren wird immer wieder darauf hingewiesen, dass die Personalausstattung in deutschen Pflegeheimen viel zu schlecht sei und die Realität in vielen Einrichtungen dazu beitrage, dass nicht nur die Versorgung der dort lebenden Menschen leide, sondern auch viele Pflegekräfte angesichts der Zustände kapitulieren und aus der Tätigkeit in der stationären Pflege fliehen. Und immer wieder wurde ein transparentes System der Personalbemessung gefordert, mehrere Anläufe zur Entwicklung eines solchen Verfahrens sind in der Vergangenheit gescheitert. Im Zuge des Pflegestärkungsgesetzes II hat der Gesetzgeber reagiert und 2016 den § 113c in das SGB XI geschrieben: »Die Vertragsparteien … stellen … die Entwicklung und Erprobung eines wissenschaftlich fundierten Verfahrens zur einheitlichen Bemessung des Personalbedarfs in Pflegeeinrichtungen nach qualitativen und quantitativen Maßstäben sicher. Die Entwicklung und Erprobung ist bis zum 30. Juni 2020 abzuschließen. Es ist ein strukturiertes, empirisch abgesichertes und valides Verfahren für die Personalbemessung in Pflegeeinrichtungen auf der Basis des durchschnittlichen Versorgungsaufwands für direkte und indirekte pflegerische Maßnahmen sowie für Hilfen bei der Haushaltsführung unter Berücksichtigung der fachlichen Ziele und Konzeption des ab dem 1. Januar 2017 geltenden Pflegebedürftigkeitsbegriffs zu erstellen. Hierzu sind einheitliche Maßstäbe zu ermitteln, die insbesondere Qualifikationsanforderungen, quantitative Bedarfe und die fachliche Angemessenheit der Maßnahmen berücksichtigen.«
Mit dieser Mammutaufgabe wurde ein Konsortium beauftragt unter Federführung des Bremer Gesundheitsökonomen Heinz Rothgang. Und die haben intensiv gearbeitet und bereits im vergangenen Jahr ihren Abschlussbericht an das zuständige Bundesgesundheitsministerium übergeben. Bereits Anfang Dezember 2019 berichtet Simone Schnase unter der Überschrift Der Personalmix macht’s: Bremer Wissenschaftler haben den Personalbedarf in Pflegeheimen ermittelt. Zahlen verraten sie noch nicht, der Mehrbedarf sei aber „erheblich“: »Heinz Rothgang darf noch keine konkreten Zahlen nennen: Der Bericht zur Entwicklung eines Personalbemessungsverfahrens in Altenpflege-Einrichtungen werde erst im Januar abgenommen … – vorher dürfe er nichts verraten. Was er allerdings sagen konnte …: Deutschlandweit haben Altenpflegeheime einen „erheblichen Personalmehrbedarf.“« Wie man dazu gekommen ist? »Die Personalbedarfe für 1.380 Menschen (in 62 Pflegeheimen) hat das Forschungsteam anhand einer Beobachtungsstudie ermittelt. Daraus ist dann ein Soll-Wert errechnet und eine Planung erstellt worden.«
Dass ein erheblicher Personalmehrbedarf im Vergleich zum Status Quo dabei herausgekommen ist, überrascht keinen, der auch nur ansatzweise die Verhältnisse in vielen Heimen kennt. Allerdings gab es schon in dem Artikel aus dem Dezember 2019 einen wichtigen Hinweis: »Überraschender hingegen ist die Schlussfolgerung Rothgangs, wonach der Bedarf an Assistenz- und Hilfskräften in der Altenpflege tendenziell höher ist, während der Bedarf an Fachkräften im Verhältnis sinkt … Die aktuell geltende Fachkraftquote gibt es beim „Rothgang-Verfahren“ nicht mehr. Sie wird abgelöst durch „Heimindividuelle Qualifikationsstrukturen“. Hier dient nicht mehr die Anzahl der zu Pflegenden in einer Einrichtung als Berechnungsgrundlage für den Personalbedarf, sondern der einzelne Pflegebedürftige. Seine Bedarfe, messbar beispielsweise an seinem Pflegegrad, sind die Grundlage.«
➔ Stichwort „Fachkraftquote“: Für die in Pflegeheimen Beschäftigten gibt es eine sogenannte „Fachkraftquote“, die in der aus dem Heimgesetz abgeleiteten Heimpersonalverordnung (HeimVO) verankert ist. Diese Verordnung regelt Mindeststandards für die personelle Ausstattung von Heimen für alte Menschen, für Pflegebedürftige oder für behinderte Volljährige: In § 5 wird bestimmt, wie viele Fachkräfte bei der Betreuung der Heimbewohner mindestens beschäftigt werden müssen. In Heimen, in denen mehr als 20 Bewohner leben oder in denen mindestens vier pflegebedürftige Bewohnern leben, müssen mindestens die Hälfte der anwesenden Betreuungskräfte Fachkräfte sein. In Heimen mit pflegebedürftigen Bewohnern muss auch bei Nachtwachen mindestens eine Fachkraft ständig anwesend sein. In Heimen mit weniger Bewohnern muss mindestens eine Fachkraft in der Betreuung tätig sein. Vereinfacht kann man sich also merken: Fachkraftquote = 50%. Wer aber zählt zu den Fachkräften im Sinne der Verordnung? In der Pflege sind Fachkräfte Altenpflegerinnen und Altenpfleger oder Gesundheits- und Krankenpflegerinnen und Gesundheits- und Krankenpfleger. Altenpflegehelferinnen und Altenpflegehelfer, Krankenpflegerhelferinnen und Krankenpflegehelfer sowie vergleichbare Hilfskräfte sind keine Fachkräfte im Sinne der Verordnung. Nun muss man wissen, dass das Heimrecht 2006 von der Gesetzgebungskompetenz des Bundes in die der Länder übergegangen ist. Dort sind die personellen Mindestanforderungen für Heime nunmehr in Landesgesetzen geregelt, aber die Fachkraftquote taucht überall auf. Also eigentlich.
Und Heinz Rothgang wurde mit diesem Satz zitiert, der nun wieder eine ganz besondere Bedeutung bekommt: „Fachkräfte sind die knappste Ressource, die wir haben – es ist Verschwendung, wenn sie in der Pflege Aufgaben übernehmen müssen, die auch Hilfskräfte tun können.“
Und Anfang Februar 2020 berichtete das Deutsche Ärzteblatt unter der neutral daherkommenden Überschrift Gutachten zur Personalbedarfsmessung in der Altenpflege liegt vor. Auch dort wird Rothgang zitiert: Ein zentrales Ergebnis des Gutachtens sei, dass der Mehrbedarf bei den Pflegefachkräften nur relativ gering sei. „Einen sehr großen Aufwachs benötigen wir hingegen bei den Assistenzkräften, die zum Beispiel eine zweijährige Ausbildung absolviert haben“. Insofern liege die Fachkraftquote, die das Verhältnis von Fachkräften zu Hilfskräften wiedergibt, dem Gutachten zufolge bei deutlich unter 50 Prozent.
Nun ist es da, das Gutachten für eine einheitliche Personalbedarfsbemessung in Pflegeheimen
Denn am 25. Februar 2020 wurde das seit längerem im Bundesgesundheitsministerium liegende umfangreiche Gutachten nun endlich auch der Öffentlichkeit vorgestellt:
➔ Heinz Rothgang et al. (2020): Entwicklung eines wissenschaftlich fundierten Verfahrens zur einheitlichen Bemessung des Personalbedarfs in Pflegeeinrichtungen nach qualitativen und quantitativen Maßstäben gemäß § 113c SGB XI (PeBeM), Bremen: SOCIUM Forschungszentrum Ungleichheit und Sozialpolitik, Institut für Public Health und Pflegeforschung (IPP), Institut für Arbeit und Wirtschaft (iaw) und Kompetenzzentrum für Klinische Studien Bremen (KKSB), Februar 2020
Noch vor der öffentlichen Präsentation des Gutachtens wurden dann solche Artikel lanciert: Gutachten: Heime müssen über 100.000 Pflegekräfte zusätzlich einstellen. »In dem Gutachten … heißt es, die Mehrheit des Pflegepersonals sei überlastet. Das führe nicht nur zu einem erhöhten Krankenstand, sondern auch zu mehr Teilzeitarbeit und einem frühen Ausstieg aus dem Beruf. Die ungünstigen Arbeitsbedingungen sorgten zudem für eine schlechtere Pflegequalität … Vorgeschlagen wird, dass sich eine Pflegekraft künftig rechnerisch im Schnitt um 1,8 Pflegebedürftige kümmern soll. Bisher beträgt die Quote 1 zu 2,5. Bezogen auf ein Pflegeheim mit 100 Bewohnern heißt das, dass diese von 55 statt wie bisher von 40 Pflegekräfte betreut werden sollen.
Laut Gutachten »muss die Zahl der Pflegekräfte um insgesamt 36 Prozent erhöht werden, von jetzt rund 320.000 auf dann knapp 440.000. Die Kosten für das zusätzliche Personal belaufen sich auf jährlich rund vier Milliarden Euro.«
An dieser Stelle wird derjenige, der rechnen kann, stutzig werden. Gut 120.000 Pflegekräfte mehr für rund vier Milliarden Euro? Das würde überschlägig kalkuliert bedeuten, dass man hier mit einem Jahresverdienst von rund 25.000 Euro gerechnet hat – umgerechnet auf das Bruttomonatsentgelt wären das 2.083 Euro, was ein Stundenlohn von 12,02 Euro bedeuten würde. Da wären Pflegefachkräfte aber billig zu haben, wenn es sie denn gibt. Oder sollte es hier gar nicht um Pflegefachkräfte gehen? Sonde vielleicht um Hilfskräfte?
Ein bereit angelegter und von interessierter Seite vorangetriebener Vorstoß zur Beseitigung der störenden „Fachkraftquote“
Sollte es hier um zusätzliche Arbeitskräfte gehen, die aber im Bereich der Hilfskräfte verortet werden und nicht auf der Ebene der Fachkräfte? Erste Hinweise hatten wir ja schon von Rothgang selbst bekommen. Dass es genau darum geht, kann man nun der Berichterstattung über die neue Studie entnehmen. Dazu nur ein Beispiel:
»Fachkraftquoten in der Altenpflege machen Anbietern zu schaffen. Auch Wissenschaftler stufen die Vorgaben als zu starr ein. Jetzt liegt ein Instrument für einen flexiblen Personalmix auf dem Tisch«, so die auf den Punkt gebrachte Zusammenfassung von Thomas Hommel in der Ärzte Zeitung unter der Überschrift Mehr Assistenzkräfte für Pflegeheime. Und damit auch bei allen hängen bleibt, um was es vor allem geht, wird der Bundesgesundheitsminister Jens Spahn (CDU) zitiert: »Die derzeitige Fachkraftquote von teilweise 50 Prozent sei „zu starr“ und trage offenbar nicht mehr«, so Spahn bei der Vorstellung eines neuen bundeseinheitlichen Verfahrens zur Personalbemessung in der Langzeitpflege. Und um mögliche Zweifel im Keim zu ersticken ergänzt der Minister: Viele bekämen bei Überschriften von sinkenden Fachkraftquoten womöglich ein schlechtes Gefühl. In Wahrheit gehe es aber um mehr Personal in den Einrichtungen, „aber in einem anderen Mix“. Und offen wird angesprochen, was der eigentliche Hintergrund der Infragestellung der Fachkraftquote ist: »Da der Arbeitsmarkt für Pflegefachkräfte so gut wie leer gefegt ist, haben Anbieter überdies immer mehr Probleme, die Quote einzuhalten … Das neue Verfahren biete die Chance, die einrichtungsübergreifenden Fachkraftquoten durch einrichtungsindividuelle Personalmixe zu ersetzen.« Das hat natürlich Auswirkungen auf die Fachkräfte – die »müssten stärker als bisher in der Planung, Koordination und Anleitung eingesetzt werden, während risikoarme pflegerische Aufgaben vermehrt an Assistenzkräfte delegiert werden könnten.«
Dass das von interessierter Seite begrüßt wird, kann jetzt nicht überraschen: »Der Präsident des Bundesverbands privater Anbieter sozialer Dienste (bpa), Bernd Meurer, sagte, eine steigende Zahl von Pflegebedürftigen bei einem „bestenfalls stagnierenden“ Personalangebot mache einen „differenzierteren“ Personaleinsatz nötig. „Den Alarm, ein veränderter Personaleinsatz führe automatisch zu schlechterer Versorgungsqualität, sollten wir uns dieses Mal aber sparen“, mahnte Meurer.« Na klar, das würde den Bewegungsimpuls, der mit dem neuen Gutachten gesetzt wurde, ja auch abbremsen können.
Und dann gibt es auf Seiten der privaten Pflegeheimbetreiber noch den Arbeitgeberverband Pflege. Auch der hat sich überaus zufrieden zu Wort gemeldet. Der Präsident dieses Verbandes, Thomas Greiner, wird mit diesen knackigen Worten zitiert: »Wer die angespannte Personalsituation in der Altenpflege verbessern will, hat nur eine Option: Wir müssen die Vergeudung von Fachkompetenz schnell stoppen. Jeden Tag machen Fachkräfte, die für die medizinische Behandlungspflege drei Jahre sehr qualifiziert ausgebildet wurden, einfache Tätigkeiten, wie alte Menschen waschen, Hilfe beim Toilettengang oder Unterstützung geben beim Essen. In über 14.000 Altenheimen dürfen diese einfachen Tätigkeiten zukünftig ausschließlich von qualifizierten Hilfskräften und Assistenzkräften erbracht werden. Durch die Neuorganisation haben wir dann viel mehr Fachkraftkompetenz zur Verfügung. Die Fachkräfte konzentrieren sich künftig auf ihr Kerngeschäft. Zusätzliche Hilfskräfte können schnell gefunden werden.«
Man darf gespannt sein, wie sich die Fachverbände der Pflege selbst zu diesem Ansinnen positionieren werden. Der Deutsche Berufsverband für Pflegeberufe (DBfK) hat 2018 dazu dieses Positionspapier vorgelegt:
➔ DBfK (2018): Erhalt der Pflegefachkraftquote im SGB XI-Bereich, Berlin: Deutscher Berufsverband für Pflegeberufe, Berlin, Juni 2018
Dort findet man diesen Hinweis: »Aus fachlicher, qualitativer und ethischer Sicht sind Überlegungen, ob Pflegefachkraftquoten weiter abgesenkt werden können, nicht haltbar. Eine gegenteilige Entwicklung muss jetzt beginnen: neben den Pflegefachpersonen, die eine regelhafte Versorgung übernehmen, braucht es auch hochschulisch ausgebildetes Personal, das sich auf die Versorgung hochkomplexer Fälle fokussiert und dabei die durch das Studium erworbenen zusätzlichen Kompetenzen für die Versorgung und das Team nutzbar macht.« Und an einer anderen Stelle wird das Positionspapier mehr als deutlich: »Abgesehen von den fachlichen Risiken gilt es zu verhindern, dass der Einsatz von Assistenzkräften zum Lohndumping auf dem Rücken gut ausgebildeter und hochmotivierter Pflegefachpersonen genutzt wird.«
Wie dem auch sei, das alles ist nicht heute vom Himmel gefallen, sondern auch ein Ergebnis einer seit Jahren systematisch geführten Kampagne gegen die „Fachkraftquote“ in der stationären Altenpflege, über die hier immer wieder berichtet wurde, dazu nur als ein Beispiel der Beitrag Wenn eine Mindest- zur Normal- und unter dem Druck des Fachkräftemangels zur abzusenkenden Obergrenze wird: Die Fachkraftquote von 50 Prozent in der stationären Altenpflege vom 9. Mai 2019. Und gerade heute ist diese Anmerkung aus dem Beitrag Wenn private Pflegeheimbetreiber eine „ideologiefreie Diskussion“ vorschlagen … Die Altenpflege, ihre Personalmisere und die das Geschäft störende Fachkraftquote, der hier am 22. August 2017 veröffentlicht wurde, erneut zitterfähig:
»Der Pflege-Taylorismus feiert hier eine große Party. Dahinter steht die Vorstellung, man könne die Betreuungs- und Pflegeprozesse in kleine Häppchen zerteilen und dann die Personalbemessung anhand der so gewonnenen Teilprozesse machen. Mit dem natürlich erwünschten Ergebnis, dass die examinierten Pflegekräfte einen nicht geringen Teil ihrer Arbeitszeit mit „nicht-pflegekraftrelevanten“ Tätigkeiten verbringen bzw. „verschwenden“, die eben auch von anderen, nicht-examinierten Kräften erledigt werden könnten – zu „100 Prozent der „erforderlichen“ Qualität. Und wenn man die einzelnen Arbeitsprozesse nur „richtig“ zerlegt, dann wird der Bedarf an examinierten Fachkräften deutlich eingedampft werden können, was zugleich bedeuten würde, die Quote der Nicht-Fachkräfte erhöhen zu müssen und die auch zu dürfen, weswegen natürlich die 50 Prozent-Vorgabe fallen muss. Und da die Hilfskräfte quantitativ leichter zu finden snd als Fachkräfte und zugleich auch noch billiger sind, hätte man eine „win-win-Situation“. Für die Pflegeheim-Betreiber.«
Und selbst die offensichtliche Infragestellung und Absenkung der bislang noch bestehenden Fachkraftquote durch das Modell im Rothgang et al.-Gutachten reicht einigen nicht. So beispielsweise dem Institut der deutschen Wirtschaft: »… auch ein neues einheitliches Personalbemessungsinstrument (sollte) nicht als starres Korsett verstanden werden, das ab jetzt jedes Pflegeheim einhalten muss. Denn das kann innovativen Trägern Gestaltungsspielräume nehmen. So ist es möglich, dieselbe Pflegequalität – mit Blick auf das Wohlbefinden der Bewohner – mit einer anderen Personalzusammensetzung oder einer anderen Arbeitsorganisation zu erreichen als im neuen, einheitlichen Personalbemessungsverfahren vorgesehen … Um Träger von Pflegeeinrichtungen zu ermutigen, innovative Ansätze der Arbeitsorganisation zu verfolgen und neue Technologien einzusetzen, bedarf es aber Flexibilität im Personalmix … Wichtig ist es daher, dass der Gesetzgeber beziehungsweise die Verantwortlichen in den Bundesländern und in den Krankenkassen mit Augenmaß vorgehen. Das bedeutet nicht, dass die Pflegequalität außer Acht gelassen werden soll. Zu überprüfen ist vielmehr, ob ein Pflegeheim die (erwünschte) Qualität der Pflege – und gemeint ist hier das Ergebnis der Pflege – auch auf anderen Wegen – durch technische Innovationen oder Veränderungen der Arbeitsorganisation u. a. – erreichen kann«, so Susanna Kochskämper und Susanne Seyda in ihrem Beitrag Neue Personalbemessung, und nun?
Und da war doch noch was anderes? Genau, Mindestlöhne für die Pflege
Eine Verbesserung der Personalausstattung ist zentral für eine Verbesserung der Arbeitsbedingungen in der stationären Altenpflege. Dazu gehört aber auch die Vergütung der Pflegekräfte. Und wir erinnern uns noch alle an die großartigen Versprechen der derzeitigen Bundesregierung von vor über einem Jahr, dass es eine deutlich bessere Vergütung der Pflegekräfte geben muss und wird, vor allem in der Altenpflege. Am besten sei hier ein flächendeckender Tarifvertrag, der aber aus unterschiedlichen Gründen noch nicht zustande gekommen ist und auf dessen Existenz man auch nicht wirklich größere Vermögensgegenstände verwetten sollte (zu den Hintergründen vgl. beispielsweise die Beiträge Ein flächendeckender Tarifvertrag für die stationäre und ambulante Altenpflege? Es ist und bleibt kompliziert vom 19. Januar 2019 sowie zu den enormen Widerständen gerade seitens der privaten Heimbetreiber der Beitrag Viele haben die Absicht, Tarifverträge in der Altenpflege allgemeinverbindlich zu erklären (wenn es welche geben würde)? Feuer frei von Seiten der privaten Arbeitgeber vom 30. März 2019).
Und die privaten Arbeitgeber haben zwischenzeitlich voll auf die „Mindestlohn-Schiene“ gesetzt, mit dem durchschaubaren Ziel, die Notwendigkeit eines flächendeckenden Mindestlohns zu konterkarieren. Nun gab es bislang nur einen Branchen-Mindestlohn Pflege für die Pflegehilfskräfte. Im Zuge der Abwehrschlacht gegen einen Tarifvertrag hat man nun eine Erweiterung der Mindestlohnregelung auch auf den Bereich der Pflegefachkräfte möglich gemacht – vgl. hierzu die Mitteilung des Bundesarbeitsministeriums Höhere Mindestlöhne für Beschäftigte in der Altenpflege. »Am 28. Januar 2020 hat sich die Pflegekommission auf höhere Mindestlöhne für Beschäftigte in der Altenpflege geeinigt: Ab 1. Juli 2020 sollen die Mindestlöhne für Pflegehilfskräfte im Osten und im Westen in vier Schritten auf einheitlich 12,55 Euro pro Stunde steigen.« Also ab April 2022, um das hier mal korrekt wiederzugeben. »Die Pflegekommission hat darüber hinaus zum ersten Mal auch einen Pflegemindestlohn für qualifizierte Pflegehilfskräfte und für Pflegefachkräfte festgelegt.«
Die Abbildung zeigt den derzeitigen bzw. den vor kurzem vereinbarten Stand für die kommenden Jahre – das muss vom Bundesarbeitsministerium aber noch allgemein verbindlich erklärt werden:
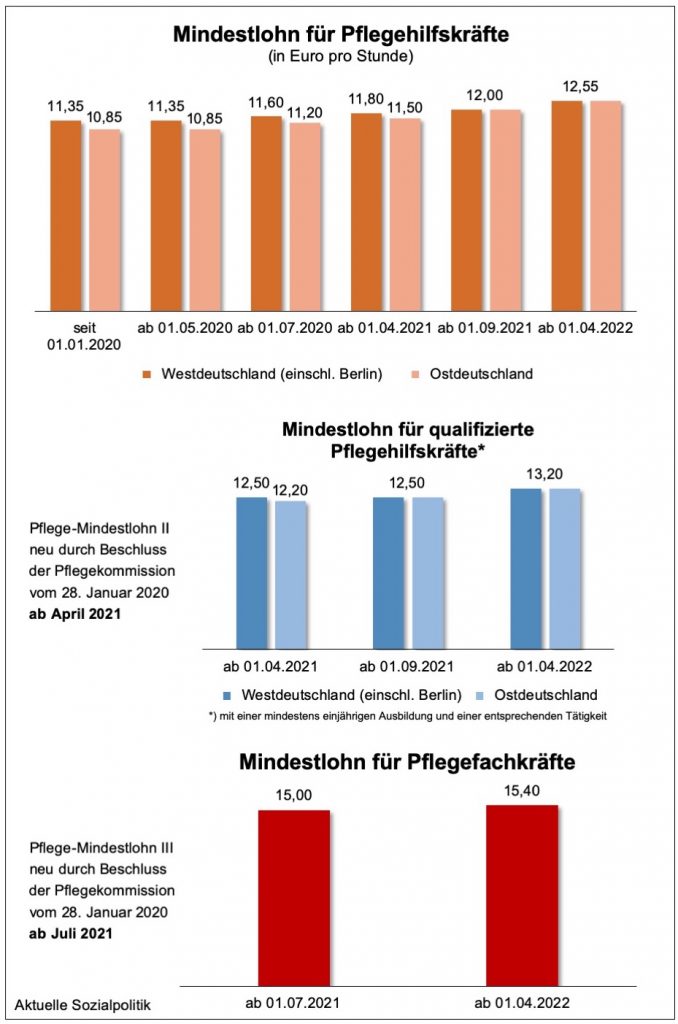
„Die Empfehlungen der Pflegekommission sind ein wichtiges Zeichen für die Wertschätzung der Arbeit, die in den Sorgeberufen geleistet wird“, so wird beispielsweise die Bundesfamilienministerin Franziska Giffey zitiert. Und weiter: »Mit mindestens 15 Euro die Stunde für Pflegefachkräfte und zwölf Euro die Stunde für Pflegehilfskräfte ab Mitte 2021 werde „endlich eine gute Grundlage für attraktive Löhne in der Pflege geschaffen – und das in Ost und West gleichermaßen“.« Ob sie das wirklich so meint, wie sie das sagt? 15 Euro für eine qualifizierte Pflegekraft und das erst ab Juli 2021 – das soll ein attraktiver Lohn sein? Also man muss die Ansprüche schon erheblich abgesenkt haben, um zu so einer Bewertung kommen zu können. Man könnte an dieser Stelle auf ein Beispiel aus dem vergangenen Jahr hinweisen, um eine Vergleichbarkeit herzustellen – und zugleich aufzuzeigen, wozu Tarifverhandlungen in sensiblen Bereichen führen können. Konkret geht es um einen Teil des Personals an den Flughäfen: »Für die Luftsicherheitsassistenten, die Passagier- und Handgepäckkontrollen durchführen, erfolgt die erste Erhöhung schon zum 1. Februar 2019. 2021 erreichen sie einen Stundenlohn von 19,01 Euro satt der bisher je nach Region üblichen rund 17 Euro«, so die WirtschaftsWoche am 24. Januar 2019 unter der Überschrift Tarifeinigung für Flughafen-Sicherheitspersonal erzielt.
Auch an anderer Stelle wurde skeptisch auf das Ergebnis geschaut: »Offene Kritik kommt vor allem von der Pflegebeauftragten der SPD-Bundestagsfraktion, Heike Baehrens. Dass es von Juli 2021 an erstmals einen bundeseinheitlichen Mindestlohn für dreijährig ausgebildete Fachkräfte geben soll, hält sie für ein „falsches Signal“. Die Kommission hatte festgelegt, dass der Wert von zunächst 15 Euro pro Stunde auf 15,40 Euro im April 2022 steigen soll, was bei einer 40-Stunden-Woche ein Grundentgelt von 2678 Euro bedeutet. „Die Fachkräfte brauchen das Zeichen, dass es künftig eine ordentliche Bezahlung geben wird“, sagte die Göppinger Abgeordnete unserer Zeitung. Das geplante Niveau liege aber unterhalb der durchschnittlichen Tariflöhne – „das ist nicht akzeptabel“«, so dieser Artikel: SPD: 15,40 Euro als Pflegestundenlohn viel zu wenig – wobei die genannten 15,40 Euro auch erst ab April 2022 gelten sollen!
Man könnte jetzt viel und differenziert über das Zahlentableau diskutieren. Aber hier geht es nur um den Hinweis, dass gerade im Bereich der zersplitterten und von vielen kleinen privatgewerblichen Anbietern geprägten Branche der stationären Altenpflege die plausible Gefahr besteht, dass ein als Lohnuntergrenze verstandener (und dann auch noch mehr als überschaubarer) Mindestlohn zu einem Referenzlohn wird bzw. die notwendige deutliche Anhebung der Vergütungen in der Altenpflege weiter verzögern wird.
Das wird sich noch alles bitter rächen.
Nachtrag am 26.02.2020:
Im Beitrag wurde bereits darauf hingewiesen, dass es spannend wird, wie aus den Fachverbänden der Pflege auf das Rothgang et al.-Gutachten reagiert wird. Nun hat der Deutsche Berufsverband für Pflegeberufe (DBfK) eine Pressemitteilung dazu veröffentlicht: Personalbemessung muss Pflege für die Zukunft sicher und qualitativ gut aufstellen. Daraus dieser Passus:
»Äußerst kritisch zu sehen sind die Zuweisungen wesentlicher pflegerischer Tätigkeiten an Assistenzpersonal. Das wird der zunehmenden Komplexität der Anforderungen und dem in aller Regel multimorbiden Klientel mit hohem medizinischen Versorgungsbedarf bis hin zur Palliativversorgung nicht gerecht. Das Gutachten belegt auch: je höher der Pflegegrad, desto stärker steigt der Bedarf an Pflegefachpersonen. Zu professionell Pflegenden mit Fachweiterbildung und akademischer Qualifikation wird überhaupt keine Aussage getroffen, das muss nachgeholt werden. Aber der professionellen Pflege nahezu ausschließlich Aufgaben der Planung, Steuerung, Anleitung, Beaufsichtigung, Evaluation, Delegation sowie die vorbehaltenen Aufgaben zuzuweisen, nimmt dem Beruf wesentliche Elemente, die ihn ausmachen und Pflegefachpersonen zum Verbleib im Beruf motivieren. In der Langzeitpflege geht es zudem um Menschen, Individuen mit Würde, dem Recht auf Selbstbestimmung und Autonomie. Ihre Versorgung darf nicht in Teilschritte zerlegt werden, nur um Effizienzreserven zu heben.«