Wenn wir über Krebserkrankungen sprechen, dann geht es um hundertausende Menschen, die jedes Jahr von einer solchen Erkrankung betroffen sind. Zur Einordnung der Größenordnung berichtet das Robert Koch-Institut: Im Jahr 2018 sind geschätzt etwa 233.000 Frauen und 265.000 Männer in Deutschland neu an Krebs erkrankt. Die Gesamtzahl an jährlichen Neuerkrankungen stagniert demnach seit etwa zehn Jahren bei rund 500.000 Neuerkrankungen pro Jahr. Angesichts der älter werdenden Bevölkerung bedeutet dies, dass die Erkrankungsraten an Krebs im Mittel leicht zurückgegangen sind, allerdings zeigen sich bei den verschiedenen Krebsarten teilweise heterogene Trends (vgl. RKI 2021: Krebs in Deutschland für 2017/2018).
Das sind Überschriften, die einen gerade aus einer sozialpolitischen Perspektive aufhorchen lassen: Schere geht weiter auseinander: Mehr Krebs in ärmeren Regionen, so die Berliner Zeitung. Und der Spiegel hat seine Meldung so überschrieben: Soziale Ungleichheit beeinflusst Krebsrisiko zunehmend. Beide Meldungen beziehen sich auf diese Mitteilung des Deutschen Krebsforschungszentrums: Wachsende soziale Ungleichheit bei Krebsneuerkrankungen in Deutschland. Und darin bekommen wir eine gute und eine schlechte Botschaft serviert: »Die altersstandardisierten Krebs-Neuerkrankungsraten sinken – doch nicht alle Menschen in Deutschland profitieren gleichermaßen von diesem Trend: Der Rückgang ist in den am stärksten benachteiligten Regionen der Republik deutlich weniger ausgeprägt als in den wohlhabenderen Gegenden.«
Das soziale Ungleichheiten grundsätzlich einen Unterschied machen auch bei der Frage der Morbidität und Mortalität in Folge von Krebserkrankungen ist seit langem gesichertes Wissen: »Soziale Ungleichheiten im Zusammenhang mit Krebserkrankungen sind national und international vielfach dokumentiert. Ob es darum geht, wie häufig Früherkennungsuntersuchungen wahrgenommen werden, oder um die Rate an Krebsneuerkrankungen, die Krebssterblichkeit oder das Krebsüberleben – immer wirkt sich der sozioökonomische Hintergrund der Menschen aus. Dabei spielt das individuelle Einkommen eine Rolle, aber auch die regionale sozioökonomische Situation am Wohnort der Menschen ist aussagekräftig. So erkrankten während der Jahre 2010 bis 2013 in den sozioökonomisch schwächsten Regionen in Deutschland 7,3 Prozent mehr Männer an Krebs als in den wohlhabenden Gegenden«, so das Deutsche Krebsforschungszentrum (DKFZ).
In Deutschland sinkt das Risiko, an Krebs zu erkranken. Aber auch diese erfreuliche Entwicklung ist wie so vieles ungleich verteilt
Zuerst die gute Nachricht: Seit dem Jahr 2007 sinkt in Deutschland die altersstandardisierte Neuerkrankungsrate für fast alle Krebsarten (Lungenkrebs bei Frauen ist eine wichtige Ausnahme).
➔ In Deutschland ist die altersstandardisierte Inzidenz für alle Krebsarten zusammengenommen zurückgegangen (seit etwa 2008), für Darmkrebs (seit 2003) und für Brustkrebs (seit 2009). Die altersstandardisierte Inzidenz von Lungenkrebs hat seit Ende der 1990er Jahre bei Männern abgenommen und bei Frauen zugenommen, die Inzidenz von Prostatakrebs ist erst seit 2011 zurückgegangen und hat sich in den letzten Jahren stabilisiert.
In einer neuen Studie sind Lisa Jansen et al. derr Frage nachgegangen, ob die jüngsten Trends in der altersstandardisierten Krebsinzidenz zu einer Verringerung oder Vergrößerung der sozioökonomischen Ungleichheiten in der Krebsinzidenz in Deutschland geführt haben.
Zur Erinnerung: In den Jahren 2010 bis 2013 erkrankten in den sozioökonomisch schwächsten Regionen in Deutschland 7,3 Prozent mehr Männer an Krebs als in den wohlhabenden Gegenden.
Die neue Studie ist hier veröffentlicht:
➔ Lina Jansen et al. (2023): Trends in cancer incidence by socioeconomic deprivation in Germany in 2007 to 2018: An ecological registry-based study, in: International Journal of Cancer, 2023, 1-13, DOI: 10.1002/ijc.34662
Bevor wir zu den Ergebnissen kommen, ein kurzer Hinweis auf die Datenquellen: Die Wissenschaftler haben Daten der Krebsregister*, die insgesamt 48 Millionen Einwohner aus acht deutschen Bundesländern** abdecken, verwendet. Berücksichtigt wurden die Krebsdiagnosen zwischen 2007 bis 2018.
Die Wissenschaftler haben alle in die Studie eingeschlossenen Regionen anhand eines sozioökonomischen Index in eine von fünf Gruppen eingeordnet.***
*) Es handelt sich hier um Daten, die von dem beim Robert Koch-Institut (RKI) angesiedelten Zentrum für Krebsregisterdaten (ZfKD) gesammelt werden.
**) Die Analyse von Jansen et al. 2023 beschränkt sich auf Bundesländer mit schätzungsweise ausreichender Vollständigkeit der Fallerfassung im gesamten Analysezeitraum von 2007 (erstes Jahr mit vollständigen Daten für das große Bundesland Nordrhein-Westfalen) bis 2018 (letztes verfügbares Jahr). Folglich wurden alle ostdeutschen Bundesländer sowie die Bundesländer Hessen und Baden-Württemberg aus der Analyse ausgeschlossen, da die Vollständigkeit der Daten, basierend auf Schätzungen des ZfKD, in den letzten oder früheren Kalenderjahren nicht ausreichend war.
***) In der Studie wurde wurde der German Index of Multiple Deprivation (GIMD) auf Kreisebene als Maß für die sozioökonomische Benachteiligung in einem bestimmten Gebiet verwendet. Der GIMD umfasst sieben einzelne Deprivationsbereiche (d. h. Einkommen, Beschäftigung, Bildung, kommunale/bezirkliche Einnahmen, Sozialkapital, Umwelt und Sicherheit) sowie einen zusammengesetzten Index, der alle sieben Bereiche umfasst. Für jeden einzelnen Bereich und den zusammengesetzten Index wurden die Bezirke in vordefinierte Deprivationsquintile eingeteilt, die ganz Deutschland abdecken, von Q1 (niedrigstes Quintil der Gebietsdeprivation) bis Q5 (höchstes Quintil der Gebietsdeprivation). Die Hauptanalysen konzentrierten sich auf den zusammengesetzten Index, aber es wurden auch Analysen unter Verwendung der sieben einzelnen Bereiche durchgeführt. (Zum GMD vgl. auch diese Darstellung des Robert Koch-Instituts: Michalski et al. 2022: German Index of Socioeconomic Deprivation (GISD): Revision, update and applications, in: Journal of Health Monitoring, 2022, 7 (S5), December 2022
Auch bei Berücksichtigung der unterschiedlichen sozio-ökonomischen regionalen Verfasstheit zeigt sich: Über die fünf Einstufungen hinweg ging während des Beobachtungszeitraums die Neuerkrankungsrate für fast alle Krebsarten zurück.
Aber: Für Krebs insgesamt sowie für Darmkrebs und Lungenkrebs bei Männern war dieser Rückgang in den am stärksten benachteiligten Regionen deutlich weniger ausgeprägt als in den wohlhabenderen Gegenden.
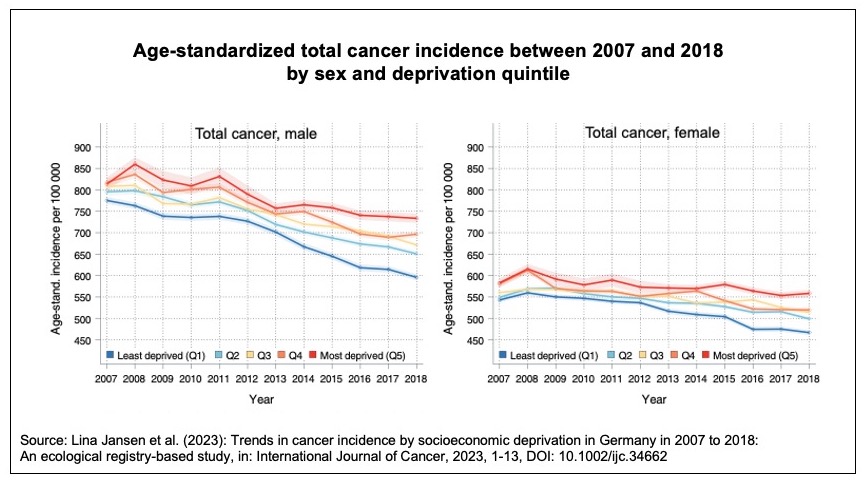
Eine teilweise erhebliche Zunahme der regionalen Ungleichheit
»Im Laufe des Beobachtungszeitraums wurde … eine Ausweitung der Ungleichheit festgestellt: Im Jahr 2007 hatten Männer in den sozioökonomisch schwächsten Regionen eine um 7 Prozent höhere Krebsneuerkrankungsrate als Männer in den am wenigsten benachteiligten Gebieten. Dieser Unterschied stieg über die Jahre an und erreichte einen Wert von 23 Prozent im Jahr 2018. Bei den Frauen stieg der Unterschied von 7 Prozent in 2007 auf 20 Prozent in 2018.«
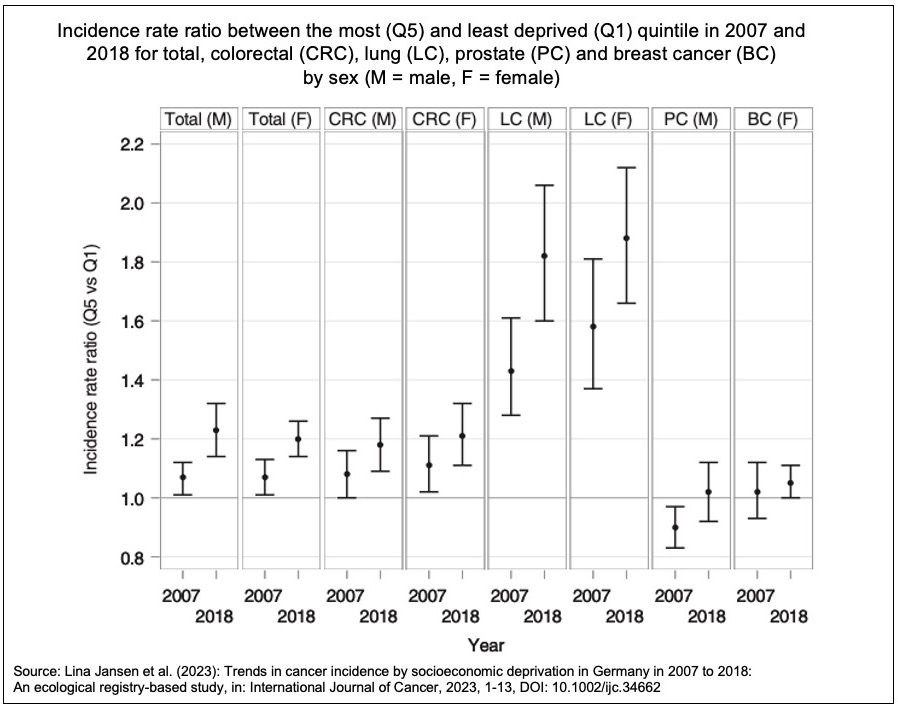
Bei der Suche nach Erklärungen für die Unterschiede wie auch für das Auseinandergehen der Schere zwischen den Regionen wird die Frage aufgeworfen, wodurch die sozioökonomisch schwächsten Regionen charakterisiert sind.
»Interessanterweise unterschieden sie sich hinsichtlich des Zugangs zum Gesundheitssystem, der Entfernung zum nächsten medizinischen Zentrum, der Ärztedichte oder der Anzahl an Krankenhausbetten nicht deutlich von den am wenigsten benachteiligen Regionen. Große Unterschiede bestehen aber bei den individuellen Faktoren wie Arbeitslosigkeit, Anteil an Sozialhilfeempfängern oder der Schulabbrecherquote.«
„Die sozialen Faktoren scheinen also eine viel größere Rolle zu spielen als die generelle Infrastruktur“, wird Lina Jansen zitiert.
Aber es gibt natürlich auch die individuelle Dimension, also unterschiedliche Risikoneigung und andere Verhaltensunterschiede – die dann oftmals mit der sozialräumlichen Situation verknüpft sind: »Auch die unterschiedliche Verbreitung von lebensstilbedingten Krebsrisikofaktoren trägt nach Meinung der Forscher erheblich zur sozialen Ungleichheit bei den Krebserkrankungen bei. Typischerweise gibt es bei der Häufigkeit von Tabakkonsum, Bewegungsmangel oder starkem Übergewicht ein sozioökonomisches Gefälle.«
»Um die Studienergebnisse zu erklären, müssen neben den gebietsbezogenen Indikatoren auch individuelle Risikofaktoren berücksichtigt werden. Die wichtigsten Faktoren wie Tabakkonsum, Alkoholmissbrauch und Adipositas weisen in der Regel auch einen sozioökonomischen Gradienten auf. So zeigen die Ergebnisse der zweiten Welle des European Health Interview Service (2013-2015) eine höhere Prävalenz von aktuellem Rauchen, Adipositas, körperlicher Aktivität von weniger als 150 Minuten pro Woche, starkem episodischem Alkoholkonsum und nicht täglichem Obst- oder Gemüsekonsum bei Personen mit niedrigerem Bildungsniveau. In Deutschland ging die Raucherprävalenz im Laufe der Jahre zurück, aber die sozioökonomischen Ungleichheiten bei der Raucherprävalenz nahmen zwischen 1995 und 2013 zu. Es wurde gezeigt, dass Rauchen eine starke Determinante für sozioökonomische Ungleichheiten bei der Sterblichkeit in Europa war, wobei die Auswirkungen bei Männern im Laufe der Jahre abnahmen, nicht aber bei Frauen. Die Prävalenz von Adipositas hat zwischen 1990 und 2011 in den niedrigen und mittleren, nicht aber in den hohen sozioökonomischen Gruppen zugenommen. Diese zunehmenden Ungleichheiten bei der Prävalenz von Risikofaktoren stehen im Einklang mit dem weniger ausgeprägten Rückgang der Lungenkrebsinzidenz bei Männern, der Gesamtkrebsinzidenz und der Darmkrebsinzidenz in benachteiligten Regionen, was in den letzten Jahren zu zunehmenden Ungleichheiten bei der Krebsinzidenz geführt hat. Bei der Brustkrebsinzidenz wurde kein eindeutiger Zusammenhang mit sozioökonomischer Benachteiligung festgestellt.« (Jansen et al. 2023: 10).
Möglicherweise sind die in der neuen Studie berichteten erheblichen Unterschiede zwischen den Regionen nur als Untergrenze zu betrachten. Das kann man den abschließenden kritischen Hinweisen der Studienautoren zum eigenen Vorgehen entnehmen:
»Die große Stärke unserer Studie war die Möglichkeit, Trends in der Krebsinzidenz nach regionaler sozioökonomischer Benachteiligung zu untersuchen, indem hochwertige Krebsregisterdaten in Kombination mit einem gut etablierten und validierten Benachteiligungsindex in einem Umfeld mit universeller und gesetzlicher Krankenversicherung verwendet wurden. Eine Einschränkung ist der Ausschluss von Krebsregisterdaten aus den neuen Bundesländern aufgrund von Problemen mit der Datenqualität, so dass nicht bekannt ist, inwieweit die Ergebnisse auf die gesamte deutsche Bevölkerung verallgemeinert werden können. Da wir die für die gesamten deutschen Landkreise berechneten Quintile verwendet haben, um das gesamte Spektrum der Deprivation abzudecken, war das am stärksten benachteiligte Quintil in unserer Studie unterrepräsentiert. Nichtsdestotrotz war die Stichprobengröße groß genug, um Ungleichheiten in der Inzidenz zu erkennen, und die Ergebnisse könnten eine konservative Schätzung der tatsächlichen sozioökonomischen Unterschiede darstellen. Eine weitere Einschränkung ist das Fehlen von Informationen über individuelle sozioökonomische Faktoren oder Daten über individuelle Risikofaktoren.« (Jansen et al. 2023: 11).