Der Ausschuss für Gesundheit des Deutschen Bundestages hat am 18. April 2018 eine öffentliche Anhörung durchgeführt zum Thema „Pflegepersonalmangel in den Krankenhäusern und in der Altenpflege“. Und damit ein derzeit überall diskutiertes Problem aufgegriffen. Auslöser waren in diesem Fall je zwei Anträge der Fraktionen Die Linke ( Drs. 19/30, Drs. 19/79) und Bündnis 90/Die Grünen ( Drs. 19/446, Drs. 19/447), die darauf abzielen, die Personalausstattung in der Pflege zu verbessern und damit auch die Arbeitsbedingungen der Pflegefachkräfte. Dazu wird eine verbindliche Personalbemessung in Pflegeeinrichtungen eingefordert. Zudem sprechen sich Grüne und Linke dafür aus, den Pflegevorsorgefonds umzuwidmen oder aufzulösen und mit dem Geld das Pflegepersonal aufzustocken. Union und SPD haben im Koalitionsvertrag ein Sofortprogramm Pflege mit 8.000 neuen Fachkraftstellen in Pflegeeinrichtungen vereinbart – eine Ankündigung, die in den vergangenen Wochen heftig debattiert wurde, zum einen angesichts der von vielen kritisierten Unterdimensionierung vor dem Hintergrund der fehlenden Pflegekräfte insgesamt und zum zweiten, da bereits im bestehenden System in den Pflegeheimen mehr als 17.000 offene Stellen gar nicht besetzt werden können, da es an Bewerber/innen mangelt.
Die Ergebnisse der Anhörung sind nun wirklich nicht überraschend: »Gesundheits- und Sozialexperten sind sich einig: In der Kranken- und Altenpflege werden mehr Fachkräfte gebraucht.« Die Kritik wird seit langem vorgetragen: »Nach Ansicht der Deutschen Stiftung Patientenschutz ist die Pflegeversorgung ,,am Limit“. Arbeitsverdichtung und chronischer Personalmangel bestimmten den Alltag der Pflegekräfte. In der Folge drohten vermehrt Behandlungs- und Pflegefehler. Verbindliche Personalschlüssel seien überfällig, wobei eine gute Pflege an den Bedürfnissen der Patienten zu orientieren sei und nicht an Mindestanforderungen.« Das zieht sich durch fast alle schriftliche Stellungnahmen der Organisationen und Einzelsachverständigen.
Hier soll das Grunddilemma an einem Thema illustriert werden, das jedem sofort einsichtig erscheint: den Nachtdiensten in einem Pflegeheim und der personellen Besetzung.
Man kann sich vorstellen, was es bedeuten muss, über eine lange Nacht die Bewohner/innen eines Pflegeheims zu versorgen – von denen viele nicht nur körperlich schwer pflegebedürftig sind und eine entsprechende Versorgung bedürfen, sondern der Anteil der Menschen, die demenziell erkrankt sind, ist in vielen Heimen heute sehr hoch. Nun sind gerade die nachts oft aktiv und benötigen – eigentlich – eine besonders personalintensive Betreuung. Und man muss an dieser Stelle darauf hinweisen, dass die Pflegeheime aufgrund des hohen Alters und des Gesundheitszustandes vieler Bewohner auch einer der bedeutenden Orte des Sterbens geworden sind – und würde nicht jeder erwarten, wünschen, hoffen, dass man nicht alleine gelassen wird, wenn es zu Ende geht?
Warum eigentlich muss man überhaupt solche Fragen aufwerfen? Weil man immer wieder mit Berichten konfrontiert wird, dass Pflegekräfte in der Nacht 50 oder mehr Menschen zu versorgen haben. Den auch nur halbwegs emphatisch veranlagten Menschen wird bei so einer Vorstellung schwarz vor Augen und man kann sich Nächte unter solchen Bedingungen als das vorstellen, was sie nicht selten sind: ein Horror. Für die betroffenen pflegebedürftigen Menschen und für die Pflegekräfte.
Und wahrlich – das Thema der personellen Besetzung der Nachtdienste in den Pflegeheimen ist kein neues, gerade entdecktes Thema in der Pflegediskussion.
Der eine oder andere wird sich vielleicht noch über diese eine seltene, an die Oberfläche und damit in die öffentliche Aufmerksamkeit gelangte Meldung aus dem Jahr 2015 erinnern: In Berlin hatte ein Notruf aus einem Pflegeheim für Aufregung gesorgt. Im Stadtteil Rudow hatte eine überforderte Pflegehelferin die Feuerwehr gerufen, damit die Notärztin drei Bewohnerinnen ihre Medikamente geben konnte. Sie selber war dazu nicht befugt, eine Fachkraft war nicht da. Eine Angehörige, die zu Besuch war, hatte die Polizei verständigt – und diese hatte die Pflegehelferin angewiesen, sofort den Notarzt zu verständigen. Ein Sprecher des Heimbetreibers begründete den „personellen Engpass“ damit, dass eine medizinisch versierte Fachkraft kurzfristig erkrankt sei.
Im November 2015 berichtete Rainer Woratschka in seinem Artikel: Im Nachtdienst versorgt eine Pflegerin 52 Bewohner. Darin bezog er sich auf diese Studie der Universität Witten/Herdecke:
➔ Bienstein/große Schlarmann (2015): Die Nacht in deutschen Pflegeheimen 2015, Universität Witten/Herdecke: Department für Pflegewissenschaft
Woratschka hat einige Aspekte zusammengefasst:
»In deutschen Pflegeheimen muss sich eine Pflegekraft nachts im Schnitt um 52 Menschen kümmern … Damit stünden für einen Heimbewohner pro Nacht gerade mal zwölf Minuten Zeit zur Verfügung. Für die Pflegekräfte bedeute dies „Stress pur“, sagte Studienleiterin Christel Bienstein dem Tagesspiegel. Mindestens 40 dieser 52 Bewohner benötigten nachts nämlich auch „direkte Unterstützung“ – sei es, dass sie regelmäßig umgelagert werden, Medikamente gespritzt bekommen oder zur Toilette begleitet werden müssten. Allein für die vorgeschriebene Handhygiene seien pro Nacht mindestens zwei Stunden zu veranschlagen … So gaben 8,7 Prozent der Befragten an, nachts sogar für mehr als 100 Heimbewohner zuständig zu sein … Knapp zwei Drittel hätten sich „häufig“ oder „sehr oft“ um herumirrende Patienten mit Demenz zu kümmern. Und jede zweite Pflegekraft kann nachts auch in Notfällen auf keinen Hintergrunddienst zurückgreifen. Aufgrunddessen ist es nicht verwunderlich, dass etwa ein Viertel der Versorgten mit freiheitseinschränkenden Maßnahmen oder Medikamenten ruhiggestellt wird … Am meisten litten die Pflegekräfte darunter, im Nachtdienst keine Zeit für Sterbende zu haben, sagte Bienstein. 66 Prozent der Befragten klagten in der Studie darüber.«
Und wie hatte damals die Politik reagiert? Woratschka zitiert in seinem Artikel aus dem Jahr 2015 diese Stimmen:
»Die Pflegeexpertin der Grünen im Bundestag, Elisabeth Scharfenberg, zeigte sich „entsetzt“ über die Ergebnisse der Studie … Offensichtlich brauche es „engere Vorgaben zur Personalbesetzung im Sinne eines Anwesenheitsschlüssels“ – und entsprechende Kontrollen.«
»Die gesundheitspolitische Sprecherin der SPD-Fraktion, Hilde Mattheis, sprach von einer „unglaublichen Belastungssituation“, die weder Pflegekräften noch Pflegebedürftigen zuzumuten sei. Das Pflegestärkungsgesetz … verlange deshalb bis zum Jahr 2020 die Erarbeitung eines Vorschlags zur Personalbemessung in Pflegeheimen. Bisher sind für die Personalausstattung der Pflegeheime allein die Länder zuständig.«
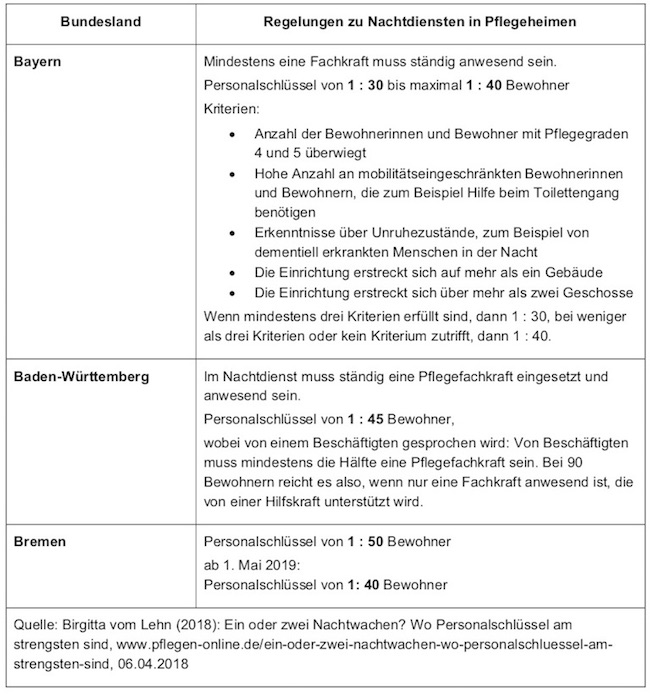
Und dann finden wir noch einen Hinweis auf so etwas wie einen Personalschlüssel: »In Bayern beispielsweise dürfe eine Pflegekraft seit Mitte 2015 nachts nur für 30 bis 40 Bewohner zuständig sein.« Darauf werden wir gleich noch zurückkommen.
Diesen Aspekt aus heutiger Sicht im Frühjahr 2018 beleuchtet nun eine neue Veröffentlichung:
➔ Birgitta vom Lehn (2018): Ein oder zwei Nachtwachen? Wo Personalschlüssel am strengsten sind, in: pflegen-online.de, 06.04.2018
Alle 16 Bundesländer wurden befragt, ob und wie bei ihnen die Personalbesetzung der Nachtdienste in Pflegeheime geregelt ist. Alle haben geantwortet – bis auf Hessen.
„Es muss zu jeder Tages- und Nachtzeit mindestens eine Pflegefachkraft anwesend sein.“ Das war die häufigste Antwort auf die Frage, wie es die einzelnen Länder mit Nachtdiensten in Pflegeheimen halten.
Ja, Sie lesen richtig. Das ist in der Mehrzahl der Bundesländer die zentrale Antwort auf die Frage, ob es Vorschriften die personelle Ausstattung der Heime in der Nacht betreffend gibt. Das kann jetzt nicht wirklich sein, wird der eine oder andere denken – es geht hier doch nicht um Möbellager, das man in der Nacht beaufsichtigen muss. Oder doch?
Und erschreckend ist auch der folgende zusammenfassende Befund, der auch in der Tabelle am Anfang dieses Beitrags dargestellt ist:
»Lediglich Baden-Württemberg (1:45), Bayern (1:40 beziehungsweise 30) und Bremen (bislang 1:50, ab Mai 2019 1:40) haben feste Personalschlüssel. Dabei müssen in Baden-Württemberg bei 90 Pflegebedürftigen nachts nicht etwa zwei Pflegefachkräfte eingesetzt werden, wie der Personalschlüssel suggeriert: Es reichen eine Fach- und eine Hilfskraft. Bayern hat die Kriterien genau festgelegt, nach denen die jeweiligen Personalschlüssel anzuwenden und eventuell aufzustocken sind.«
Mit Blick auf die Zukunft kann man an dieser Stelle ergänzen: Thüringen und Sachsen-Anhalt planen gestaffelte Regelungen, wobei es sich hier um Versprechungen bzw. mehr als fragwürdige Personalschlüssel handelt.
➔ Thüringen: »Im Rahmen der Erarbeitung der Durchführungsverordnung zum Thüringischen Wohn- und Teilhabegesetz ist geplant, eine gestaffelte Regelung zur personellen Besetzung des Nachtdienstes unter Bezugnahme auf die Zahl der Bewohner zu treffen. Im derzeitigen Stadium der Erarbeitung können aber noch keine detaillierteren inhaltlichen Aussagen dazu getroffen werden.«
➔ Sachsen-Anhalt: »Mit dem noch nicht in Kraft getretenen Entwurf der Personalverordnung zum WTG LSA (E WTG-PersVO) ist in Paragraf 8, Absatz 3, Satz 3 vorgesehen, dass in stationären Einrichtungen mit pflegebedürftigen Bewohnern auch in den Nachtdiensten mindestens eine Fachkraft, in stationären Einrichtungen mit 100 und mehr belegten Plätzen mindestens eine weitere Fachkraft (also mindestens 2), in stationären Einrichtungen mit 200 und mehr belegten Plätzen mindestens zwei weitere Fachkräfte (also mindestens 3) ständig anwesend sein müssen.«
Das war es dann auch. Birgitta vom Lehn weist in ihrem Beitrag auch auf diese Antwort aus Schleswig-Holstein hin, die einen im ersten Moment schmunzeln lässt, dann aber mehr als erschrecken sollte: »Die in den Rahmenverträgen vereinbarte und von den Kostenträgern auch refinanzierte personelle Besetzung der Nachtwachen von 1:20 bedeutet nicht, dass diese Pflegekräfte in der Nacht auch tatsächlich grundsätzlich anwesend sein müssen; in dem „Refinanzierungs-Schlüssel“ sind zum Beispiel auch Abwesenheitszeiten durch Urlaub, Krankheit und so weiter berücksichtigt.«
Das kann eigentlich nicht sein, werden viele – und völlig zu Recht – an dieser Stelle denken. Da ist in unserem Land genau geregelt, welchen Mindestplatz in Zentimeter in Legebatterien einzuhalten ist, um das arme Federvieh zu „schützen“, aber es gibt zahlreiche Bundesländer, in denen gleichsam nur die Mindestanforderung vorgegeben ist, dass eine Pflegekraft Anwesens sein muss? In denen oftmals die Sicherstellung der notwendigen Versorgung in die Hände der Heimträger gelegt wird – hoffend, dass die das auch schon machen im Sinne der Betroffenen? Und das alles wohl wissend, dass die Heime sicher davon ausgehen können, dass in den Nächten keiner vorbei kommt und die wirkliche Wirklichkeit in Augenschein nimmt mit der Gefahr für den Träger, zur Rechenschaft gezogen zu werden, wenn man grobe Missstände verursacht? Wenn man sich an den Menschen vergeht – sowohl an den ausgelieferten und unseren Schutz und unsere Sorge bedürfenden Bewohnern eines Heims wie auch dem Personal, das im wahrsten Sinne des Wortes allein gelassen wird?
Und keiner kann wie bereits angesprochen behaupten, dass man jetzt aber überrascht sei über diese Zustände. Immer wieder wurde darüber berichtet, beispielsweise in dieser Reportage des Politikmagazins „Kontrovers“ des Bayerischen Fernsehens aus dem Jahr 2015: Nachts im Pflegeheim:
»Mitgefühl und Menschlichkeit bleiben auf der Strecke, klagen Pflegekräfte. Ältere Menschen schlafen nachts oft nicht mehr gut, besonders dann nicht, wenn sie dement sind, sie stehen auf, irren durch die Gänge. Sie bräuchten dringend Zuwendung, aber Zuwendung braucht Zeit. Die aber hat das Personal oft nicht. Eine ehemalige Nachtwache erinnert sich vor der Kamera: „Es liegt jemand im Sterben, den muss man alleine lassen, da kann man nicht mal stehen bleiben, mal zwei Minuten die Hand halten, also da sterben die Leute dann mutterseelenallein.“ Offensichtlich sparen viele Träger von Heimen gerade in der Nacht an Personal. Kontrovers-Reporter haben Fälle in ganz Bayern recherchiert, in denen Nachtwachen unterbesetzt sind.«
Das war im März 2015. Kurz darauf hat Bayern die in diesem Beitrag beschriebene Regelung, dass eine Pflegekraft für maximal 40 Bewohner zuständig sein darf, eingeführt – und ist damit, wie hier gezeigt wurde, im Vergleich der Bundesländern an der „glänzenden Spitze“. Nicht nur eigentlich ein Trauerspiel, ein Desaster und eine Unerträglichkeit, die nur deshalb funktioniert, weil wir a) in einem System der organisierten Unverantwortlichkeit leben, b) die Zustände im wahrsten Sinne des Wortes im Dunkeln der Nacht bleiben, c) die Verantwortlichen glauben und/oder hoffen, sie wird es nicht treffen und d) ja, auch weil es immer noch genügend Pflegekräfte gibt, die aus welchen Gründen auch immer die Schalthebel dieses morbiden Systems bedienen.